Avustettu lisääntymistekniikka - Assisted reproductive technology
| Avustettu lisääntymistekniikka | |
|---|---|
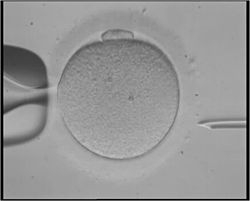
 Kuva, joka kuvaa solunsisäistä siittiöiden injektiota (ICSI), esimerkki avusteisesta lisääntymistekniikasta.
| |
| Muut nimet | TAIDE |
| MeSH | D027724 |
Avustettu lisääntymistekniikka ( ART ) sisältää lääketieteellisiä toimenpiteitä, joita käytetään ensisijaisesti hedelmättömyyden torjumiseen . Tämä aihe sisältää menetelmiä, kuten in vitro -hedelmöityksen (IVF), solunsisäisen siittiöiden injektion (ICSI), sukusolujen tai alkioiden kylmäsäilytyksen ja/tai hedelmällisyyslääkkeiden käytön . Kun ART: ää käytetään hedelmättömyyden hoitoon, sitä voidaan kutsua myös hedelmällisyyshoidoksi. Taide kuuluu pääasiassa lisääntymisterveyden endokrinologian ja hedelmättömyyden alaan . Joitakin ART -muotoja voidaan käyttää hedelmällisissä pariskunnissa geneettisessä tarkoituksessa (ks. Implantaatiota edeltävä geneettinen diagnoosi ). ART: ää voidaan käyttää myös sijaissynnytysjärjestelyissä , vaikka kaikki korvikejärjestelyt eivät sisällä ART: ää.
Toimenpiteet
Yleistä
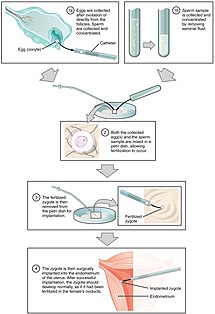
ART: llä sukupuoliyhteysprosessi ohitetaan ja munasolujen hedelmöitys tapahtuu laboratorioympäristössä (eli in vitro -hedelmöitys ).
Yhdysvalloissa Centers for Disease Control and Prevention (CDC) määrittelee ART: n sisältämään "kaikki hedelmällisyyshoidot, joissa sekä munia että siittiöitä käsitellään. Yleensä ART -toimenpiteisiin kuuluu munien poistaminen kirurgisesti naisen munasarjoista ja niiden yhdistäminen siittiöiden kanssa laboratorioon ja palauttaa ne naisen kehoon tai lahjoittaa ne toiselle naiselle. " CDC: n mukaan "ne eivät sisällä hoitoja, joissa käsitellään vain siittiöitä (eli kohdunsisäinen tai keinotekoinen keinosiemennys) tai toimenpiteitä, joissa nainen ottaa lääkkeitä vain munantuotannon stimuloimiseksi ilman aikomusta saada munia."
Euroopassa ART sulkee pois myös keinosiemennyksen ja sisältää vain toimenpiteitä, joissa käsitellään munasoluja.
Myös WHO tai Maailman terveysjärjestö määrittelee ART: n tällä tavalla.
Ovulaation induktio
Ovulaation induktio on yleensä käytetään stimulaation tunne kehittämisen munarakkuloiden mukaan hedelmällisyyden lääkitys ja käänteisen anovulation tai oligoovulation . Nämä lääkkeet annetaan injektiona 8-14 päivän ajan. Terveydenhuollon tarjoaja seuraa tarkasti munien kehitystä käyttämällä transvaginaalista ultraääntä ja verikokeita arvioidakseen follikkelien kasvua ja munasarjojen estrogeenituotantoa. Kun follikkelit ovat saavuttaneet riittävän koon ja munat ovat kypsiä, hCG -hormonin injektio käynnistää ovulaatioprosessin. Munat on otettava 34–36 tunnin kuluttua hCG -injektiosta.
Koeputkihedelmöitys
In vitro -hedelmöitys on tekniikka, jolla uros- ja naaraspuolisten sukusolujen (siittiöiden ja munasolujen) hedelmöitys annetaan tapahtua naisen kehon ulkopuolella.
In vitro -hedelmöityksessä yleensä käytettyjä tekniikoita ovat:
- Transvaginaalinen munasolun nouto (OVR) on prosessi, jossa pieni neula työnnetään emättimen takaosan läpi ja ohjataan ultraäänellä munasarjojen follikkeliin munien sisältävän nesteen keräämiseksi.
- Alkionsiirto on vaihe prosessissa, jossa yksi tai useampi alkio asetetaan naisen kohtuun tarkoituksena luoda raskaus.
Harvemmin käytetyt tekniikat in vitro -hedelmöityksessä ovat:
- Avustettu vyöhykkeen hautominen (AZH) suoritetaan juuri ennen alkion siirtämistä kohtuun. Munaa ympäröivään ulkokerrokseen tehdään pieni aukko, joka auttaa alkion kuoriutumaan ja auttaa kasvavan alkion istutusprosessissa.
- Intrasytoplasminen siittiöiden injektio (ICSI) on hyödyllinen miesten hedelmättömyyden tapauksessa, jossa siittiöiden määrä on hyvin alhainen tai hedelmöitys epäonnistui edellisellä IVF -yrityksellä. ICSI -menettelyssä yksi siittiö siivotaan varovasti munan keskelle mikroneulan avulla. ICSI: llä tarvitaan vain yksi siittiö siimaa kohden. Ilman ICSI: tä tarvitset 50000-100000. Tätä menetelmää käytetään myös joskus, kun käytetään luovuttajan siittiöitä.
- Autologinen endometriumin yhteisviljely on mahdollinen hoito potilaille, jotka ovat epäonnistuneet aiemmissa IVF -yrityksissä tai joilla on huono alkion laatu. Potilaan hedelmöitetyt munasolut asetetaan potilaan oman kohdun limakalvon solukerroksen päälle, mikä luo luonnollisemman ympäristön alkion kehittymiselle.
- In tsygootti intrafallopian siirto (ZIFT), munasolut poistetaan naisen munasarjojen ja hedelmöitetään laboratoriossa; tuloksena oleva tsygootti asetetaan sitten munanjohtimeen.
- Sytoplasminen siirto on tekniikka, jossa luovuttajan hedelmällisen munan sisältö ruiskutetaan potilaan hedelmättömään munaan siittiöiden kanssa.
- Munanluovuttajat ovat resursseja naisille, joilla ei ole munia leikkauksen, kemoterapian tai geneettisten syiden vuoksi; tai joilla on huono munasolu, aiemmin epäonnistuneet IVF -syklit tai edistynyt äidin ikä . Munanluovuttajaprosessissa munat haetaan luovuttajan munasarjoista, hedelmöitetään laboratoriossa vastaanottajan kumppanin siittiöillä ja tuloksena olevat terveet alkiot palautetaan vastaanottajan kohtuun.
- Siittiöiden luovutus voi tarjota lähteen siittiöille, joita käytetään IVF -toimenpiteissä, joissa miespuolinen kumppani ei tuota siittiöitä tai hänellä on perinnöllinen sairaus tai jos hoidettavalla naisella ei ole mieskumppania.
- Preimplantation geneettinen diagnoosi (PGD) sisältää geneettisten seulontamekanismien, kuten fluoresoivan in situ -hybridisaation (FISH) tai vertailevan genomisen hybridisaation (CGH), käytön geneettisesti epänormaalien alkioiden tunnistamiseksi ja terveiden tulosten parantamiseksi.
- Alkioiden jakamista voidaan käyttää ystävyyskuntatoimintaan käytettävissä olevien alkioiden määrän lisäämiseksi.
Geneettinen diagnoosi ennen istutusta
Ennen implantaatiota geneettinen diagnoosi menettely voidaan suorittaa alkioiden ennen istutusta (muotona alkion profilointi ), ja joskus jopa oosyyttien ennen lannoitusta . PGD: tä pidetään samalla tavalla kuin synnytystä edeltävä diagnoosi . PGD täydentää ART -menettelyjä ja vaatii in vitro -hedelmöitystä munasolujen tai alkioiden saamiseksi arvioitavaksi. Alkioita saadaan yleensä blastomere- tai blastosystikopsian avulla. Jälkimmäinen tekniikka on osoittautunut vähemmän haitalliseksi alkialle, joten on suositeltavaa tehdä biopsia kehityksen 5. tai 6. päivänä. Sukupuolen valinta on yritys hallita jälkeläisten sukupuolta halutun sukupuolen saavuttamiseksi X -kromosomiin liittyvien sairauksien tapauksessa. Se voidaan toteuttaa useilla tavoilla, sekä ennen alkion istutusta että sen jälkeen sekä syntyessä. Implantaatiota edeltäviin tekniikoihin kuuluu PGD, mutta myös siittiöiden lajittelu .
Muut
Muita avustettuja lisääntymismenetelmiä ovat:
- Mitokondrioiden korvaushoito (MRT, jota joskus kutsutaan mitokondrioiden luovutukseksi) on mitokondrioiden korvaaminen yhdessä tai useammassa solussa sairauden ehkäisemiseksi tai parantamiseksi. MRT sai alkunsa erityisestä IVF -muodosta, jossa osa tai kaikki tulevan vauvan mitokondrio -DNA tulee kolmannelta osapuolelta. Tätä tekniikkaa käytetään tapauksissa, joissa äidit kantavat geenejä mitokondrioiden sairauksiin . Hoito on hyväksytty käytettäväksi Yhdistyneessä kuningaskunnassa.
- In sukusolujen intrafallopian siirto (GIFT) seos siittiöiden ja munia sijoitetaan suoraan naisen munanjohtimet käyttäen laparoscopy seuraavat transvaginal munasolun haku.
- Lisääntymis- leikkaus , käsittelemällä esim munanjohtimen tukos ja siemenjohdin tukkeuma , tai peruutettaessa Vasektomia jonka käänteinen vasektomia . In kirurginen sperma haku (SSR) lisääntymis- urologist hankkii siittiöiden siemenjohtimista lisäkives tai suoraan kiveksissä lyhyessä avohoidossa menettely.
- Mukaan kylmäsäilytys , munat, siittiöitä ja reproduktiivisen kudoksen voidaan säilyttää myöhempää käyttöä varten IVF.
Riskit
Suurimmalla osalla IVF-raskaana olevista lapsista ei ole synnynnäisiä vikoja . Jotkut tutkimukset ovat kuitenkin viitanneet siihen, että avusteinen lisääntymistekniikka liittyy lisääntynytyn synnynnäisten vikojen riskiin. Keinotekoinen lisääntymistekniikka on yhä saatavilla. Varhaiset tutkimukset viittaavat siihen, että sekä äidin että vauvan lääketieteellisten komplikaatioiden riski voi olla lisääntynyt. Jotkut näistä ovat alhainen syntymäpaino, istukan vajaatoiminta, kromosomihäiriöiden, keskosuuteen, raskausdiabetes, ja pre-eklampsia (Aiken ja Brockelsby).
Yhdysvaltojen suurimmassa tutkimuksessa, jossa käytettiin osavaltion laajuisen synnynnäisten rekisterien tietoja, 6,2%: lla IVF-raskaana olevista lapsista oli suuria vikoja verrattuna 4,4%: iin luonnollisesti hedelmöitetyistä lapsista, jotka vastasivat äidin ikää ja muita tekijöitä ( kertoimien suhde 1,3; 95%: n luottamusväli , 1,00 - 1,67). ART sisältää riskin heterotooppiselle raskaudelle (samanaikainen kohdunsisäinen ja kohdunsisäinen raskaus). Tärkeimmät riskit ovat:
- Geneettiset häiriöt
- Alhainen syntymäpaino . IVF: ssä ja ICSI: ssä riskitekijä on vähentynyt proteiinien ilmentyminen energia -aineenvaihdunnassa ; Ferritiini -kevytketju ja ATP5A1 .
- Ennenaikainen synnytys . Alhainen syntymäpaino ja ennenaikainen syntymä liittyvät vahvasti moniin terveysongelmiin, kuten näköhäiriöihin ja aivovaurioihin . IVF: n jälkeen syntyneillä lapsilla on suunnilleen kaksi kertaa todennäköisemmin aivovaurio.
Siittiöiden luovutus on poikkeus, ja syntymävikojen määrä on lähes viidennes verrattuna väestöön. Se voidaan selittää sillä, että siittiöpankit hyväksyvät vain ihmisiä, joilla on korkea siittiöiden määrä.
Nykyiset tiedot osoittavat, että ART: tä käyttävillä naisilla synnytyksen jälkeisen masennuksen riski on vain vähän tai ei ollenkaan .
Avustetun lisääntymistekniikan käyttö, mukaan lukien munasarjojen stimulaatio ja in vitro -hedelmöitys, on yhdistetty lisääntynytyn lapsuuden syöpäriskiin jälkeläisillä, mikä voi johtua samasta alkuperäisestä sairaudesta tai tilasta, joka aiheutti äidin tai isän hedelmättömyyden.
Se sanoi, Jacques Balaylan et ai. todettiin, että ART: n jälkeen syntyneillä lapsilla on samanlainen hermoston kehitys kuin luonnollisella hedelmöityksellä syntyneillä.
Käyttö
Vuoden 1992 hedelmällisyyskeskuksen menestysprosentin ja sertifiointilain seurauksena CDC: n on julkaistava vuotuiset ART -onnistumisprosentit Yhdysvaltain hedelmällisyysklinikoilla. Yhdysvalloissa suoritetut avusteisen lisääntymistekniikan toimenpiteet ovat yli kaksinkertaistuneet viimeisen 10 vuoden aikana, ja vuonna 2006 niitä oli 140 000, minkä seurauksena syntyi 55 000 lasta.
In Australia , 3,1% syntyneiden ovat seurausta ART.
Yleisimpiä syitä hedelmällisyyshoidon lopettamiseen on arvioitu olevan: hoidon lykkääminen (39%), fyysinen ja psyykkinen taakka (19%, psyykkinen taakka 14%, fyysinen taakka 6,32%), ihmissuhteet ja henkilökohtaiset ongelmat (17%) henkilökohtaiset syyt 9%, suhdeongelmat 9%), hoidon hylkääminen (13%) ja organisatoriset (12%) ja klinikkaongelmat (8%).
Maittain
Yhdysvallat
Monilla amerikkalaisilla ei ole vakuutusturvaa hedelmällisyystutkimuksia ja hoitoja varten. Monet osavaltiot alkavat velvoittaa kattavuutta, ja käyttöaste on 278% korkeampi valtioissa, joissa on kattavuus.
Jotkut sairausvakuutusyhtiöt kattavat hedelmättömyysdiagnoosin, mutta usein diagnosoinnin jälkeen ne eivät kata hoitokustannuksia.
Arvioidut hoito-/diagnoosikustannukset Yhdysvalloissa inflaation kanssa vuodesta 2020 (US $):
- Ensimmäinen työ: hysteroskopia , hysterosalpingogrammi , verikokeet ~ 2700 dollaria
- Sonohysterogrammi (SHG) ~ 800–1 300 dollaria
- Klomifeenisitraattisykli ~ 270–660 dollaria
- IVF -sykli ~ 13 300–39 800 dollaria
- Käyttö sijaissynnyttäjä kantaa lapsen - riippuu järjestelyistä
Toinen tapa tarkastella kustannuksia on määrittää raskauden alkamisen odotetut kustannukset. Jos siis klomifeenikäsittelyllä on mahdollisuus saada raskaus 8%: ssa syklistä ja se maksaa 660 dollaria, odotetut kustannukset ovat 8 000 dollaria raskauden toteamisesta verrattuna IVF -sykliin (syklin hedelmällisyys 40%) ja vastaavat odotetut kustannukset 39 800 dollaria (15 900 dollaria × 40%).
Koko yhteisön kannalta IVF: n kustannukset maksavat keskimäärin 700% verolla takaisin raskaana olevan ihmisen tulevasta työpaikasta.
Euroopan unioni
In Europe , 157500 lasta syntyivät käyttämällä Hedelmöityshoito vuonna 2015, mukaan European Society of Human Reproduction ja embryologiaa (ESHRE). Vanhan maanosan lainsäädännössä on kuitenkin suuria eroja. Eurooppalaisen direktiivin korjauksia standardien käyttöä koskevat ihmisen kudoksia ja soluja, mutta kaikkia eettisiä ja juridisia kysymyksiä ART pysyvät etuoikeus EU-maiden .
Saatavuuskohtaiset oikeudelliset kriteerit vaihtelevat hieman eri puolilla Eurooppaa. 11 maassa kaikki naiset voivat hyötyä; kahdeksassa muussa tapauksessa kyseessä ovat vain heteroparit; seitsemässä vain naimattomia naisia; ja kahdessa ( Itävalta ja Saksa ) vain lesboparit. Espanja avasi ensimmäisenä Euroopan maana ART: n kaikille naisille vuonna 1977, jolloin siellä avattiin ensimmäinen siittiöpankki. Vuonna Ranskassa , oikeus ART on kaikille naisille, koska 2019. Viimeisten 15 vuoden aikana lainsäädäntö on kehittynyt nopeasti. Esimerkiksi Portugali asetti ART: n saataville vuonna 2006 hyvin samanlaisilla ehdoilla kuin Ranska, ennen kuin se muutti lakia vuonna 2016, jotta lesboparit ja naimattomat naiset voisivat hyötyä. Italia selvensi epävarmaa oikeudellista tilannettaan vuonna 2004 hyväksymällä Euroopan tiukimmat lait: ART on saatavilla vain aviopuolisoille, naimisissa oleville tai muille, ja siittiöiden luovutus on kielletty.
Nykyään 21 maata tarjoaa osittaista julkista rahoitusta ART -hoitoon. Muut seitsemän muuta ovat Irlanti , Kypros , Viro , Latvia , Luxemburg , Malta ja Romania . Tällaisiin tukiin sovelletaan kuitenkin ehtoja. Vuonna Belgiassa , kiinteän maksun € 1073 jokaiselle tehdään täysi työkierto IVF prosessia. Naisen on oltava alle 43 -vuotias, eikä hän saa suorittaa enempää kuin kuusi ART -hoitojaksoa. Siirrettävien alkioiden määrälle on myös rajoitus, joka vaihtelee iän ja suoritettujen syklien mukaan. Ranskassa ART: tä tukee täysi kansallinen sairausvakuutus alle 43 -vuotiaille naisille, ja rajoitukset ovat 4 IVF -yritystä ja 6 keinosiemennystä. Saksa tiukensi julkisen rahoituksen ehtojaan vuonna 2004, mikä vähensi jyrkästi toteutettujen ART -jaksojen määrää, yli 102 000: sta vuonna 2003 alle 57 000: een seuraavana vuonna. Siitä lähtien luku on pysynyt vakaana.
17 maata rajoittaa pääsyä taiteeseen naisen iän mukaan. Kymmenessä maassa on yläikäraja, joka vaihtelee 40: stä ( Suomi , Alankomaat ) 50 vuoteen (mukaan lukien Espanja, Kreikka ja Viro). Vuodesta 1994 lähtien Ranska on yksi monista maista (mukaan lukien Saksa, Espanja ja Yhdistynyt kuningaskunta), jotka käyttävät hieman epämääräistä käsitettä "lisääntymispäivä". Vuonna 2017 Ranskan biolääketieteen viraston ohjausneuvosto asetti 43 -vuotiaille naisille ART -hoitoa käyttäville naisille. Kymmenessä maassa ei ole ART -ikärajaa. Näitä ovat Itävalta, Unkari , Italia ja Puola .
Useimmat Euroopan maat sallivat sukusolujen lahjoittamisen kolmansilta osapuolilta. Mutta tilanteet vaihtelevat sen mukaan, onko kyseessä siittiö tai munat. Siittiöiden luovutus on sallittu 20 EU: n jäsenvaltiossa; 11: ssä nimettömyys on sallittu. Munanluovutus on mahdollista 17 osavaltiossa, mukaan lukien 8 nimettömin ehdoin. Euroopan neuvosto antoi 12. huhtikuuta suosituksen, joka kannustaa lopettamaan nimettömyyden. Yhdistyneessä kuningaskunnassa anonyymit siittiöiden luovutukset päättyivät vuonna 2005, ja lapsilla on pääsy luovuttajan henkilöllisyyteen, kun he saavuttavat aikuisuuden. Ranskassa siittiöiden tai alkioiden anonyymien luovutusten periaate säilytetään vuoden 2011 bioetiikan laissa, mutta uusi käsiteltävänä oleva lakiesitys voi muuttaa tilannetta.
Yhdistynyt kuningaskunta
Yhdistyneessä kuningaskunnassa kaikilla potilailla on oikeus kansallisen terveyspalvelun (NHS) maksuttomaan alustavaan testaukseen . Hoito ei kuitenkaan ole laajalti saatavilla NHS: ssä, ja jonotuslistoja voi olla pitkiä. Monet potilaat maksavat siksi välittömästä hoidosta NHS: ssä tai hakevat apua yksityisiltä klinikoilta.
Vuonna 2013 National Institute for Health and Care Excellence (NICE) julkaisi uudet ohjeet siitä, kenellä pitäisi olla mahdollisuus saada IVF -hoito NHS: ssä Englannissa ja Walesissa.
Ohjeissa sanotaan, että 40–42 -vuotiaille naisille olisi tarjottava yksi IVF -sykli NHS: ssä, jos he eivät ole koskaan saaneet IVF -hoitoa, heillä ei ole näyttöä alhaisesta munasarjojen varannosta (tämä on silloin, kun munasolujen munasolut ovat vähäisiä tai laatu), ja heille on ilmoitettu IVF: n ja raskauden lisävaikutuksista tässä iässä. Kuitenkin, jos testit osoittavat, että IVF on ainoa hoito, joka todennäköisesti auttaa heitä tulemaan raskaaksi, naiset on lähetettävä välittömästi IVF: lle.
Paikalliset Clinical Commissioning Groups -ryhmät muuttavat tätä käytäntöä usein , mikä rikkoo melko räikeästi Englannin NHS -perustuslakia, jonka mukaan potilailla on oikeus lääkkeisiin ja hoitoihin, joita NICE on suositellut käytettäväksi NHS: ssä. Esimerkiksi Cheshire, Merseyside ja West Lancashire Clinical Commissioning Group vaativat lisäehtoja:
- Hoidossa olevan henkilön on aloitettava hoito ennen 40 -vuotispäiväänsä;
- Hoidossa olevan henkilön BMI on oltava 19–29;
- Kummallakaan kumppanilla ei saa olla eläviä lapsia, joko nykyisistä tai aiemmista suhteista. Tämä koskee adoptoituja ja biologisia lapsia; ja,
- Hedelmättömyys ei saa olla suoraan seurausta kummankaan kumppanin sterilointimenettelystä (tämä ei sisällä olosuhteita, joissa sterilointi tapahtuu toisen lääketieteellisen ongelman seurauksena). Parit, jotka ovat muuttaneet sterilointimenettelynsä, eivät ole oikeutettuja hoitoon.
Kanada
Jotkut hoidot kuuluvat Ontarion OHIP: n (julkinen sairausvakuutus) piiriin ja toiset eivät. Naiset, joilla on kahdenvälisesti tukkeutuneet munanjohtimet ja jotka ovat alle 40 -vuotiaita, saavat hoidon, mutta heidän on silti maksettava testimaksut (noin 3 000–4 000 CA). Kattavuus vaihtelee muissa maakunnissa. Useimmat muut potilaat joutuvat maksamaan hoidot itse.
Israel
Israelin kansallinen sairausvakuutus, joka on pakollinen kaikille Israelin kansalaisille, kattaa lähes kaikki hedelmällisyyshoidot. Kaikille israelilaisille naisille, mukaan lukien naimattomat naiset ja lesboparit, IVF -kustannukset tuetaan täysin kahden lapsen syntymään asti. Myös alkioiden siirto raskauden sijaissynnytystä varten katetaan.
Saksa
Liittovaltion perustuslakituomioistuin päätti 27. tammikuuta 2009 perustuslain vastaiseksi, että sairausvakuutusyhtiöiden on vastattava vain 50 prosentista IVF: n kustannuksista. Liittovaltion neuvosto hyväksyi 2. maaliskuuta 2012 eräiden osavaltioiden lakiluonnoksen, jossa määrätään, että liittohallitus myöntää 25% avustuksen kustannuksista. Näin ollen parin kustannusten osuus putoaisi vain 25 prosenttiin. Heinäkuusta 2017 lähtien avusteinen lisääntymistekniikka on sallittu myös naimisissa oleville lesbo-pareille, koska Saksan parlamentti salli samaa sukupuolta olevien avioliitot Saksassa .
Ranska
Ranskan parlamentti hyväksyi heinäkuussa 2020 avusteisen lisääntymistekniikan myös lesbopareille ja naimattomille naisille.
Kuuba
Kuubalaiset lähteet mainitsevat, että avustettu lisääntyminen on maassa täysin laillista ja ilmaista.
Yhteiskunta ja kulttuuri
Etiikka
Joillekin pareille voi olla vaikeaa lopettaa hoito huolimatta erittäin huonosta ennusteesta, mikä johtaa turhiin hoitoihin. Tämä voi antaa ART -palvelujen tarjoajille vaikean päätöksen jatkaa vai kieltäytyäkö hoidosta.
Jotkut avusteiset lisääntymisteknologiat voivat olla haitallisia sekä äidille että lapselle aiheuttaen psyykkisen ja/tai fyysisen terveysriskin, mikä voi vaikuttaa näiden hoitojen jatkuvaan käyttöön.
Fiktiivinen esitys
Elokuvat ja muu kaunokirjallisuus, jotka kuvaavat avusteisen lisääntymistekniikan emotionaalisia kamppailuja, ovat nousseet 2000 -luvun loppupuolella, vaikka tekniikat ovat olleet saatavilla vuosikymmeniä. Kun taidetta käytetään enemmän, niiden ihmisten määrä, jotka voivat liittyä siihen henkilökohtaisella kokemuksellaan tavalla tai toisella, kasvaa.
Tarkempia esimerkkejä löydät fiktio -osioista yksittäisissä alaartikkeleissa, esim. Sijaissynnytys , siittiöiden luovutus ja hedelmällisyysklinikka .
Lisäksi lisääntyminen ja raskaus spekulatiivisessa fiktiossa on ollut läsnä jo vuosikymmeniä.
Historiallisia faktoja
25. heinäkuuta 1978 syntyi Louise Brown ; tämä oli ensimmäinen onnistunut lapsen syntymä IVF -hoidon jälkeen. Menettely tapahtui tohtori Kershaw's Cottage -sairaalassa (nykyinen tohtori Kershaw's Hospice) Roytonissa, Oldhamissa, Englannissa. Patrick Steptoe (gynekologi) ja Robert Edwards (fysiologi) kehittivät yhdessä IVF -tekniikkaa. Steptoe kuvasi uutta menetelmää munan uuttamiseksi ja Edwards oli toteuttamassa tapaa hedelmöittää munia laboratoriossa. Robert G.Edwardsille myönnettiin fysiologian tai lääketieteen Nobel -palkinto vuonna 2010, mutta ei Steptoelle, koska Nobel -palkintoa ei myönnetä kuoleman jälkeen.
Ensimmäinen onnistunut syntymän ICSI ( siittiön injektio ) pidettiin 14. tammikuuta 1992. Tekniikka kehitettiin Gianpiero D. Palermo on Vrije Universiteit Brussel , Centre for Reproductive Medicine Brysselissä. Itse asiassa löytö tehtiin erehdyksestä, kun siittiö laitettiin sytoplasmaan.
Katso myös
- Keinotekoinen kohtu
- Dietyylstilbestroli
- Ihmis kloonaus
- Uskonnollinen vastaus taiteeseen
- Spermapankki
- Siittiöiden luovutus
- Spontaani hedelmöitys , seuraavan lapsen avustamaton hedelmöitys avustetun lisääntymistekniikan aikaisemman käytön jälkeen
- Munien luovutus
Viitteet
![]() Tämä artikkeli sisältää ilmaisen sisältötyön tekstiä . Lisensoitu CC BY 4.0: lla Teksti otettuna Miten avustettu lisääntymistekniikka toimii Euroopassa? , Orlane Jézéquélou/Alternatives Economiques, EDJNet.
Tämä artikkeli sisältää ilmaisen sisältötyön tekstiä . Lisensoitu CC BY 4.0: lla Teksti otettuna Miten avustettu lisääntymistekniikka toimii Euroopassa? , Orlane Jézéquélou/Alternatives Economiques, EDJNet.