Rintasyöpä -Breast cancer
| Rintasyöpä | |
|---|---|
 | |
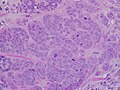
| Esimerkki rintasyövästä | |
| Erikoisuus | Onkologia |
| Oireet | Kyhmy rinnassa, rintojen muodon muutos, ihon kuoppa, nestettä nännistä , äskettäin käännetty nänni, punainen hilseilevä iholaastarin rinnassa |
| Riskitekijät | Naispuolisuus, liikalihavuus , liikunnan puute, alkoholi, hormonikorvaushoito vaihdevuosien aikana , ionisoiva säteily , varhainen ikä ensimmäisillä kuukautisilla , lasten saaminen myöhään tai ei ollenkaan, vanhempi ikä, aikaisempi rintasyöpä, suvussa esiintynyt rintasyöpä, Klinefelter oireyhtymä |
| Diagnostinen menetelmä | Kudosbiopsia Mammografia |
| Hoito | Leikkaus, sädehoito , kemoterapia , hormonihoito , kohdennettu hoito |
| Ennuste | Viiden vuoden eloonjäämisaste ≈85 % (USA, Iso-Britannia) |
| Taajuus | Vaikutettu 2,2 miljoonaan (maailmanlaajuinen, 2020) |
| Kuolemat | 685 000 (maailmanlaajuinen, 2020) |
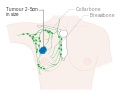
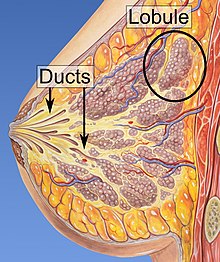
Rintasyöpä on syöpä , joka kehittyy rintakudoksesta . Rintasyövän merkkejä voivat olla kyhmy rinnassa, rintojen muodon muutos, ihon kuoppaus , maidon hylkiminen , nännistä tuleva neste , äskettäin käännetty nänni tai punainen tai hilseilevä iholaastari. Niillä, joilla tauti on levinnyt kaukaa , voi esiintyä luukipua , imusolmukkeiden turvotusta , hengenahdistusta tai keltaista ihoa .
Rintasyövän kehittymisen riskitekijöitä ovat liikalihavuus , liikunnan puute , alkoholismi , hormonikorvaushoito vaihdevuosien aikana , ionisoiva säteily , varhainen ikä ensimmäisillä kuukautisilla , lasten saaminen myöhään tai ei ollenkaan, vanhempi ikä, aikaisempi tausta rintasyöpää ja suvussa rintasyöpää. Noin 5–10 % tapauksista johtuu perinnöllisestä geneettisestä taipumuksesta, mukaan lukien muun muassa BRCA-mutaatiot . Rintasyöpä kehittyy yleisimmin soluihin, jotka ovat peräisin maitokanavien limakalvoista ja lobuleista , jotka tuottavat maitoa näihin kanaviin. Kanavista kehittyvät syövät tunnetaan duktaalisina syöpinä , kun taas lobuleista kehittyvät syövät tunnetaan lobulaarisina karsinoomina . Rintasyövän muuta alatyyppiä on yli 18. Jotkut, kuten ductal carcinoma in situ , kehittyvät preinvasiivisista leesioista . Rintasyövän diagnoosi varmistetaan ottamalla kyseisestä kudoksesta koepala . Kun diagnoosi on tehty, tehdään lisätestejä sen määrittämiseksi, onko syöpä levinnyt rinnan ulkopuolelle ja mitkä hoidot ovat todennäköisimmin tehokkaita.
Rintasyövän seulonnan hyötyjen ja haittojen välinen tasapaino on kiistanalainen. Vuoden 2013 Cochrane-katsauksessa todettiin, että oli epäselvää, onko mammografiaseulonnasta enemmän haittaa kuin hyötyä, koska suurella osalla positiivisen testin saaneista naisista ei ilmene, ettei hänellä ole tautia. Yhdysvaltain ennaltaehkäisevien palvelujen työryhmän vuonna 2009 tekemässä katsauksessa löydettiin todisteita hyödystä 40–70-vuotiailla, ja järjestö suosittelee seulontaa kahden vuoden välein 50–74-vuotiaille naisille. Tamoksifeeni- tai raloksifeenilääkkeitä voidaan käyttää rintasyövän ehkäisyyn niillä, joilla on suuri riski sairastua siihen . Molempien rintojen kirurginen poisto on toinen ehkäisevä toimenpide joillekin suuren riskin naisille. Niille, joilla on diagnosoitu syöpä, voidaan käyttää useita hoitoja, mukaan lukien leikkaus, sädehoito , kemoterapia , hormonihoito ja kohdennettu hoito . Leikkaustyypit vaihtelevat rintaa säästävästä leikkauksesta mastektomiaan . Rintojen rekonstruktio voi tapahtua leikkauksen yhteydessä tai myöhemmin. Niillä, joilla syöpä on levinnyt muihin kehon osiin, hoidot tähtäävät enimmäkseen elämänlaadun ja mukavuuden parantamiseen.
Rintasyövän tulokset vaihtelevat syövän tyypin, taudin laajuuden ja henkilön iän mukaan. Viiden vuoden eloonjäämisaste Englannissa ja Yhdysvalloissa on 80-90 prosenttia. Kehitysmaissa viiden vuoden eloonjäämisaste on alhaisempi. Maailmanlaajuisesti rintasyöpä on naisten johtava syöpätyyppi, ja sen osuus on 25 % kaikista tapauksista. Vuonna 2018 se johti 2 miljoonaan uuteen tapaukseen ja 627 000 kuolemaan. Se on yleisempää kehittyneissä maissa ja yli 100 kertaa yleisempi naisilla kuin miehillä .
Merkit ja oireet
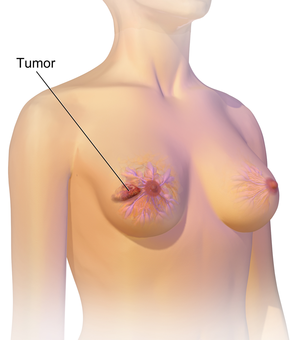
Rintasyöpä esiintyy useimmiten kyhmynä , joka tuntuu erilaiselta kuin muu rintakudos. Yli 80 % tapauksista havaitaan, kun henkilö havaitsee tällaisen kyhmyn sormenpäillä. Varhaisimmat rintasyövät havaitaan kuitenkin mammografialla . Kainaloissa sijaitsevissa imusolmukkeissa olevat kyhmyt voivat myös viitata rintasyöpään.
Muun rintasyövän kuin kyhmyn merkkejä voivat olla muusta rintakudoksesta poikkeava paksuuntuminen, yhden rinnan suurentuminen tai aleneminen, nännin asennon tai muodon muuttuminen tai kääntyminen ylösalaisin, ihon rypistyminen tai kuoppi, ihottuma nännissä tai sen ympärillä, vuoto nänni/nännit, jatkuva kipu osassa rintaa tai kainaloa ja turvotus kainalon alla tai solisluun ympärillä. Kipu (" mastodynia ") on epäluotettava väline rintasyövän olemassaolon tai puuttumisen määrittämisessä, mutta se voi olla osoitus muista rintojen terveyteen liittyvistä ongelmista.
Toinen rintasyövän oireyhtymä on Pagetin rintatauti . Tämä oireyhtymä ilmenee ihomuutoksina, jotka muistuttavat ekseemaa; kuten nännin ihon punoitus, värimuutos tai lievä hilseily. Pagetin rintojen taudin edetessä oireita voivat olla pistely, kutina, lisääntynyt herkkyys, polttaminen ja kipu. Myös nännistä voi tulla vuotoa. Noin puolella naisista, joilla on diagnosoitu Pagetin rintatauti, on myös kyhmy rinnassa.
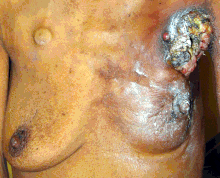
Tulehduksellinen rintasyöpä on harvinainen (nähdään vain alle 5 prosentissa rintasyöpädiagnooseista), mutta aggressiivinen rintasyövän muoto, jolle on tunnusomaista rintojen yläosaan muodostuneet turvonneet, punaiset alueet. Tulehduksellisen rintasyövän visuaaliset vaikutukset johtuvat syöpäsolujen aiheuttamasta imusuonten tukkeutumisesta. Tämän tyyppistä rintasyöpää havaitaan yleisemmin nuoremmilla naisilla, lihavilla naisilla ja afroamerikkalaisilla naisilla. Koska tulehduksellinen rintasyöpä ei esiinny kyhmynä, diagnoosi voi joskus viivästyä.
Mammary secretory carcinoma (MSC) on harvinainen erittyvien karsinoomien muoto , jota esiintyy yksinomaan rinnassa. Se kehittyy yleensä aikuisilla, mutta merkittävässä osassa tapauksia se vaikuttaa myös lapsiin: MSC:n osuus on 80 % kaikista lasten rintasyövistä. MSC-leesiot ovat tyypillisesti hitaasti kasvavia, kivuttomia, pieniä kanavallisia rintakasvaimia , jotka ovat tunkeutuneet alkuperätiehyensä ympärillä olevaan kudokseen , usein levinneet vartioimusolmukkeisiin ja/tai kainaloimusolmukkeisiin , mutta harvoin etäpesäkkeitä kaukaisiin kudoksiin. Näillä kasvaimilla on tyypillisesti erottuvia mikroskooppisia piirteitä ja kasvainsoluja, joissa on tasapainoinen geneettinen translokaatio , jossa osa NTRK3- geenistä on fuusioitu osaan ETV6- geeniä muodostaen fuusiogeenin , ETV6 -NTRK3 . Tämä fuusiogeeni koodaa kimeeristä proteiinia, jota kutsutaan nimellä ETV6-NTRK3. ETV6-NTRK3-proteiinin NTRK3-osassa on ylöspäin säädelty tyrosiinikinaasiaktiivisuus , joka stimuloi kahta signalointireittiä , PI3K/AKT/mTOR- ja MAPK/ERK-reittejä , jotka edistävät solujen lisääntymistä ja eloonjäämistä ja voivat siten myötävaikuttaa MSC:n kehittymiseen. Konservatiivinen leikkaus, modifioitu radikaali mastektomia ja radikaali mastektomia ovat olleet yleisimpiä toimenpiteitä aikuisten hoidossa, kun taas yksinkertaista rinnanpoistoa, paikallista leikkausta vartijaimusolmukebiopsialla ja täydellistä kainalon dissektiota on suositeltu MSC-potilaiden hoitoon. Kaikissa tapauksissa suositellaan pitkäaikaisia, esim. >20 vuotta, seurantatutkimuksia. Suhteellisen harvinaisissa MSC-tapauksissa, jotka ovat metastasoineet kaukaisiin kudoksiin, on havaittu vain vähän tai ei ollenkaan vasteita kemoterapiaan ja sädehoitoon. Kolmella potilaalla, joilla oli metastaattinen sairaus, oli hyvä osittainen vaste entrektinibille , lääkkeelle, joka estää ETV6-NTRK3-fuusioproteiinin tyrosiinikinaasiaktiivisuutta. Hitaan kasvun ja kaukaisiin kudoksiin leviämisen vähäisen etäpesäkkeiden vuoksi MSC-potilailla on ollut 20 vuoden eloonjäämisaste 93,16 %.
Harvinaisissa tapauksissa se, mikä alun perin näyttää fibroadenoomalta ( kova, liikkuva ei-syöpämäinen kyhmy), voi itse asiassa olla phyllodes-kasvain . Phyllodes-kasvaimet muodostuvat rinnan stroomassa (sidekudoksessa) ja sisältävät sekä rauhas- että stroomakudosta. Phyllodes-kasvaimet eivät ole lavastettuja tavallisessa merkityksessä; ne luokitellaan mikroskoopissa ulkonäön perusteella hyvänlaatuisiksi, raja- tai pahanlaatuisiksi.
Pahanlaatuiset kasvaimet voivat aiheuttaa metastaattisia kasvaimia – sekundaarisia kasvaimia (joita ovat peräisin primaarisesta kasvaimesta), jotka leviävät syntypaikan ulkopuolelle. Metastaattisen rintasyövän aiheuttamat oireet riippuvat etäpesäkkeen sijainnista. Yleisiä etäpesäkkeitä ovat luu, maksa, keuhkot ja aivot. Kun syöpä on saavuttanut tällaisen invasiivisen tilan, se luokitellaan vaiheen 4 syöpään, tämän tilan syövät ovat usein kohtalokkaita. Vaiheen 4 syövän yleisiä oireita ovat selittämätön laihtuminen, luu- ja nivelkipu, keltaisuus ja neurologiset oireet. Näitä oireita kutsutaan epäspesifisiksi oireiksi, koska ne voivat olla ilmentymiä monista muista sairauksista. Harvoin rintasyöpä voi levitä erittäin harvinaisiin paikkoihin, kuten peripankreaattisiin imusolmukkeisiin, aiheuttaen sapen tukkeumaa, mikä johtaa diagnostisiin vaikeuksiin.
Useimmat rintasairauksien oireet, mukaan lukien useimmat kyhmyt, eivät edusta rintasyöpää. Esimerkiksi alle 20 % kyhmyistä on syöpää, ja hyvänlaatuiset rintasairaudet, kuten utaretulehdus ja rintojen fibroadenooma , ovat yleisempiä rintasairauden oireiden syitä.
Riskitekijät
Riskitekijät voidaan jakaa kahteen luokkaan:
- muunnettavissa olevat riskitekijät (asiat, joita ihmiset voivat itse muuttaa, kuten alkoholijuomien kulutus) ja
- kiinteät riskitekijät (asiat, joita ei voida muuttaa, kuten ikä ja fysiologinen sukupuoli).
Rintasyövän pääasialliset riskitekijät ovat nainen ja vanhempi ikä. Muita mahdollisia riskitekijöitä ovat genetiikka, synnytyksen puute tai imetyksen puute, tiettyjen hormonien korkeampi taso, tietyt ruokavaliotavat ja liikalihavuus. Eräs tutkimus osoittaa, että altistuminen valonsaasteelle on riskitekijä rintasyövän kehittymiselle.
Jos kaikki aikuiset noudattaisivat mahdollisimman terveellisiä elämäntapoja, mukaan lukien alkoholijuomien juomatta jättäminen , terveen kehon koostumuksen säilyttäminen , tupakoimatta jättäminen , terveellisen ruoan syöminen ja muut toimet, lähes neljännes rintasyöpätapauksista maailmanlaajuisesti voitaisiin ehkäistä. Loput kolmea neljäsosaa rintasyöpätapauksista ei voida estää elämäntapamuutoksilla.
Elämäntapa

Alkoholijuomien juominen lisää riskiä sairastua rintasyöpään jopa erittäin vähällä alkoholijuomien keskuudessa (naiset juovat alle puolet yhdestä alkoholijuomasta päivässä). Riski on suurin runsaan alkoholin käyttäjillä. Maailmanlaajuisesti noin joka kymmenes rintasyöpätapaus johtuu alkoholijuomien juomisesta. Alkoholijuomien juominen on yksi yleisimmistä muunnettavissa olevista riskitekijöistä.
Liikalihavuuden ja rintasyövän välinen korrelaatio on kaikkea muuta kuin lineaarinen. Tutkimukset osoittavat, että ne, jotka lihovat nopeasti aikuisiässä, ovat suuremmassa vaarassa kuin ne, jotka ovat olleet ylipainoisia lapsuudesta asti. Samoin ylimääräinen rasva keskiosassa näyttää aiheuttavan suuremman riskin kuin alavartalossa kantava ylipaino. Tämä tarkoittaa, että syömä ruoka on tärkeämpi kuin BMI . Ruokavaliotekijöitä, jotka voivat lisätä riskiä, ovat runsasrasvainen ruokavalio ja liikalihavuuteen liittyvät korkeat kolesterolitasot . Myös ruokavalion jodin puute voi vaikuttaa asiaan. Todisteet kuidusta ovat epäselviä. Vuoden 2015 katsauksessa havaittiin, että tutkimukset, jotka yrittivät yhdistää kuidun saantia rintasyöpään, tuottivat ristiriitaisia tuloksia. Vuonna 2016 havaittiin alustava yhteys teini-iän vähäisen kuidun saannin ja rintasyövän välillä.
Tupakanpoltto näyttää lisäävän rintasyövän riskiä, sillä mitä enemmän poltetaan ja mitä varhaisemmassa elämässä tupakointi aloitettiin, sitä suurempi riski on. Pitkäaikaisesti tupakoivilla suhteellinen riski kasvaa 35–50 prosenttia.
Fyysisen aktiivisuuden puute on yhdistetty noin 10 prosenttiin tapauksista. Säännöllinen istuminen pitkiä aikoja liittyy korkeampaan kuolleisuuteen rintasyöpään. Säännöllinen harjoittelu ei poista riskiä, vaikka se pienenee.
Vaihdevuosien hoitoon tarkoitettu hormonihoito liittyy myös lisääntyneeseen rintasyövän riskiin. Hormonaalisen ehkäisyn käyttö ei aiheuta rintasyöpää useimmille naisille; jos sillä on vaikutusta, se on pieni (suuruusluokkaa 0,01 % per käyttäjävuosi; verrattavissa äitiyskuolleisuusasteeseen Yhdysvalloissa ), tilapäinen ja kompensoi käyttäjien merkittävästi pienentynyt munasarja- ja kohdun limakalvosyöpien riski . Niillä, joiden suvussa on ollut rintasyöpää, nykyaikaisten ehkäisyvälineiden käyttö ei näytä vaikuttavan rintasyövän riskiin. Ei ole yhtä varmaa, voisivatko hormonaaliset ehkäisyvalmisteet lisätä rintasyövän jo ennestään suurta määrää naisilla, joilla on mutaatioita rintasyöpäalttiusgeeneissä BRCA1 tai BRCA2 .
Imetys vähentää useiden syöpien, mukaan lukien rintasyövän, riskiä. 1980-luvulla abortti-rintasyöpähypoteesi esitti, että raskaudenkeskeytys lisäsi riskiä sairastua rintasyöpään. Tämä hypoteesi oli laajan tieteellisen tutkimuksen kohteena, ja siinä pääteltiin, että keskenmenot tai abortit eivät liity kohonneeseen rintasyövän riskiin.
Muita riskitekijöitä ovat vuorotyöstä ja rutiininomaisesta myöhäisillan syömisestä johtuvat säteily- ja vuorokausihäiriöt . Useita kemikaaleja on myös yhdistetty, mukaan lukien polyklooratut bifenyylit , polysykliset aromaattiset hiilivedyt ja orgaaniset liuottimet . Vaikka mammografian aiheuttama säteilyannos on pieni, on arvioitu, että vuotuinen seulonta 40–80 vuoden iässä aiheuttaa noin 225 kuolemaan johtavaa tapausta. rintasyöpä miljoonaa seulottua naista kohti.
Genetiikka
Genetiikan uskotaan olevan ensisijainen syy 5–10 prosentissa kaikista tapauksista. Naisilla, joiden äiti on todettu ennen 50-vuotiasta, riski on kohonnut 1,7 ja niillä, joiden äiti on diagnosoitu 50-vuotiaana tai sen jälkeen, riski 1,4. Niillä, joilla ei ole, yksi tai kaksi sukulaista, riski sairastua rintasyöpään ennen 80 vuoden ikää on 7,8 %, 13,3 % ja 21,1 %, ja kuolleisuus sairauteen on vastaavasti 2,3 %, 4,2 % ja 7,6 %. Niillä, joilla on ensiasteen sukulainen sairaus, rintasyövän riski 40-50-vuotiailla on kaksinkertainen yleiseen väestöön verrattuna.
Alle 5 prosentissa tapauksista genetiikalla on merkittävämpi rooli aiheuttamalla perinnöllinen rinta-munasarjasyöpäoireyhtymä . Tämä sisältää ne, joilla on BRCA1- ja BRCA2- geenimutaatio . Nämä mutaatiot muodostavat jopa 90 % kaikista geneettisistä vaikutuksista, ja rintasyövän riski on 60–80 % sairastuneilla. Muita merkittäviä mutaatioita ovat p53 ( Li-Fraumenin oireyhtymä ), PTEN ( Cowdenin oireyhtymä ) ja STK11 ( Peutz-Jeghersin oireyhtymä ), CHEK2 , ATM , BRIP1 ja PALB2 . Vuonna 2012 tutkijat sanoivat, että rintasyöpää on neljä geneettisesti erilaista tyyppiä ja että jokaisessa tyypissä geneettiset muutokset johtavat moniin syöpiin.
Muita geneettisiä taipumuksia ovat rintakudoksen tiheys ja hormonitasot. Naiset, joilla on tiheä rintakudos, saavat todennäköisemmin kasvaimia ja heillä on vähemmän todennäköistä, että heillä diagnosoidaan rintasyöpä - koska tiheä kudos tekee kasvaimista vähemmän näkyvissä mammografiassa. Lisäksi naisilla, joilla on luonnollisesti korkea estrogeeni- ja progesteronitaso, on myös suurempi riski kasvaimen kehittymiselle.
Lääketieteelliset olosuhteet
Rintojen muutokset, kuten epätyypillinen duktaalisen hyperplasia ja lobulaarinen karsinooma in situ , jotka havaitaan hyvänlaatuisissa rintasairauksissa, kuten fibrokystisissa rintamuutoksissa , korreloivat lisääntyneen rintasyöpäriskin kanssa.
Diabetes mellitus saattaa myös lisätä rintasyövän riskiä. Autoimmuunisairaudet, kuten lupus erythematosus, näyttävät myös lisäävän riskiä saada rintasyöpä.
Satunnaisen rintasyövän tärkeimmät syyt liittyvät hormonitasoihin. Estrogeeni edistää rintasyöpää. Tämä hormoni aktivoi rintojen kehitystä murrosiän, kuukautiskierron ja raskauden ajan. Epätasapaino estrogeenin ja progesteronin välillä kuukautisten aikana aiheuttaa solujen lisääntymistä. Lisäksi estrogeenin oksidatiiviset metaboliitit voivat lisätä DNA-vaurioita ja mutaatioita. Toistuva kierto ja korjausprosessin heikkeneminen voivat muuttaa normaalin solun esipahanlaatuiseksi ja lopulta pahanlaatuiseksi soluksi mutaation kautta. Premalignantissa vaiheessa estrogeeni voi aktivoida stroomasolujen voimakasta proliferaatiota tukemaan rintasyövän kehittymistä. Ligandin sitoutumisen aktivaation aikana ER voi säädellä geenin ilmentymistä olemalla vuorovaikutuksessa estrogeenivasteelementtien kanssa spesifisten geenien promoottorissa. Estrogeenin puutteesta johtuva ER:n ilmentyminen ja aktivaatio voidaan stimuloida solunulkoisilla signaaleilla. Mielenkiintoista on, että ER, joka sitoutuu suoraan useisiin proteiineihin, mukaan lukien kasvutekijäreseptorit, voi edistää solujen kasvuun ja eloonjäämiseen liittyvien geenien ilmentymistä.
Veren kohonneet prolaktiinipitoisuudet liittyvät lisääntyneeseen rintasyövän riskiin. Yli kahden miljoonan henkilön havainnointitutkimuksen meta-analyysi on ehdottanut psykoosilääkkeiden käytön kohtalaista yhteyttä rintasyöpään, mikä mahdollisesti johtuu tiettyjen aineiden prolaktiinia indusoivista ominaisuuksista.
Patofysiologia
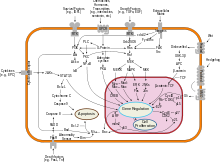
Rintasyöpä, kuten muutkin syövät , syntyy ympäristötekijän (ulkoisen) tekijän ja geneettisesti herkän isännän välisestä vuorovaikutuksesta. Normaalit solut jakautuvat niin monta kertaa kuin tarvitaan ja pysähtyvät. Ne kiinnittyvät muihin soluihin ja pysyvät paikoillaan kudoksissa. Soluista tulee syöpä, kun ne menettävät kykynsä lopettaa jakautuminen, kiinnittyä muihin soluihin, pysyä paikoillaan ja kuolla oikeaan aikaan.
Normaalit solut tuhoutuvat itsestään ( ohjelmoitu solukuolema ), kun niitä ei enää tarvita. Siihen asti soluja suojataan ohjelmoidulta kuolemalta useilla proteiiniklustereilla ja -reiteillä. Yksi suojareiteistä on PI3K / AKT -reitti; toinen on RAS / MEK / ERK -polku. Joskus näiden suojareittien geenit mutatoituvat tavalla, joka kytkee ne pysyvästi "päälle", mikä tekee solusta kyvyttömän tuhoutumaan itse, kun sitä ei enää tarvita. Tämä on yksi vaiheista, joka aiheuttaa syöpää yhdessä muiden mutaatioiden kanssa. Normaalisti PTEN- proteiini sammuttaa PI3K/AKT-reitin, kun solu on valmis ohjelmoituun solukuolemaan. Joissakin rintasyövissä PTEN-proteiinin geeni on mutatoitunut, joten PI3K/AKT-reitti on juuttunut "päällä"-asentoon, eikä syöpäsolu tuhoudu itse.
Mutaatiot, jotka voivat johtaa rintasyöpään, on kokeellisesti yhdistetty estrogeenialtistukseen. Lisäksi G-proteiiniin kytketyt estrogeenireseptorit on liitetty useisiin naisten lisääntymisjärjestelmän syöpiin, mukaan lukien rintasyöpä.
Epänormaali kasvutekijäsignalointi stroomasolujen ja epiteelisolujen välisessä vuorovaikutuksessa voi edistää pahanlaatuisten solujen kasvua. Rintojen rasvakudoksessa leptiinin yli-ilmentyminen johtaa lisääntyneeseen solujen lisääntymiseen ja syöpään.
Yhdysvalloissa 10-20 prosentilla naisista, joilla on rintasyöpä tai munasarjasyöpä, on ensimmäisen tai toisen asteen sukulainen, jolla on jokin näistä sairauksista. Miehillä, joilla on rintasyöpä, on vielä suurempi todennäköisyys. Perinnöllistä taipumusta kehittää näitä syöpiä kutsutaan perinnöllisiksi rinta-munasarjasyöpäoireyhtymäksi . Tunnetuimmat näistä, BRCA- mutaatiot , antavat elinikäisen riskin sairastua rintasyöpään 60–85 prosenttia ja elinikäisen munasarjasyövän riskin 15–40 prosenttia. Jotkut syöpään liittyvät mutaatiot, kuten p53 , BRCA1 ja BRCA2 , esiintyvät mekanismeissa, jotka korjaavat DNA:n virheitä . Nämä mutaatiot ovat joko perinnöllisiä tai hankittuja syntymän jälkeen. Oletettavasti ne mahdollistavat lisämutaatioita, jotka mahdollistavat hallitsemattoman jakautumisen, kiinnittymisen puutteen ja etäpesäkkeiden muodostumisen kaukaisiin elimiin. On kuitenkin olemassa vahvaa näyttöä jäännösriskin vaihtelusta, joka ylittää paljon kantajaperheiden välisiä perinnöllisiä BRCA- geenimutaatioita. Tämä johtuu huomaamattomista riskitekijöistä. Tämä liittyy ympäristöön ja muihin syihin rintasyöpien laukaisijoina. Perinnöllinen mutaatio BRCA1- tai BRCA2- geeneissä voi häiritä DNA:n ristisidosten korjaamista ja DNA:n kaksoisjuostekatkoja (koodatun proteiinin tunnetut toiminnot). Nämä karsinogeenit aiheuttavat DNA-vaurioita, kuten DNA:n ristisidoksia ja kaksoisjuostekatkoja, jotka vaativat usein korjauksia BRCA1:tä ja BRCA2:ta sisältävillä reiteillä. BRCA- geenien mutaatiot muodostavat kuitenkin vain 2–3 prosenttia kaikista rintasyövistä. Levin et ai. sanovat, että syöpä ei välttämättä ole väistämätön kaikille BRCA1- ja BRCA2 -mutaatioiden kantajille. Noin puolet perinnöllisistä rinta-munasarjasyöpäoireyhtymistä liittyy tuntemattomiin geeneihin. Lisäksi tietyt piilevät virukset voivat vähentää BRCA1 -geenin ilmentymistä ja lisätä rintakasvainten riskiä.
GATA-3 säätelee suoraan estrogeenireseptorin (ER) ja muiden epiteelin erilaistumiseen liittyvien geenien ilmentymistä, ja GATA-3:n menetys johtaa erilaistumisen menetykseen ja huonoon ennusteeseen syöpäsoluinvaasiosta ja etäpesäkkeistä johtuen.
Diagnoosi
Useimmat rintasyövän tyypit on helppo diagnosoida mikroskooppisella analyysillä rintasyövän vaurioituneesta alueesta - tai biopsialla . Lisäksi on olemassa rintasyöpätyyppejä, jotka vaativat erikoistuneita laboratoriotutkimuksia.
Kaksi yleisimmin käytettyä seulontamenetelmää, terveydenhuollon tarjoajan tekemä rintojen fyysinen tutkimus ja mammografia, voivat tarjota likimääräisen todennäköisyyden, että kyhmy on syöpää, ja ne voivat myös havaita joitain muita vaurioita, kuten yksinkertaista kystaa . Kun nämä tutkimukset eivät ole vakuuttavia, terveydenhuollon tarjoaja voi ottaa näytteen kyhmyssä olevasta nesteestä mikroskooppista analyysiä varten (menettely, joka tunnetaan nimellä hienon neulan aspiraatio tai hieno neulan aspiraatio ja sytologia, FNAC) diagnoosin vahvistamiseksi. Neulan aspiraatio voidaan tehdä terveydenhuollon tarjoajan toimistossa tai klinikalla. Paikallispuudutetta voidaan käyttää rintakudoksen turruttamiseen kivun estämiseksi toimenpiteen aikana, mutta se ei välttämättä ole tarpeen, jos kyhmy ei ole ihon alla. Kirkkaan nesteen löydös tekee kyhmystä erittäin epätodennäköistä, että se on syöpä, mutta veristä nestettä voidaan lähettää tarkastettavaksi mikroskoopilla syöpäsolujen varalta. Yhdessä rintojen fyysisen tutkimuksen, mammografian ja FNAC:n avulla voidaan diagnosoida rintasyöpä hyvällä tarkkuudella.
Muita biopsiavaihtoehtoja ovat ydinbiopsia tai tyhjiöavusteinen rintabiopsia , jotka ovat toimenpiteitä, joissa osa rinnan kyhmystä poistetaan; tai leikkausbiopsia , jossa koko kyhmy poistetaan. Hyvin usein terveydenhuollon tarjoajan tekemän fyysisen tutkimuksen, mammografian ja erityisolosuhteissa mahdollisesti suoritettavien lisäkokeiden (kuten ultraäänikuvaus tai MRI ) tulokset riittävät oikeuttamaan leikkausbiopsian lopulliseksi diagnostiseksi ja ensisijaiseksi hoitomenetelmäksi.
Poistettu ihmisen rintakudos , jossa on epäsäännöllinen, tiheä, valkoinen syöpäalue , jonka halkaisija on 2 cm, keltaisessa rasvakudoksessa
Korkealaatuinen invasiivinen duktaalinen karsinooma, jossa on minimaalinen tubulusten muodostuminen, huomattava pleomorfismi ja näkyvät mitoosit , 40-kertainen kenttä
Mammografiat , joissa näkyy normaali rinta (vasemmalla) ja rintasyöpä (oikealla)
Luokittelu
Rintasyövät luokitellaan useiden luokitusjärjestelmien mukaan. Jokainen näistä vaikuttaa ennusteeseen ja voi vaikuttaa hoitovasteeseen. Rintasyövän kuvaus sisältää optimaalisesti kaikki nämä tekijät.
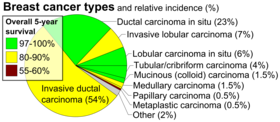
- Histopatologia . Rintasyöpä luokitellaan yleensä ensisijaisesti sen histologisen ulkonäön perusteella. Suurin osa rintasyövistä on peräisin tiehyitä tai lohkoja peittävästä epiteelistä, ja nämä syövät luokitellaan duktaali- tai lobulaariseksi karsinoomaksi. Karsinooma in situ on matala-asteisten syöpä- tai syöpää edeltävien solujen kasvua tietyssä kudososastossa, kuten rintatiehyessä, ilman ympäröivän kudoksen tunkeutumista. Sitä vastoin invasiivinen karsinooma ei rajoitu alkuperäiseen kudososastoon.
- Arvosana . Arviointi vertaa rintasyöpäsolujen ulkonäköä normaalin rintakudoksen ulkonäköön. Normaalit solut elimissä, kuten rinnassa, erilaistuvat, mikä tarkoittaa, että ne ottavat tiettyjä muotoja ja muotoja, jotka kuvastavat niiden toimintaa osana kyseistä elintä. Syöpäsolut menettävät tämän erilaistumisen. Syövässä solut, jotka normaalisti asettuisivat järjestykseen muodostamaan maitokanavat, hajoavat. Solujen jakautuminen muuttuu hallitsemattomaksi. Soluytimet muuttuvat vähemmän yhtenäisiksi. Patologit kuvaavat soluja yhtä hyvin erilaistuneina (matala laatu), kohtalaisen erilaistuneina (keskiluokka) ja heikosti erilaistuneina (korkea luokka), koska solut menettävät asteittain normaaleissa rintasoluissa havaitut piirteet. Huonosti erilaistuvilla syövillä (niillä, joiden kudos on vähiten normaalia rintakudosta) on huonompi ennuste.
-
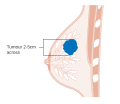
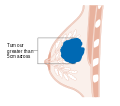
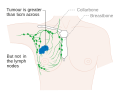
Vaihe . Rintasyövän staging TNM -järjestelmällä perustuu kasvaimen kokoon ( T ) , onko kasvain levinnyt kainaloiden imusolmukkeisiin ( N ) ja onko kasvain etastasoitunut ( M ) (ts. levinnyt kaukaiseen kehon osaan). Suuremmalla koolla, solmujen leviämisellä ja etäpesäkkeillä on suurempi vaiheluku ja huonompi ennuste. Päävaiheet ovat:
- Vaihe 0 on syöpää edeltävä tai merkkisairaus, joko ductal carcinoma in situ (DCIS) tai lobulaarinen karsinooma in situ (LCIS).
- Vaiheet 1–3 ovat rinnassa tai alueellisissa imusolmukkeissa.
- Vaihe 4 on "metastaattinen" syöpä , jonka ennuste on epäsuotuisampi, koska se on levinnyt rintojen ja alueellisten imusolmukkeiden ulkopuolelle.
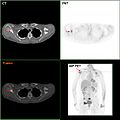
- Jos mahdollista, kuvantamistutkimuksia voidaan käyttää osana vaiheistusprosessia tietyissä tapauksissa metastaattisen syövän merkkien etsimiseksi. Kuitenkin rintasyövän tapauksissa, joissa etäpesäkkeiden riski on alhainen, PET- , CT- tai luuskannauksiin liittyvät riskit ovat suuremmat kuin mahdolliset hyödyt, koska nämä toimenpiteet altistavat henkilön huomattavalle määrälle mahdollisesti vaarallista ionisoivaa säteilyä.
-
Reseptorin tila . Rintasyöpäsolujen pinnalla ja sytoplasmassa ja tumassa on reseptoreita . Kemialliset sanansaattajat, kuten hormonit , sitoutuvat reseptoreihin , mikä aiheuttaa muutoksia solussa. Rintasyöpäsoluilla voi olla kolme tärkeää reseptoria tai ei ole niitä: estrogeenireseptori (ER), progesteronireseptori (PR) ja HER2 . ER+-syöpäsolut (eli syöpäsolut, joissa on estrogeenireseptoreita) ovat riippuvaisia estrogeenista kasvussaan, joten niitä voidaan hoitaa estrogeenivaikutuksia estävällä lääkkeellä (esim. tamoksifeeni ), ja niillä on yleensä parempi ennuste. Hoitamattomat HER2+-rintasyövät ovat yleensä aggressiivisempia kuin HER2-rintasyövät, mutta HER2+-syöpäsolut reagoivat lääkkeisiin, kuten monoklonaaliseen trastutsumabi -vasta-aineeseen (yhdistelmänä tavanomaisen kemoterapian kanssa), ja tämä on parantanut ennustetta merkittävästi. Soluja, joissa ei ole mitään näistä kolmesta reseptorityypistä (estrogeenireseptorit, progesteronireseptorit tai HER2), kutsutaan kolminkertaisnegatiivisiksi , vaikka ne usein ilmentävät reseptoreita muille hormoneille, kuten androgeenireseptorille ja prolaktiinireseptorille .
- DNA-määritykset . Erityyppisissä DNA-testeissä , mukaan lukien DNA-mikrosirut, on verrattu normaaleja soluja rintasyöpäsoluihin. Tietyn rintasyövän spesifisiä muutoksia voidaan käyttää syövän luokitteluun useilla tavoilla, ja ne voivat auttaa valitsemaan tehokkaimman hoidon kyseiselle DNA-tyypille.
Seulonta
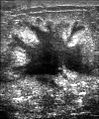
Rintasyövän seulonnalla tarkoitetaan muuten terveiden naisten rintasyövän testaamista, jolla pyritään saamaan aikaisempi diagnoosi olettaen, että varhainen havaitseminen parantaa tuloksia. Useita seulontatestejä on käytetty, mukaan lukien kliiniset ja omatoimiset rintojen tutkimukset , mammografia , geneettinen seulonta, ultraääni ja magneettikuvaus.
Kliiniseen tai omaan rintojen tutkimukseen kuuluu rintojen tunteminen kyhmyjen tai muiden poikkeavuuksien varalta. Kliiniset rintatutkimukset tekevät terveydenhuollon tarjoajat, kun taas henkilö itse tekee rintojen tutkimukset. Todisteet eivät tue kummankaan rintatutkimuksen tehokkuutta, sillä kun kyhmy on riittävän suuri löydettäväksi, se on todennäköisesti kasvanut useita vuosia ja on siten pian riittävän suuri löydettäväksi ilman tutkimusta. Rintasyövän mammografisessa seulontatutkimuksessa rinnat tutkitaan röntgensäteillä mahdollisten epätyypillisten massojen tai kyhmyjen varalta. Seulonnan aikana rintaa puristetaan ja teknikko ottaa kuvia useista kulmista. Yleinen mammografia ottaa kuvia koko rinnasta, kun taas diagnostinen mammografia keskittyy tiettyyn kyhmyyn tai huolenaiheeseen.
Useat kansalliset elimet suosittelevat rintasyövän seulontaa. Keskiverto naiselle US Preventive Services Task Force ja American College of Physicians suosittelevat mammografiaa kahden vuoden välein 50–74-vuotiaille naisille, ja Euroopan neuvosto suosittelee mammografiaa 50–69-vuotiaille useimmille ohjelmille 2 vuoden välein. , kun taas Euroopan komissio suosittelee mammografiaa 45–75-vuotiaille 2–3 vuoden välein, ja Kanadassa seulontaa suositellaan 50–74-vuotiaille 2–3 vuoden välein. American Cancer Society tukee myös sitä, että 40-vuotiaat ja sitä vanhemmat naiset saavat mammografiatutkimuksia vuosittain. Nämä työryhmän raportit osoittavat, että tarpeettoman leikkauksen ja ahdistuneisuuden lisäksi useampien mammografioiden riskeihin kuuluu pieni, mutta merkittävä säteilyn aiheuttama rintasyövän lisääntyminen.
Cochrane -yhteistyössä (2013) todetaan, että laadukkain näyttö ei osoita syöpäspesifisen tai kokonaiskuolleisuuden vähenemistä mammografiaseulonnan seurauksena. Kun analyysiin lisätään vähemmän tiukat kokeet, rintasyöpäkuolleisuus pienenee 0,05 % (10 vuoden aikana rintasyöpäkuolemien lasku 1:llä 2000:lla tai rintasyövän suhteellinen lasku 15 %). Yli 10 vuoden seulonta johtaa 30 prosentin lisäykseen ylidiagnoosin ja -hoidon määrässä (3-14 tapausta 1000:ta kohti), ja yli puolella niistä on vähintään yksi väärä positiivinen testi. Tämä on johtanut siihen näkemykseen, että ei ole selvää, onko mammografiaseulonnasta enemmän hyötyä vai haittaa. Cochrane toteaa, että rintasyövän hoidon viimeaikaisten parannusten ja rintasyövän seulonnan väärien positiivisten tulosten riskin vuoksi, jotka johtavat tarpeettomaan hoitoon, "ei siis enää näytä olevan hyödyllistä osallistua rintasyövän seulomiseen" missä tahansa iässä. Ei tiedetä, onko MRI:llä seulontamenetelmänä suurempia haittoja tai etuja verrattuna tavalliseen mammografiaan.
Ennaltaehkäisy
Elämäntapa
Naiset voivat vähentää rintasyövän riskiä ylläpitämällä terveellistä painoa, vähentämällä alkoholin käyttöä , lisäämällä fyysistä aktiivisuutta ja imettämällä . Nämä muutokset saattavat estää 38 % rintasyövistä Yhdysvalloissa, 42 % Isossa-Britanniassa, 28 % Brasiliassa ja 20 % Kiinassa. Kohtuullisen liikunnan, kuten reipasta kävelyä, hyödyt näkyvät kaikissa ikäryhmissä, myös postmenopausaalisilla naisilla. Runsas fyysinen aktiivisuus vähentää rintasyövän riskiä noin 14 %. Säännölliseen fyysiseen toimintaan kannustavilla ja liikalihavuutta vähentävillä strategioilla voi olla myös muita etuja, kuten pienempi sydän- ja verisuonitautien ja diabeteksen riski. Tutkimus, joka sisälsi tietoja 130 957 eurooppalaisesta syntyperäisestä naisesta, totesi "vahvan todisteen siitä, että suurempi fyysinen aktiivisuus ja vähemmän istuma-aika todennäköisesti vähentävät rintasyövän riskiä, ja tulokset ovat yleensä yhdenmukaisia rintasyövän alatyypeissä".
American Cancer Society ja American Society of Clinical Oncology neuvoivat vuonna 2016, että ihmisten tulisi syödä runsaasti vihanneksia, hedelmiä, täysjyvätuotteita ja palkokasveja sisältävää ruokavaliota. Sitrushedelmien runsas saanti on yhdistetty 10 %:n pienenemiseen rintasyövän riskissä. Meren omega-3-monityydyttymättömät rasvahapot näyttävät vähentävän riskiä. Soijapohjaisten ruokien runsas kulutus voi vähentää riskiä.
Ennalta ehkäisevä leikkaus
Molempien rintojen poistamista ennen kuin syöpä on diagnosoitu tai mikä tahansa epäilyttävä kyhmy tai muu leesio on ilmaantunut (menettely, joka tunnetaan nimellä "profylaktinen bilateraalinen mastektomia " tai "riskiä vähentävä rinnanpoisto") voidaan harkita naisilla, joilla on BRCA1- ja BRCA2-mutaatioita, joihin liittyy joilla on huomattavasti kohonnut riski saada lopullinen rintasyövän diagnoosi. Todisteet eivät ole tarpeeksi vahvoja tukemaan tätä menettelyä muilla kuin naisilla, joilla on suurin riski. BRCA-testiä suositellaan niille, joilla on suuri perheriski geneettisen neuvonnan jälkeen. Sitä ei suositella rutiininomaisesti. Tämä johtuu siitä, että BRCA-geeneissä on monia muutoksia, jotka vaihtelevat vaarattomista polymorfismista ilmeisen vaarallisiin kehysmuutosmutaatioihin . Useimpien geenien tunnistettavissa olevien muutosten vaikutus on epävarma. Testaus keskimääräiseen riskiryhmään kuuluvalla henkilöllä tuottaa erityisen todennäköisesti yhden näistä epämääräisistä, hyödyttömistä tuloksista. Toisen rinnan poistaminen henkilöltä, jolla on rintasyöpä (kontralateraalinen riskiä vähentävä mastektomia tai CRRM), voi vähentää syöpäriskiä toisessa rinnassa, mutta on epäselvää, parantaako toisen rinnan poistaminen rintasyöpää sairastavilla eloonjäämistä. Yhä useammat naiset, joiden testi on positiivinen viallisten BRCA1- tai BRCA2-geenien suhteen, valitsee riskiä vähentävän leikkauksen . Samalla toimenpiteen keskimääräinen odotusaika on kaksi vuotta, mikä on paljon suositeltua pidempi.
Lääkkeet
Selektiiviset estrogeenireseptorin modulaattorit vähentävät rintasyövän riskiä, mutta lisäävät tromboembolian ja endometriumin syövän riskiä . Kuolemanriskissä ei ole yleistä muutosta. Niitä ei näin ollen suositella rintasyövän ehkäisyyn naisille, joilla on keskimääräinen riski, mutta niitä suositellaan tarjoamaan suuren riskin omaaville ja yli 35-vuotiaille. Rintasyövän vähentämisen hyöty jatkuu vähintään viiden vuoden ajan hoidon lopettamisen jälkeen. hoitojakso näillä lääkkeillä. Aromataasi-inhibiittorit (kuten eksemestaani ja anastrotsoli ) voivat olla tehokkaampia kuin selektiiviset estrogeenireseptorin modulaattorit (kuten tamoksifeeni) vähentämään rintasyövän riskiä, eivätkä ne liity kohonneeseen kohdun limakalvosyövän ja tromboembolian riskiin.
Hallinto
Rintasyövän hoito riippuu useista tekijöistä, kuten syövän vaiheesta ja henkilön iästä. Hoidot ovat aggressiivisempia, kun syöpä on edennyt pitkälle tai kun hoidon jälkeen on suurempi riski toistua syöpä.
Rintasyöpää hoidetaan yleensä leikkauksella, jota voidaan seurata kemoterapialla tai sädehoidolla tai molemmilla. Monitieteinen lähestymistapa on parempi. Hormonireseptoripositiivisia syöpiä hoidetaan usein hormoneja estävällä hoidolla useiden vuosien ajan. Monoklonaalisia vasta-aineita tai muita immuunijärjestelmää moduloivia hoitoja voidaan antaa tietyissä rintasyövän metastasoituneiden ja muiden pitkälle edenneiden vaiheiden tapauksissa, vaikka tätä hoitomuotoa tutkitaan edelleen.
Leikkaus

Leikkaukseen kuuluu kasvaimen fyysinen poistaminen, tyypillisesti yhdessä osan ympäröivästä kudoksesta. Yhdestä tai useammasta imusolmukkeesta voidaan ottaa biopsia leikkauksen aikana; yhä useammin imusolmukkeiden näytteenotto suoritetaan vartioimusolmukebiopsialla .
Vakioleikkauksiin kuuluvat:
- Rinnanpoisto : Koko rinnan poisto.
- Quadrantectomy : Neljäsosan rinnasta poisto.
- Lumpektomia : Pienen osan rinnasta poistaminen.
Kun kasvain on poistettu, voidaan henkilön halutessaan tehdä rintojen rekonstruktioleikkaus , eräänlainen plastiikkakirurgia , jotta hoidetun kohdan esteettinen ulkonäkö paranee. Vaihtoehtoisesti naiset käyttävät rintaproteesia simuloidakseen rintaa vaatteiden alla tai valitsevat litteän rintakehän. Nänniproteesia voidaan käyttää milloin tahansa rinnanpoiston jälkeen.
Lääkitys
Leikkauksen jälkeen ja sen lisäksi käytettäviä lääkkeitä kutsutaan adjuvanttihoidoksi . Kemoterapiaa tai muuntyyppistä hoitoa ennen leikkausta kutsutaan neoadjuvanttihoidoksi . Aspiriini voi vähentää kuolleisuutta rintasyöpään, kun sitä käytetään muiden hoitojen kanssa.
Tällä hetkellä rintasyövän adjuvanttihoidossa käytetään kolmea pääryhmää lääkkeitä: hormonisalpaajat, kemoterapia ja monoklonaaliset vasta-aineet.
Hormonihoito
Jotkut rintasyövät vaativat estrogeenia jatkaakseen kasvuaan. Ne voidaan tunnistaa niiden pinnalla olevista estrogeenireseptoreista (ER+) ja progesteronireseptoreista (PR+) (jota joskus kutsutaan yhdessä hormonireseptoreiksi). Näitä ER+ syöpiä voidaan hoitaa lääkkeillä, jotka joko salpaavat reseptoreita, esim. tamoksifeenilla , tai vaihtoehtoisesti estrogeenin tuotannon aromataasi-inhibiittorilla , esim. anastrotsolilla tai letrotsolilla . Tamoksifeenin käyttöä suositellaan 10 vuoden ajan. Tamoksifeeni lisää postmenopausaalisen verenvuodon , kohdun limakalvon polyyppien , hyperplasian ja kohdun limakalvosyövän riskiä ; tamoksifeenin käyttö kohdunsisäisen järjestelmän kanssa, joka vapauttaa levonorgestreeliä , saattaa lisätä emättimen verenvuotoa yhden tai kahden vuoden kuluttua, mutta vähentää jonkin verran kohdun limakalvon polyyppeja ja hyperplasiaa, mutta ei välttämättä kohdun limakalvon syöpää. Letrotsolia suositellaan käytettäväksi viiden vuoden ajan.
Aromataasi-inhibiittorit soveltuvat vain naisille vaihdevuosien jälkeen; kuitenkin tässä ryhmässä ne näyttävät paremmilta kuin tamoksifeeni. Tämä johtuu siitä, että postmenopausaalisten naisten aktiivinen aromataasi eroaa premenopausaalisilla naisilla vallitsevasta muodosta, ja siksi nämä aineet eivät ole tehokkaita estämään premenopausaalisten naisten hallitsevaa aromataasia. Aromataasi-inhibiittoreita ei pidä antaa premenopausaalisille naisille, joilla on ehjä munasarjojen toiminta (elleivät he ole myös hoidossa munasarjojensa toiminnan estämiseksi ). CDK-estäjiä voidaan käyttää yhdessä endokriinisen tai aromataasihoidon kanssa.
Kemoterapia
Kemoterapiaa käytetään pääasiassa rintasyövän vaiheissa 2–4, ja se on erityisen hyödyllistä estrogeenireseptorinegatiivisissa (ER-) taudeissa. Kemoterapialääkkeitä annetaan yhdistelmänä, yleensä 3–6 kuukauden ajanjaksoina. Yksi yleisimmistä hoito-ohjelmista, joka tunnetaan nimellä "AC", yhdistää syklofosfamidin doksorubisiinin kanssa . Joskus lisätään taksaanilääke, kuten dosetakseli, ja järjestelmä tunnetaan silloin nimellä " CAT " . Toinen yleinen hoito on syklofosfamidi, metotreksaatti ja fluorourasiili (tai "CMF"). Useimmat kemoterapialääkkeet toimivat tuhoamalla nopeasti kasvavia ja/tai nopeasti replikoituvia syöpäsoluja, joko aiheuttamalla DNA-vaurioita replikoituessaan tai muilla mekanismeilla. Lääkkeet vahingoittavat kuitenkin myös nopeasti kasvavia normaaleja soluja, mikä voi aiheuttaa vakavia sivuvaikutuksia. Sydänlihaksen vaurioituminen on esimerkiksi doksorubisiinin vaarallisin komplikaatio.
Monoklonaaliset vasta-aineet
Trastutsumabi , HER2:n monoklonaalinen vasta-aine, on parantanut vaiheen 1–3 HER2-positiivisten rintasyöpien viiden vuoden taudista vapaan eloonjäämisen noin 87 %:iin (kokonaiseloonjääminen 95 %). 25–30 % rintasyövistä yli-ilmentää HER2-geeniä tai sen proteiinituotetta, ja HER2:n yli-ilmentyminen rintasyövässä liittyy lisääntyneeseen taudin uusiutumiseen ja huonompaan ennusteeseen. Trastutsumabi on kuitenkin erittäin kallista, ja sen käyttö voi aiheuttaa vakavia sivuvaikutuksia (noin 2 % sitä saaneista saa merkittäviä sydänvaurioita). Toinen vasta-aine pertutsumabi estää HER2:n dimerisaatiota ja sitä suositellaan yhdessä trastutsumabin ja kemoterapian kanssa vaikeassa sairaudessa.
Kohdennettu terapia
Elastrant (Orserdu) hyväksyttiin lääketieteelliseen käyttöön Yhdysvalloissa tammikuussa 2023.
Säteily
Sädehoitoa annetaan leikkauksen jälkeen kasvainkerroksen alueelle ja alueellisille imusolmukkeille tuhoamaan mikroskooppisia kasvainsoluja, jotka ovat saattaneet välttyä leikkauksesta. Kun sitä annetaan intraoperatiivisesti kohdennettuna intraoperatiivisena sädehoitona , sillä voi olla myös myönteinen vaikutus kasvaimen mikroympäristöön. Sädehoitoa voidaan antaa ulkoisena sädehoitona tai brakyterapiana (sisäinen sädehoito). Perinteisesti sädehoitoa annetaan rintasyövän leikkauksen jälkeen . Säteilyä voidaan antaa myös rintasyövän leikkauksen yhteydessä. Säteily voi vähentää uusiutumisen riskiä 50–66 % (1/2 – 2/3 riskin pieneneminen), kun sitä annetaan oikealla annoksella, ja sitä pidetään välttämättömänä, kun rintasyöpää hoidetaan poistamalla vain kyhmy (lumpektomia tai laaja paikallinen leikkaus). ). Varhaisessa rintasyövässä osittainen rintojen säteilytys ei anna rinnassa samaa syövän hallintaa kuin koko rinnan hoito ja voi aiheuttaa pahempia sivuvaikutuksia.
Seurantahoito
Rintasyövän perushoidon jälkeinen hoito, jota kutsutaan myös "seurantahoidoksi", voi olla intensiivistä, ja siihen kuuluu säännöllisiä laboratoriotutkimuksia oireettomille ihmisille, jotta mahdolliset etäpesäkkeet voidaan havaita aikaisemmin. Katsauksessa on havaittu, että seurantaohjelmat, joihin sisältyy säännöllisiä fyysisiä tutkimuksia ja vuosittaista mammografiaa, ovat toistumisen varhaisen havaitsemisen, kokonaiseloonjäämisen ja elämänlaadun kannalta yhtä tehokkaita kuin intensiivisemmät laboratoriotesteistä koostuvat ohjelmat.
Monitieteiset kuntoutusohjelmat, jotka sisältävät usein liikuntaa, koulutusta ja psykologista apua, voivat saada aikaan lyhytaikaisia parannuksia rintasyöpää sairastavien ihmisten toimintakykyyn, psykososiaaliseen sopeutumiseen ja sosiaaliseen osallistumiseen.
Yläraajojen ongelmat, kuten olka- ja käsivarsikipu, heikkous ja rajoittunut liike, ovat yleisiä sivuvaikutuksia sädehoidon tai rintasyöpäleikkauksen jälkeen. Isossa-Britanniassa tehdyn tutkimuksen mukaan 7–10 päivää leikkauksen jälkeen aloitettu harjoitusohjelma voi vähentää yläraajojen ongelmia.
Ennuste
Prognostiset tekijät
| Vaihe | 5 vuoden eloonjääminen |
|---|---|
| Vaihe I | 100 % |
| Vaihe II | 90 % |
| Vaihe III | 70 % |
| Vaihe IV | 30 % |
Rintasyövän vaihe on perinteisten rintasyövän luokittelumenetelmien tärkein osatekijä, koska sillä on muita näkökohtia suurempi vaikutus ennusteeseen . Vaiheittamisessa otetaan huomioon koko, paikallinen osallistuminen, imusolmukkeiden tila ja metastaattisen sairauden esiintyminen. Mitä korkeampi diagnoosivaihe, sitä huonompi on ennuste. Vaiheen nostaa sairauden invasiivisuus imusolmukkeisiin, rintakehän seinämään, ihoon tai sen ulkopuolelle ja syöpäsolujen aggressiivisuus. Astetta alentaa syöpävapaiden vyöhykkeiden läsnäolo ja lähellä normaalia solujen käyttäytyminen (luokitus). Koko ei vaikuta vaiheeseen, ellei syöpä ole invasiivinen. Esimerkiksi koko rinnan kattava ductal carcinoma in situ (DCIS) on edelleen nollavaihe ja siten erinomainen ennuste.
- Vaiheen 1 syövillä (ja DCIS:llä, LCIS:llä) on erinomainen ennuste, ja niitä hoidetaan yleensä lumpektomialla ja joskus säteilyllä.
- Vaiheen 2 ja 3 syöpiä, joiden ennuste on asteittain huonompi ja uusiutumisriski on suurempi, hoidetaan yleensä leikkauksella (lumpektomia tai mastektomia imusolmukkeiden poiston kanssa tai ilman ), kemoterapialla (sekä trastutsumabilla HER2+-syöpien hoitoon) ja joskus säteilyllä (erityisesti suurten syöpien, useiden syöpien jälkeen positiiviset solmut tai lumpektomia).
- Vaihe 4, metastaattinen syöpä (eli levinnyt kaukaisiin paikkoihin) on huonosti ennustettu ja sitä hoidetaan useilla eri hoitojen yhdistelmällä leikkauksesta, sädehoidosta, kemoterapiasta ja kohdennetuista hoidoista.
Rintasyövän astetta arvioidaan vertaamalla rintasyöpäsoluja normaaleihin rintasoluihin. Mitä lähempänä normaalia syöpäsolut ovat, sitä hitaampaa niiden kasvu ja parempi ennuste on. Jos solut eivät ole hyvin erilaistuneet, ne näyttävät kypsymättömiltä, jakautuvat nopeammin ja niillä on taipumus levitä. Hyvin erottuva saa arvosanan 1, kohtalainen arvosana 2, kun taas huono tai erottumaton saa korkeamman arvosanan 3 tai 4 (käytetystä asteikosta riippuen). Yleisimmin käytetty luokitusjärjestelmä on Nottingham-järjestelmä.
Nuoremmilla alle 40-vuotiailla naisilla tai yli 80-vuotiailla naisilla on yleensä huonompi ennuste kuin postmenopausaalisilla naisilla useista tekijöistä johtuen. Heidän rinnansa voivat muuttua kuukautiskierron myötä, he voivat olla imeväisiä, eivätkä he välttämättä ole tietoisia rintojensa muutoksista. Siksi nuoremmat naiset ovat yleensä edistyneemmässä vaiheessa diagnoosin saatuaan. Voi myös olla biologisia tekijöitä, jotka lisäävät taudin uusiutumisen riskiä nuoremmilla rintasyöpää sairastavilla naisilla.
Psykologiset näkökohdat
Kaikki rintasyöpää sairastavat eivät koe sairauttaan samalla tavalla. Tekijät, kuten ikä, voivat vaikuttaa merkittävästi siihen, miten henkilö selviää rintasyöpädiagnoosista. Premenopausaalisilla naisilla, joilla on estrogeenireseptoripositiivinen rintasyöpä, on kohdattava varhaisen vaihdevuosien ongelmat , jotka johtuvat monista rintasyövän hoitoon käytetyistä kemoterapia-ohjelmista, erityisesti niistä, jotka käyttävät hormoneja estämään munasarjojen toimintaa.
Naisilla, joilla ei ole metastaattista rintasyöpää, psykologisilla interventioilla, kuten kognitiivisella käyttäytymisterapialla, voi olla myönteisiä vaikutuksia sellaisiin tuloksiin kuin ahdistuneisuus, masennus ja mielialahäiriöt. Fyysisen aktiivisuuden toimenpiteillä voi myös olla myönteisiä vaikutuksia terveyteen liittyvään elämänlaatuun, ahdistuneisuuteen, kuntoon ja fyysiseen aktiivisuuteen rintasyöpää sairastavilla naisilla liitännäishoidon jälkeen.
Epidemiologia
|
ei dataa
<2
2–4
4–6
6–8
8–10
10–12 |
12-14
14-16
16-18
18-20
20–22
>22 |
Rintasyöpä on maailmanlaajuisesti yleisin naisten invasiivinen syöpä. Rintasyöpä on keuhkosyövän ohella yleisimmin diagnosoitu syöpä, jokaista 2,09 miljoonaa tapausta vuonna 2018. Rintasyöpää sairastaa joka seitsemäs (14 %) naisista maailmanlaajuisesti. (Yleisin syöpämuoto on ei-invasiivinen ei-melanooma-ihosyöpä ; ei-invasiiviset syövät ovat yleensä helposti parannettavissa, aiheuttavat hyvin vähän kuolemantapauksia, ja ne jätetään rutiininomaisesti syöpätilastoista pois.) Rintasyöpä muodostaa 22,9 % naisten invasiivisista syövistä. ja 16 % kaikista naisten syövistä. Vuonna 2012 se käsitti 25,2 % naisilla diagnosoiduista syövistä, joten se oli yleisin naisten syöpä.
Vuonna 2008 rintasyöpä aiheutti 458 503 kuolemaa maailmanlaajuisesti (13,7 % naisten syöpäkuolemista ja 6,0 % kaikista miesten ja naisten syöpäkuolemista). Keuhkosyöpä, toiseksi yleisin naisten syöpäkuolemien syy, aiheutti 12,8 % naisten syöpäkuolemista (18,2 % kaikista syöpäkuolemista miehillä ja naisilla).
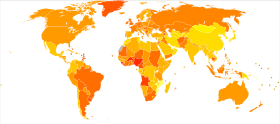
Rintasyövän ilmaantuvuus vaihtelee suuresti eri puolilla maailmaa: se on alhaisin vähemmän kehittyneissä maissa ja suurin kehittyneissä maissa. Kahdellatoista maailman alueella vuotuiset ikävakioidut ilmaantuvuusluvut 100 000 naista kohti ovat seuraavat: 18 Itä-Aasiassa, 22 Etelä-Keski-Aasiassa ja Saharan eteläpuolisessa Afrikassa, 26 Kaakkois-Aasiassa, 26, 28 Pohjois-Afrikassa ja Länsi-Aasiassa, 42 Etelä- ja Keski-Amerikassa, 42, 49 Itä-Euroopassa, 56 Etelä-Euroopassa, 73 Pohjois-Euroopassa, 74 Oseaniassa, 78 Länsi-Euroopassa ja 90 Pohjois-Amerikassa. Metastaattinen rintasyöpä vaikuttaa 19 %:iin (Yhdysvallat) - 50 %:iin (osat Afrikkaa) naisista, joilla on rintasyöpä.
Tapausten määrä maailmanlaajuisesti on lisääntynyt merkittävästi 1970-luvulta lähtien, mikä johtuu osittain nykyaikaisista elämäntavoista. Rintasyöpä liittyy vahvasti ikään, sillä vain 5 % kaikista rintasyövistä esiintyy alle 40-vuotiailla naisilla. Englannissa rekisteröitiin vuonna 2011 yli 41 000 äskettäin diagnosoitua rintasyöpätapausta, joista noin 80 % oli 50-vuotiailla tai sitä vanhemmilla naisilla. Yhdysvaltain tilastojen mukaan vuonna 2015 rintasyöpään sairastui 2,8 miljoonaa naista. Yhdysvalloissa rintasyövän ikätasoitettu ilmaantuvuus 100 000 naista kohden nousi noin 102 tapauksesta vuodessa 1970-luvulla noin 141 tapaukseen 1990-luvun lopulla, ja on sittemmin laskenut pitäen tasaisena noin 125:ssä vuodesta 2003 lähtien. Ikä kuitenkin -Oikaistu rintasyöpäkuolemien määrä 100 000 naista kohti nousi vain hieman 31,4:stä vuonna 1975 33,2:een vuonna 1989 ja on sittemmin laskenut tasaisesti 20,5:een vuonna 2014.
Useita primaarisia kasvaimia
Useita primaarisia kasvaimia voi syntyä eri paikoissa (toisin kuin yksi kasvain leviäminen). Näitä kasvaimia voi esiintyä molemmissa rinnoissa (kahdenväliset kasvaimet), yhden rinnan eri neljänneksissä (monikeskeinen syöpä) tai erillisissä kasvaimissa yhdessä rintaneljänneksessä (multifocal syöpä).
Monikeskisten ja multifokaalisten rintasyöpien (MMBC) ilmaantuvuus lisääntyy, mikä johtuu osittain parantuvasta mammografiatekniikasta. MMBC:n ilmaantuvuus on 9–75 % korkean tulotason maissa käytetyistä kriteereistä riippuen. Esimerkiksi Kiina ilmoitti, että vain 2 % potilaista määritellään MMBC:ksi. Syy tähän eroon johtuu diagnoosin epäyhtenäisyydestä. Siksi on laadittava standardoitu menetelmä ja kriteerit, jotta MMBC:n esiintyvyys voidaan määrittää oikein.
Mutaatiot kasvainsuppressorigeeneissä , kuten BRCA1 ja BRCA2 , PI3K/AKT/mTOR-reitti ja PTEN , voivat liittyä useiden primaaristen rintasyöpien muodostumiseen. Diagnoosi tapahtuu samoilla menetelmillä kuin muut rintasyövät.
Rinnanpoisto on tavallinen kirurginen hoito monikeskisiselle rintasyöpäpotilaille. Kaksoislumpektomiat , joita kutsutaan myös rintojen konservatiiviseksi hoidoksi (BCT), on vaihtoehtoinen ja suositeltava kirurginen hoito rinnanpoistolle varhaisen vaiheen monikeskeisellä rintasyöpäpotilailla. Kaksoislumpektomian toimenpide sisältää syöpäkasvainpesäkkeiden ja ympäröivien rintakudosten kirurgisen poistamisen saman rinnan eri neljänneksissä. Kaksoislumpektomian etuja ovat rintojen jälleenrakennusleikkausten välttäminen ja minimaalinen rintojen arpeutuminen. Sitä ei kuitenkaan suositella potilaille, joilla on enemmän kuin kaksi kasvainta samassa rinnassa, koska kaikkia syöpäsoluja on vaikea poistaa. Potilaat, joilla on useita primaarisia rintakasvaimia, voivat saada hoitoja, kuten kemoterapiaa, sädehoitoa ja rintojen rekonstruktioleikkausta samoihin käyttöaiheisiin kuin muut rintasyöpäpotilaat.
Historia
Näkyvyytensä vuoksi rintasyöpä oli muinaisissa asiakirjoissa useimmin kuvattu syövän muoto. Koska ruumiinavaukset olivat harvinaisia, sisäelinten syövät olivat pohjimmiltaan näkymättömiä muinaiselle lääketieteelle. Rintasyöpä voi kuitenkin tuntua ihon läpi, ja edenneessä tilassaan se kehittyi usein sienimäisiksi vaurioiksi : kasvain muuttui nekroottiseksi (kuoli sisältä, jolloin kasvain näyttää hajoavan) ja haavautui ihon läpi itkien. haiseva, tumma neste.
Vanhin löydetty todiste rintasyövästä on Egyptistä, ja se juontaa juurensa 4200 vuotta sitten kuudenteen dynastiaan . Naisen jäännösten tutkiminen Qubbet el-Hawan hautausmaasta osoitti tyypilliset metastaattisen leviämisen aiheuttamat tuhoisat vauriot. Edwin Smith Papyrus kuvaa kahdeksan tapausta, joissa rintakasvaimia tai haavaumia hoidettiin kauterisoinnilla . Kirjoituksessa sanotaan sairaudesta: "Ei ole hoitoa." Vuosisatojen ajan lääkärit ovat kuvanneet samanlaisia tapauksia käytännöissään samoilla päätelmillä. Muinainen lääketiede kreikkalaisten ajoilta aina 1600-luvulle asti perustui humoralismiin , ja näin ollen uskottiin, että rintasyöpä johtui yleensä kehoa kontrolloivien perusnesteiden epätasapainosta, erityisesti mustan sapen liiallisesta määrästä . Vaihtoehtoisesti se nähtiin jumalallisena rangaistuksena .
Rintasyövän mastektomia tehtiin ainakin jo vuonna 548, jolloin Amidan hovilääkäri Aetios ehdotti sitä Theodoralle . Vasta lääkärit ymmärsivät paremmin verenkiertoelimistön 1600-luvulla, kun he kykenivät yhdistämään rintasyövän leviämisen kainalon imusolmukkeisiin . 1700-luvun alussa ranskalainen kirurgi Jean Louis Petit suoritti täydelliset rinnanpoistoleikkaukset, joihin sisältyi kainaloimusolmukkeiden poistaminen , koska hän huomasi, että tämä vähensi uusiutumista. Petitin työ rakentui kirurgi Bernard Peyrilhen menetelmiin . Hän 1600-luvulla lisäksi poisti rinnan alla olevan rintalihaksen , koska hänen mielestään tämä paransi huomattavasti ennustetta. Mutta huonot tulokset ja huomattava riski potilaalle tarkoittivat, että lääkärit eivät jakaneet kirurgien, kuten Nicolaes Tulpin , mielipidettä, joka 1600-luvulla julisti "ainoa parannuskeino on oikea-aikainen leikkaus". Tunnettu kirurgi Richard Wiseman dokumentoi 1600-luvun puolivälissä, että 12 rinnanpoistoleikkauksen jälkeen kaksi potilasta kuoli leikkauksen aikana, kahdeksan potilasta kuoli pian leikkauksen jälkeen etenevään syöpään ja vain kaksi 12 potilaasta parantui. Lääkärit suhtautuivat konservatiivisesti rintasyövän alkuvaiheessa määräämäänsä hoitoon. Potilaita hoidettiin sekoituksella detox-puhdistuksia , verenlaskua ja perinteisiä lääkkeitä, joiden oli tarkoitus alentaa happamuutta, kuten emäksistä arseenia .
Kun Itävallan Annella diagnosoitiin rintasyöpä vuonna 1664, alkuhoitoon sisältyi hemlock- mehulla kyllästetyt kompressit. Kun kyhmyt lisääntyivät, kuninkaan lääkäri aloitti hoidon arseenivoiteilla . Kuninkaallinen potilas kuoli vuonna 1666 hirvittäviin kipuihin. Jokainen rintasyövän epäonnistunut hoito johti uusien hoitomuotojen etsimiseen, mikä vauhditti markkinoita lääkkeille, joita mainostivat ja myivät puoskarit , yrttikauppiaat , kemistit ja apteekit . Anestesian ja antiseptisten aineiden puute teki rinnanpoistosta tuskallisen ja vaarallisen koettelemuksen. 1700-luvulla monenlaisiin anatomisiin löytöihin liittyi uusia teorioita rintasyövän syistä ja kasvusta. Tutkiva kirurgi John Hunter väitti, että hermoston neste aiheutti rintasyöpää. Muut kirurgit ehdottivat, että maito rintarauhaskanavissa johti syöpäkasvaimiin. Teoriat rintojen traumasta rintakudoksen pahanlaatuisten muutosten syynä ovat kehittyneet. Rintojen kyhmyjen ja turvotuksen löytäminen herätti kiistoja kovista kasvaimista ja siitä, olivatko kyhmyt syövän hyvänlaatuisia vaiheita. Lääkärin mielipide tarpeellisesta välittömästä hoidosta vaihteli. Kirurgi Benjamin Bell kannatti koko rinnan poistamista, vaikka vain osa kärsii.
Rintasyöpä oli harvinainen 1800-luvulle asti, jolloin sanitaation ja tappavien tartuntatautien hallinnan parantaminen johti dramaattiseen eliniän pidentymiseen. Aiemmin useimmat naiset olivat kuolleet liian nuorina kehittyäkseen rintasyöpään. Vuonna 1878 Scientific Americanin artikkelissa kuvattiin historiallista hoitoa paineella, jonka tarkoituksena oli aiheuttaa paikallista iskemiaa tapauksissa, joissa kirurginen poisto ei ollut mahdollista. William Stewart Halsted aloitti radikaalien rinnanpoistoleikkausten tekemisen vuonna 1882, jota auttoivat suuresti yleisen kirurgisen tekniikan, kuten aseptisen tekniikan ja anestesian, edistyminen. Halstedin radikaali mastektomia sisälsi usein molempien rintojen, niihin liittyvien imusolmukkeiden ja taustalla olevien rintalihasten poistamisen. Tämä johti usein pitkäaikaiseen kipuun ja vammaisuuteen, mutta katsottiin tarpeelliseksi syövän uusiutumisen estämiseksi. Ennen Halstedin radikaalin rinnanpoistoleikkauksen tuloa 20 vuoden eloonjäämisaste oli vain 10 %; Halstedin leikkaus nosti tämän prosentin 50 prosenttiin.
Rintasyövän vaiheistusjärjestelmiä kehitettiin 1920- ja 1930-luvuilla sen määrittämiseksi, missä määrin syöpä on kehittynyt kasvaessaan ja leviämällä. Ensimmäisen tapauskontrolloidun tutkimuksen rintasyövän epidemiologiasta teki Janet Lane-Claypon , joka julkaisi Ison-Britannian terveysministeriölle vuonna 1926 vertailevan tutkimuksen 500 rintasyöpätapauksesta ja 500 kontrollista, joilla oli sama tausta ja elämäntapa. Radikaalit rinnanpoistotoimenpiteet säilyivät hoidon standardina Yhdysvalloissa 1970-luvulle saakka, mutta Euroopassa rintaa säästävät toimenpiteet, joita usein seurasi sädehoito , otettiin yleisesti käyttöön 1950-luvulla. Vuonna 1955 George Crile Jr. julkaisi Cancer and Common Sense -julkaisun väittäen, että syöpäpotilaiden oli ymmärrettävä käytettävissä olevat hoitovaihtoehdot. Crilesta tuli ympäristönsuojelijan Rachel Carsonin läheinen ystävä , jolle oli tehty Halstedin radikaali mastektomia vuonna 1960 pahanlaatuisen rintasyövän hoitoon. Yhdysvaltalainen onkologi Jerome Urban edisti superradikaaleja rinnanpoistotoimenpiteitä ottamalla vielä enemmän kudosta vuoteen 1963 asti, jolloin kymmenen vuoden eloonjäämisluvut osoittautuivat yhtä vammiksi kuin vähemmän vahingolliselle radikaalille rinnanpoistolle. Carson kuoli vuonna 1964, ja Crile julkaisi laajan valikoiman artikkeleita sekä suosituissa lehdistössä että lääketieteellisissä aikakauslehdissä haastaen Halstedin radikaalin rinnanpoiston laajan käytön. Vuonna 1973 Crile julkaisi teoksen Mitä naisten tulisi tietää rintasyöpäkiistasta . Kun Betty Fordilla diagnosoitiin rintasyöpä vuonna 1974 , rintasyövän hoitovaihtoehdoista keskusteltiin avoimesti lehdistössä. 1970-luvulla uusi ymmärrys etäpesäkkeistä johti siihen, että syöpää pidettiin niin systeemisenä kuin paikallisena sairautena, ja kehitettiin säästäväisempiä menetelmiä, jotka osoittautuivat yhtä tehokkaiksi.
1980- ja 1990-luvuilla tuhannet naiset, jotka olivat suorittaneet menestyksekkäästi tavanomaisen hoidon, vaativat ja saivat suuriannoksisia luuydinsiirtoja uskoen tämän johtavan parempaan pitkäaikaiseen eloonjäämiseen. Se osoittautui kuitenkin täysin tehottomaksi, ja 15–20 % naisista kuoli julman kohtelun vuoksi. Nurses' Health Study -tutkimuksen vuoden 1995 raportit ja Women's Health Initiative -tutkimuksen vuoden 2002 päätelmät osoittivat lopullisesti, että hormonikorvaushoito lisäsi merkittävästi rintasyövän ilmaantuvuutta.
Yhteiskunta ja kulttuuri
Ennen 1900-lukua rintasyöpää pelättiin ja siitä puhuttiin vaimeilla sävyillä, ikään kuin se olisi häpeällistä. Koska primitiivisillä kirurgisilla tekniikoilla ei voitu tehdä turvallisesti, naiset kärsivät mieluummin hiljaa kuin etsivät hoitoa. Kun leikkaus edistyi ja pitkän aikavälin eloonjäämisluvut paranivat, naiset alkoivat lisätä tietoisuutta sairaudesta ja onnistuneen hoidon mahdollisuudesta. "Women's Field Army", jota johti American Society for the Control of Cancer (myöhemmin American Cancer Society ) 1930- ja 1940-luvuilla, oli yksi ensimmäisistä järjestetyistä kampanjoista. Vuonna 1952 ensimmäinen vertaistukiryhmä , nimeltään "Reach to Recovery", alkoi tarjota rintasyövästä selvinneiden naisten sairaalakäyntejä mastektomian jälkeen .
1980- ja 1990- lukujen rintasyöpäliike kehittyi 1900-luvun suuremmista feministisista liikkeistä ja naisten terveysliikkeestä . Tämä poliittisten ja koulutuskampanjoiden sarja, joka on osittain saanut inspiraationsa poliittisesti ja yhteiskunnallisesti tehokkaista AIDS-tietoisuuskampanjoista, johti laajalti hyväksyntään toiset mielipiteet ennen leikkausta, vähemmän invasiivisia kirurgisia toimenpiteitä, tukiryhmiä ja muita hoidon edistysaskeleita.
Vaaleanpunainen nauha

Vaaleanpunainen nauha on rintasyöpätietoisuuden näkyvin symboli. Vaaleanpunaisia nauhoja, jotka voidaan valmistaa edullisesti, myydään joskus varainkeruuvälineinä, aivan kuten unikot muistopäivänä . Niitä voidaan käyttää kunnioittamaan niitä, joilla on diagnosoitu rintasyöpä, tai tunnistamaan tuotteita, joita valmistaja haluaisi myydä rintasyövästä kiinnostuneille kuluttajille. 1990-luvulla yhdysvaltalaiset yritykset käynnistivät rintasyövän tiedotuskampanjoita. Osana näitä aiheeseen liittyviä markkinointikampanjoita yritykset lahjoittivat erilaisille rintasyöpäaloitteille jokaista ostettua vaaleanpunaista nauhaa kohden.> The Wall Street Journal totesi "että rintasyövän aiheuttamat vahvat tunteet johtavat yrityksen tulokseen ". Vaikka monet yhdysvaltalaiset yritykset lahjoittivat olemassa oleville rintasyöpäaloitteille, toiset, kuten Avon, perustivat oman rintasyöpäsäätiönsä vaaleanpunaisten nauhatuotteiden taakse.
Tämän käytännön vastustajat ovat arvostelleet vaaleanpunaisen nauhan käyttöä tai esillepanoa eräänlaisena slakktivismina , koska sillä ei ole käytännön positiivista vaikutusta. Sitä on myös kritisoitu tekopyhyydenä , koska jotkut käyttävät vaaleanpunaista nauhaa osoittaakseen hyvää tahtoa rintasyöpää sairastavia naisia kohtaan, mutta vastustavat sitten näiden naisten käytännön tavoitteita, kuten potilasoikeuksia ja saastumisen vastaista lainsäädäntöä . Kriitikot sanovat, että vaaleanpunaisten nauhojen ja vaaleanpunaisen kulutuksen hyvänolon luonne häiritsee yhteiskuntaa siitä, ettei rintasyövän ehkäisyssä ja parantamisessa ole edistytty. Sitä kritisoidaan myös sukupuolistereotypioiden vahvistamisesta ja naisten ja heidän rintojensa objektiivistamisesta .< Vuonna 2002 Breast Cancer Action käynnisti "Think Before You Pink" -kampanjan vaaleanpunaista pesua vastaan . Kampanja on kohdistettu yrityksille, jotka ovat valinneet vaaleanpunaisen kampanjan edistääkseen rintasyöpää aiheuttavia tuotteita. , kuten alkoholijuomat.
Rintasyöpäkulttuuri
Vuoden 2006 kirjassaan Pink Ribbons, Inc.: Breast Cancer and the Politics of Philanthropy Samantha King väitti, että rintasyöpä on muuttunut vakavasta sairaudesta ja yksilön tragedioista markkinavetoiseksi selviytymisen ja yritysten myyntipuheen teollisuudeksi. Gayle Sulik väitti vuonna 2010, että rintasyöpäkulttuurin ensisijaiset tavoitteet tai päämäärät ovat säilyttää rintasyövän dominanssi tärkeimpänä naisten terveysongelmana, edistää vaikutelmaa, että yhteiskunta tekee jotain tehokasta rintasyövän suhteen, sekä ylläpitää ja laajentaa rintasyöpäaktivistien sosiaalinen, poliittinen ja taloudellinen voima. Samana vuonna Barbara Ehrenreich julkaisi mielipidekirjoituksen Harper's Magazinessa , jossa valitettiin, että rintasyöpäkulttuurissa rintasyövän hoitoa pidetään pikemminkin ohimenevänä kuin sairautena. Sopiutuakseen tähän muottiin rintasyöpää sairastavan naisen täytyy normalisoida ja naisellistaa ulkonäkönsä ja minimoida häiriöt, joita hänen terveysongelmansa aiheuttavat muille. Viha, suru ja negatiivisuus on hiljennettävä. Kuten useimmissa kulttuurimalleissa, malliin mukautuvat ihmiset saavat sosiaalisen aseman, tässä tapauksessa syövästä selviytyneinä . Naisia, jotka hylkäävät mallin, vältetään, rangaistaan ja häpeään. Kulttuuria kritisoidaan aikuisten naisten kohtelusta kuin pikkutyttöjä, mistä ovat osoituksena aikuisille naisille annetut "vauvojen" lelut, kuten vaaleanpunaiset nallekarhut .
Painopiste
Vuonna 2009 yhdysvaltalainen tiedetoimittaja Christie Aschwanden kritisoi, että rintasyövän seulonnan painottaminen saattaa vahingoittaa naisia altistamalla heille tarpeetonta säteilyä, biopsioita ja leikkausta. Kolmannes diagnosoiduista rintasyövistä saattaa parantua itsestään. Mammografiaseulonnalla löydetään tehokkaasti ei-henkeä uhkaavat, oireettomat rintasyövät ja syövän esiasteet, vaikka vakavia syöpiä ei oteta huomioon. Syöpätutkija H. Gilbert Welchin mukaan seulontamammografiassa on käytetty "aivokuollut lähestymistapaa, jonka mukaan paras testi on se, joka löytää eniten syöpiä" sen sijaan, että se löytää vaarallisia syöpiä.
Vuonna 2002 todettiin, että rintasyövän suuren näkyvyyden seurauksena tilastollisia tuloksia voidaan tulkita väärin, kuten väite, että joka kahdeksas nainen sairastuu rintasyöpään elämänsä aikana – väite, joka riippuu epärealistisesta oletuksesta, että yksikään nainen ei kuole mihinkään muuhun tautiin ennen 95 vuoden ikää. Vuoteen 2010 mennessä rintasyövän eloonjäämisaste Euroopassa oli 91 prosenttia vuoden iässä ja 65 prosenttia viiden vuoden iässä. Yhdysvalloissa paikallisen rintasyövän viiden vuoden eloonjäämisaste oli 96,8 %, kun taas etäpesäkkeissä vain 20,6 %. Koska rintasyövän ennuste oli tässä vaiheessa suhteellisen suotuisa verrattuna muiden syöpien ennusteeseen, naisten rintasyöpä kuolinsyynä oli 13,9 % kaikista syöpäkuolemista. Naisten toiseksi yleisin kuolinsyy syöpään oli keuhkosyöpä, joka on miesten ja naisten yleisin syöpä maailmanlaajuisesti. Parantunut eloonjäämisaste teki rintasyövästä maailman yleisimmän syövän. Vuonna 2010 arviolta 3,6 miljoonalla naisella maailmanlaajuisesti on ollut rintasyöpädiagnoosi viimeisen viiden vuoden aikana, kun taas vain 1,4 miljoonaa keuhkosyövästä selvinnyt miestä tai naista oli elossa.
Rintasyövän terveyserot
Rintasyöpäkuolleisuusluvuissa ja rintasyövän hoidossa on etnisiä eroja. Rintasyöpä on yleisin syöpä, joka vaikuttaa kaikkien etnisten ryhmien naisiin Yhdysvalloissa. Rintasyövän ilmaantuvuus 45-vuotiailla ja sitä vanhemmilla mustilla naisilla on korkeampi kuin saman ikäryhmän valkoisilla naisilla. Valkoisilla 60–84-vuotiailla naisilla on suurempi ilmaantuvuus rintasyöpään kuin mustilla naisilla. Tästä huolimatta mustat naiset kuolevat todennäköisemmin rintasyöpään kaikissa ikäryhmissä.
Rintasyövän hoito on parantunut huomattavasti viime vuosina, mutta mustat naiset saavat edelleen vähemmän hoitoa kuin valkoiset. Riskitekijät, kuten sosioekonominen asema, myöhäinen vaihe tai rintasyöpä diagnoosin yhteydessä, geneettiset erot kasvainten alatyypeissä, erot terveydenhuollon saatavuudessa vaikuttavat kaikki näihin eroihin. Rintasyöpäsairauksien eroihin vaikuttavia sosioekonomisia tekijöitä ovat köyhyys, kulttuuri sekä sosiaalinen epäoikeudenmukaisuus. Espanjalaisilla naisilla rintasyövän ilmaantuvuus on pienempi kuin ei-latinalaisamerikkalaisilla naisilla, mutta se diagnosoidaan usein myöhemmässä vaiheessa kuin valkoisilla naisilla, joilla on suurempi kasvain.
Mustat naiset saavat yleensä rintasyöpädiagnoosin nuorempana kuin valkoiset. Diagnoosin mediaani-ikä mustilla naisilla on 59 vuotta, kun taas valkoihoisilla naisilla on 62 vuotta. Rintasyövän ilmaantuvuus mustilla naisilla on lisääntynyt 0,4 % vuodessa vuodesta 1975 ja 1,5 % vuodessa Aasian/Tyynenmeren saarten naisilla vuodesta 1992 lähtien. Ilmaantuvuusluvut olivat vakaat ei-latinalaisamerikkalaisten valkoisten, latinalaisamerikkalaisten ja alkuperäiskansojen naisilla. Viiden vuoden eloonjäämisasteen on todettu olevan 81 % mustilla naisilla ja 92 % valkoisilla naisilla. Kiinalaisilla ja japanilaisilla naisilla on korkeimmat eloonjäämisluvut.
Köyhyys on suuri syy rintasyöpään liittyviin eroihin. Pienituloiset naiset joutuvat harvemmin rintasyöpäseulontaan, joten heillä on todennäköisyys saada myöhäisvaiheinen diagnoosi. Varmistetaan, että kaikkiin etnisiin ryhmiin kuuluvat naiset saavat oikeudenmukaista terveydenhuoltoa, mukaan lukien rintojen seulonta, voi vaikuttaa myönteisesti näihin eroihin.
Raskaus
Varhainen raskaus vähentää riskiä sairastua rintasyöpään myöhemmällä iällä. Myös rintasyövän riski pienenee, kun naisella on lapsia. Rintasyöpä yleistyy sitten 5 tai 10 vuoden aikana raskauden jälkeen, mutta sen jälkeen se on harvinaisempaa kuin muussa väestössä. Nämä syövät tunnetaan synnytyksen jälkeisenä rintasyövänä, ja niillä on huonompia tuloksia, mukaan lukien lisääntynyt riski taudin leviämisestä kaukaa ja kuolleisuutta. Muut raskauden aikana tai pian sen jälkeen löydetyt syövät ilmaantuvat suunnilleen samalla nopeudella kuin muut syövät samanikäisillä naisilla.
Uuden syövän diagnosointi raskaana olevalla naisella on vaikeaa, osittain siksi, että kaikkien oireiden oletetaan yleisesti olevan normaali raskauteen liittyvä epämukavuus. Tämän seurauksena monilla raskaana olevilla tai äskettäin raskaana olevilla naisilla syöpä havaitaan tyypillisesti hieman keskimääräistä myöhemmässä vaiheessa. Joitakin kuvantamismenetelmiä, kuten magneettikuvausta (magneettikuvaus), CT-skannauksia , ultraääniä ja mammografiatutkimuksia , joissa on sikiön suojaus, pidetään turvallisina raskauden aikana. Jotkut muut, kuten PET-skannaukset, eivät ole.
Hoito on yleensä sama kuin ei-raskaana oleville naisille. Säteilyä kuitenkin yleensä vältetään raskauden aikana, varsinkin jos sikiön annos saattaa ylittää 100 cGy. Joissakin tapauksissa jotkin tai kaikki hoidot siirretään syntymän jälkeen, jos syöpä diagnosoidaan myöhään raskauden aikana. Varhaiset synnytykset hoidon aloittamisen nopeuttamiseksi eivät ole harvinaisia. Leikkausta pidetään yleensä turvallisena raskauden aikana, mutta jotkin muut hoidot, erityisesti tietyt ensimmäisen raskauskolmanneksen aikana annetut kemoterapialääkkeet , lisäävät synnynnäisten epämuodostumien ja raskauden menetyksen (spontaanit abortit ja kuolleena syntyneet) riskiä . Elektiivisiä abortteja ei vaadita, eivätkä ne paranna äidin eloonjäämisen tai parantumisen todennäköisyyttä.
Sädehoidot voivat häiritä äidin kykyä imettää vauvaansa, koska se heikentää rinnan kykyä tuottaa maitoa ja lisää utaretulehduksen riskiä . Myös kun kemoterapiaa annetaan syntymän jälkeen, monet lääkkeet kulkeutuvat äidinmaidon kautta vauvaan, mikä voi vahingoittaa vauvaa.
Mitä tulee tulevaan raskauteen rintasyövästä selviytyneiden keskuudessa , pelätään usein syövän uusiutumista. Toisaalta monien mielestä raskaus ja vanhemmuus edustavat edelleen normaalia, onnea ja elämän täyttymystä.
Hormonit
Ehkäisy
Rintasyövästä selviytyneillä ei-hormonaalisia ehkäisymenetelmiä , kuten kuparista kohdunsisäistä laitetta (IUD), tulisi käyttää ensisijaisena vaihtoehtona. Progestogeeneihin perustuvilla menetelmillä, kuten depot-medroksiprogesteroniasetaatilla , progestiinia sisältävällä IUD:lla tai vain progestiinipillereillä, on huonosti tutkittu, mutta mahdollinen lisääntynyt syövän uusiutumisen riski, mutta niitä voidaan käyttää, jos positiiviset vaikutukset ylittävät tämän mahdollisen riskin.
Vaihdevuosien hormonikorvaus
Rintasyövästä selviytyneillä on suositeltavaa harkita ensin ei-hormonaalisia vaihtoehtoja vaihdevuosivaikutuksiin , kuten bisfosfonaatteja tai selektiivisiä estrogeenireseptorimodulaattoreita (SERM) osteoporoosiin ja emättimen estrogeenia paikallisiin oireisiin. Havaintotutkimukset systeemisestä hormonikorvaushoidosta rintasyövän jälkeen ovat yleensä rauhoittavia. Jos hormonikorvaus on tarpeen rintasyövän jälkeen, pelkkä estrogeenihoito tai estrogeenihoito progestiinia sisältävällä kohdunsisäisellä laitteella voi olla turvallisempi vaihtoehto kuin yhdistetty systeeminen hoito.
Tutkimus
Hoidot arvioidaan kliinisissä tutkimuksissa. Tämä sisältää yksittäisiä lääkkeitä, lääkeyhdistelmiä sekä kirurgisia ja sädehoitoja. Tutkimukset sisältävät uudentyyppisiä kohdennettuja hoitoja , syöpärokotteita , onkolyyttistä viroterapiaa , geeniterapiaa ja immunoterapiaa .
Uusimmasta tutkimuksesta raportoidaan vuosittain tieteellisissä kokouksissa, kuten American Society of Clinical Oncology , San Antonio Breast Cancer Symposium ja St. Gallen Oncology Conference St. Gallenissa Sveitsissä. Ammattiyhdistykset ja muut järjestöt arvioivat näitä tutkimuksia ja muotoilevat ne ohjeiksi tietyille hoitoryhmille ja riskikategorioille.
Fenretinidiä , retinoidia , tutkitaan myös keinona vähentää rintasyövän riskiä. Erityisesti ribosiclibin ja endokriinisen hoidon yhdistelmät ovat olleet kliinisten kokeiden kohteena.
Vuoden 2019 katsauksessa löydettiin kohtalaista varmuutta siitä, että antibioottien antaminen ihmisille ennen rintasyövän leikkausta auttoi estämään leikkausalueen infektioita (SSI) . Lisätutkimuksia tarvitaan tehokkaimman antibioottiprotokollan ja käytön määrittämiseksi naisilla, joille tehdään välitön rintojen rekonstruktio.
Kryoablaatio
Vuodesta 2014 lähtien kryoablaatiota on tutkittu sen selvittämiseksi, voisiko se korvata lumpektomia pienissä syövissä. Alustavia todisteita on niillä, joilla on alle 2 senttimetrin kasvaimet. Sitä voidaan käyttää myös niille, joille leikkaus ei ole mahdollista. Toisessa katsauksessa todetaan, että kryoablaatio näyttää lupaavalta varhaisessa ja pienessä rintasyövässä.
Rintasyöpäsolulinjat
Osa nykyisestä rintasyöpätiedosta perustuu in vivo- ja in vitro -tutkimuksiin, jotka on tehty rintasyövistä peräisin olevilla solulinjoilla . Nämä tarjoavat rajoittamattoman lähteen homogeenista itsestään replikoituvaa materiaalia, joka ei sisällä kontaminoivia stroomasoluja ja jota on usein helppo viljellä yksinkertaisessa standardiväliaineessa . Ensimmäinen kuvattu rintasyöpäsolulinja, BT-20 , perustettiin vuonna 1958. Siitä lähtien, ja huolimatta jatkuvasta työstä tällä alueella, saatujen pysyvien linjojen määrä on ollut hämmästyttävän alhainen (noin 100). Itse asiassa yritykset viljellä rintasyöpäsolulinjoja primaarisista kasvaimista ovat olleet suurelta osin epäonnistuneita. Tämä huono tehokkuus johtui usein teknisistä vaikeuksista, jotka liittyvät elävien kasvainsolujen erottamiseen ympäröivästä stroomaasta. Suurin osa saatavilla olevista rintasyöpäsolulinjoista on peräisin metastaattisista kasvaimista, pääasiassa pleuraeffuusioista . Efuusiot tuottivat yleensä suuria määriä dissosioituneita, elinkelpoisia kasvainsoluja, joissa fibroblastit ja muut kasvainstroomasolut olivat saaneet vain vähän tai ei ollenkaan. Monet tällä hetkellä käytetyistä BCC-linjoista perustettiin 1970-luvun lopulla. Hyvin harvat niistä, nimittäin MCF-7 , T-47D , MDA-MB-231 ja SK-BR-3 , muodostavat yli kaksi kolmasosaa kaikista tiivistelmistä, jotka raportoivat mainituista rintasyöpäsolulinjoista tehdyistä tutkimuksista. Medline -pohjainen kysely.
Molekyylimarkkerit
Metaboliset merkkiaineet
Kliinisesti hyödyllisimmät metaboliset markkerit rintasyövässä ovat estrogeeni- ja progesteronireseptorit, joita käytetään ennustamaan vastetta hormonihoitoon. Uusia tai mahdollisesti uusia rintasyövän merkkiaineita ovat BRCA1 ja BRCA2 ihmisten tunnistamiseksi, joilla on korkea riski sairastua rintasyöpään, HER-2 ja SCD1 terapeuttisten hoitojen vasteen ennustamiseksi sekä urokinaasiplasminogeeniaktivaattori PA1-1 ja SCD1 ennusteen arvioimiseksi . .
Muita eläimiä
- Rintasyövän rintasyöpä muilla eläimillä
- Rintasyövän etäpesäkkeiden hiirimallit
Viitteet
Ulkoiset linkit
|
Kirjaston resurssit rintasyövästä |
- Rintasyöpä Curliessa _