Kilpirauhassyöpä - Thyroid cancer
| Kilpirauhassyöpä | |
|---|---|
 | |
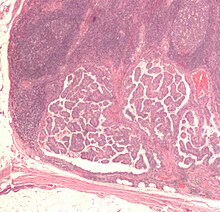
| Mikroskooppikuva on papillaarinen kilpirauhasen karsinooma osoittaa diagnostisia ominaisuuksia ( ydin- selvitys- ja päällekkäin tumat). | |
| Erikoisuus | Syöpä |
| Oireet | Turvotus tai kiinteä niska |
| Riskitekijät | Säteilyaltistus , suurentunut kilpirauhasen historia |
| Diagnostinen menetelmä | Ultraääni , hieno neula |
| Differentiaalinen diagnoosi | Kilpirauhasen kyhmy , metastaattinen sairaus |
| Hoito | Leikkaus, sädehoito , kemoterapia , kilpirauhashormoni , kohdennettu hoito , tarkkaavainen odotus |
| Ennuste | Viiden vuoden eloonjäämisaste 98% (Yhdysvallat) |
| Taajuus | 3,2 miljoonaa (2015) |
| Kuolemat | 31900 (2015) |
Kilpirauhassyöpä on syöpä , joka kehittää alkaen kudoksista ja kilpirauhanen . Se on sairaus, jossa solut kasvavat epänormaalisti ja voivat levitä muihin kehon osiin . Oireisiin voi sisältyä turvotus tai möykky niskaan . Syöpää voi esiintyä myös kilpirauhasessa sen jälkeen, kun se on levinnyt muista paikoista, jolloin sitä ei luokitella kilpirauhassyöväksi.
Riskitekijöitä ovat säteilyaltistus nuorena, kilpirauhasen laajentuminen ja suvussa. Neljä päätyyppiä ovat papillaarinen kilpirauhassyöpä , follikulaarinen kilpirauhassyöpä , medullaarinen kilpirauhassyöpä ja anaplastinen kilpirauhassyöpä . Diagnoosi perustuu usein ultraääniin ja hienon neulan aspiraatioon . Ihmisten seulomista ilman oireita ja taudin normaaliriskissä ei suositella vuodesta 2017 lähtien.
Hoitovaihtoehtoja voivat olla leikkaus, sädehoito, mukaan lukien radioaktiivinen jodi , kemoterapia , kilpirauhashormoni , kohdennettu hoito ja tarkkaavainen odotus . Leikkaukseen voi liittyä osittain tai kokonaan kilpirauhasen poisto. Viiden vuoden eloonjäämisaste on 98% Yhdysvalloissa.
Globaalisti vuodesta 2015 alkaen 3,2 miljoonalla ihmisellä on kilpirauhassyöpä. Vuonna 2012 tapahtui 298000 uutta tapausta. Se diagnosoidaan yleisimmin 35–65-vuotiaiden välillä. Naiset kärsivät useammin kuin miehet. Ne Aasian syntyperää ovat yleisesti vaikuttaa. Hinnat ovat kasvaneet viime vuosikymmeninä, mikä uskotaan johtuvan paremmasta havaitsemisesta. Vuonna 2015 se johti 31900 kuolemaan.
Merkit ja oireet
Useimmiten kilpirauhassyövän ensimmäinen oire on kaulan kilpirauhasen alue. Kuitenkin jopa 65 prosentilla aikuisista on pieniä kyhmyjä kilpirauhasessa, mutta tyypillisesti alle 10 prosentilla näistä kyhmyistä havaitaan olevan syöpä. Joskus ensimmäinen merkki on suurentunut imusolmuke. Myöhemmät oireet, joita voi esiintyä, ovat niskan etuosan kipu ja äänen muutokset toistuvan kurkunpään hermon osallistumisen vuoksi .
Kilpirauhassyöpä esiintyy yleensä eutyroidipotilaalla , mutta kilpirauhasen liikatoiminnan tai kilpirauhasen vajaatoiminnan oireet voivat liittyä suureen tai metastaattiseen, hyvin erilaistuneeseen kasvaimeen. Kilpirauhasen kyhmyt ovat erityisen huolestuttavia, kun niitä esiintyy alle 20-vuotiailla. Hyvänlaatuisten kyhmyjen esiintyminen tässä iässä on vähemmän todennäköistä, joten pahanlaatuisuuden mahdollisuus on paljon suurempi.
Syyt
Kilpirauhassyövän uskotaan liittyvän useisiin ympäristöön ja geneettisesti altistaviin tekijöihin, mutta niiden syihin liittyy edelleen merkittävää epävarmuutta.
Ympäristön altistuminen ionisoivalle säteilylle sekä luonnon tausta lähteiden ja keinotekoiset lähteet epäillään olevan merkittävä rooli, ja huomattavasti noussut kilpirauhassyövän esiintyy altistuvien mantlefield säteilylle lymfooma , ja ne altistuvat jodi-131 seuraten Tšernobylin , Fukushima , Kyshtym ja Windscale -ydinkatastrofit . Kilpirauhastulehdus ja muut kilpirauhasen sairaudet altistavat myös kilpirauhassyövälle.
Geneettisiin syihin sisältyy useita endokriinisiä kasvaimia, tyyppi 2 , mikä lisää huomattavasti taajuuksia, etenkin taudin harvinaisessa medullaarisessa muodossa.
Diagnoosi
Kun kilpirauhasen kyhmy löytyy fyysisen tutkimuksen aikana, voi tapahtua lähetys endokrinologille tai kilpirauhasenlääkäriin . Yleisimmin ultraääni suoritetaan kyhmyn läsnäolon vahvistamiseksi ja koko rauhasen tilan arvioimiseksi. Jotkut ultraäänitulokset voivat ilmoittaa TI-RADS- tai TIRADS-pisteet pahanlaatuisuuden riskin luokittelemiseksi. Mittaus kilpirauhasta stimuloiva hormoni , vapaa ja / tai kokonaan trijodityroniiniksi (T3) ja tyroksiinin (T4) tasot, ja antithyroid Vasta-aineet auttavat päättämään, jos toiminnallisen kilpirauhasen sairaus, kuten Hashimoton on läsnä, tunnettu aiheuttaa hyvänlaatuinen nodular struuma. kilpirauhasen skannausta, jota suoritetaan usein yhdessä radioaktiivisen jodinottotestin kanssa, voidaan käyttää sen määrittämiseksi, onko solmu "kuuma" tai "kylmä", mikä voi auttaa tekemään päätöksen solmun biopsian suorittamisesta. Kalsitoniinin mittaus on välttämätöntä medullaarisen kilpirauhassyövän poissulkemiseksi . Lopuksi lopullisen diagnoosin saavuttamiseksi ennen hoidosta päättämistä voidaan suorittaa hieno neula-aspirointisytologinen testi ja raportoida Bethesda-järjestelmän mukaisesti .
Diagnoosin jälkeen, jotta voidaan ymmärtää taudin leviämismahdollisuudet tai seurata leikkauksen jälkeen, voidaan suorittaa koko kehon I-131 tai I-123 radioaktiivisen jodin skannaus.
Aikuisilla, joilla ei ole oireita, kilpirauhassyövän seulontaa ei suositella.
Luokittelu
Kilpirauhassyövät voidaan luokitella niiden histopatologisten ominaisuuksien mukaan. Nämä variantit voidaan erottaa (jakautuminen eri alatyyppien välillä voi näyttää alueellista vaihtelua):
- Papillaarinen kilpirauhassyöpä (75-85% tapauksista) - diagnosoidaan useammin nuorilla naisilla verrattuna muihin kilpirauhassyöpätyyppeihin, ja sillä on erinomainen ennuste. Sitä voi esiintyä naisilla, joilla on familiaalinen adenomatoottinen polypoosi, ja potilailla, joilla on Cowdenin oireyhtymä . Myös papillaarisen kilpirauhassyövän follikulaarinen muunnos on olemassa.
- Äskettäin luokiteltu muunnos: ei-invasiivista follikulaarista kilpirauhasen neoplasmaa, jolla on papillaarimaisia ydinominaisuuksia, pidetään indolenttina kasvaimena, jolla on rajoitettu biologinen potentiaali.
- Follikulaarinen kilpirauhassyöpä (10-20% tapauksista) - joskus havaittu ihmisillä, joilla on Cowdenin oireyhtymä. Jotkut sisältävät Hürthle-solukarsinooman muunnoksena ja toiset luetelevat sen erillisenä tyypinä .
- Medullaarinen kilpirauhassyöpä (5-8% tapauksista) - parafollikulaaristen solujen syöpä, usein osa monen tyyppisen hormonitoiminnan neoplasiaa .
- Huonosti erilaistunut kilpirauhassyöpä
- Anaplastinen kilpirauhassyöpä (1-2%) ei reagoi hoitoon ja voi aiheuttaa paineoireita.
- Muut
Follikulaariset ja papillaariset tyypit voidaan yhdessä luokitella "erilaistuneeksi kilpirauhassyöväksi". Näillä tyyppeillä on suotuisampi ennuste kuin medullaarisilla ja erilaistumattomilla tyypeillä.
- Papillaarinen mikrokarsinooma on papillaarisen kilpirauhassyövän osajoukko, joka on määritelty alle 1 cm: n tai yhtä suureksi kyhmyksi. 43% kaikista kilpirauhassyövistä ja 50% uusista papillaarisen kilpirauhaskarsinooman tapauksista on papillaarinen mikrokarsinooma. Satunnaisen papillaarisen mikrokarsinooman hallintastrategiat ultraäänellä (ja vahvistettu FNAB: lla) vaihtelevat kokonaiskilpirauhasen poistosta radioaktiivisella jodiablaatiolla lobektomiaan tai yksinään havaintoon. Harach et ai. ehdottaa termin "piilevä papillaarikasvain" käyttöä, jotta vältetään potilailta kärsimystä syövän vuoksi. Woolner et ai. keksi ensimmäisen kerran mielivaltaisesti termin "okkulttinen papillaarikarsinooma" vuonna 1960 kuvaamaan papillaarikarsinoomia, joiden halkaisija on ≤ 1,5 cm.
Lavastus
Syöpävaihe on prosessi, jolla määritetään syövän kehittymisen laajuus. TNM lavastus järjestelmää käytetään yleensä luokitella vaiheissa syöpien, mutta ei aivoissa.
Metastaasit
Erilaistuneen kilpirauhassyövän etäpesäkkeiden havaitseminen voidaan havaita suorittamalla koko kehon skintigrafia käyttämällä jodi-131: tä .
Levitän
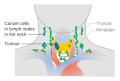
Kilpirauhassyöpä voi levitä suoraan imusuonten tai veren kautta. Suora leviäminen tapahtuu ympäröivien kudosten tunkeutumisen kautta. Kasvain tunkeutuu infrahyoidilihakseen , henkitorveen, ruokatorveen, toistuvaan kurkunpään hermoon , kaulavaltimon tupeen jne. Kasvain sitten kiinnittyy. Anaplastinen karsinooma leviää enimmäkseen suoralla leviämisellä, kun taas papillaarinen karsinooma leviää niin vähiten. Imusolmukkeiden leviäminen on yleisintä papillaarikarsinoomassa. Kohdunkaulan imusolmukkeista tulee käsin papillaarikarsinoomassa, vaikka primaarikasvainta ei pystytä käsittelemään. Imusolmukkeiden syvät kohdunkaulan solmut , esihenki-, esi- ja kurkunpään sekä paratracheal-ryhmät vaikuttavat usein. Vaikuttava imusolmuke on yleensä sama puoli kuin kasvaimen sijainti. Veren leviäminen on mahdollista myös kilpirauhassyövissä, erityisesti follikulaarisessa ja anaplastisessa karsinoomassa. Kasvaimen embolit tekevät angioinvaasion keuhkoihin; pitkien luiden, kallon ja nikamien pää kärsi. Sykkiviä metastaaseja esiintyy niiden lisääntyneen verisuonten vuoksi.
Hoito
Kilpirauhasen poisto ja keskikaulan leikkaus on alkuvaihe kilpirauhassyövän hoidossa useimmissa tapauksissa. Kilpirauhasen säilyttämistoimenpiteitä voidaan käyttää tapauksissa, joissa kilpirauhassyövällä on matala biologinen aggressiivisuus ( esim. Hyvin erilaistunut syöpä, ei näyttöä imusolmukemetastaaseista, alhainen MIB-1-indeksi, ei merkittäviä geneettisiä muutoksia, kuten BRAF- mutaatiot, RET / PTC- järjestelyt , p53-mutaatiot jne.) alle 45-vuotiailla potilailla. Jos FNA toteaa tai epäilee hyvin erilaistuneen kilpirauhassyövän (esim. Papillaarisen kilpirauhassyövän) diagnoosin , leikkaus on osoitettu, kun taas tarkkaavaista odotusstrategiaa ei suositella missään näyttöön perustuvassa ohjeessa. Varovainen odotus vähentää kilpirauhassyövän ylidiagnoosia ja ylihoitoa vanhojen potilaiden keskuudessa.
Radioaktiivista jodia-131 käytetään papillaarista tai follikulaarista kilpirauhassyöpää sairastavilla henkilöillä jäljellä olevan kilpirauhaskudoksen poistamiseen leikkauksen jälkeen ja kilpirauhassyövän hoitoon. Potilaat, joilla on medullaarinen, anaplastinen ja useimmat Hurthle-solusyövät, eivät hyöty tästä hoidosta.
Ulkoista säteilytystä voidaan käyttää, kun syöpä on leikkaamaton, kun se uusiutuu resektion jälkeen, tai kivun lievittämiseen luun etäpesäkkeistä .
Sorafenibi ja lenvatinibi on hyväksytty pitkälle edenneeseen metastaattiseen kilpirauhassyöpään. Lukuisat aineet ovat kliinisissä vaiheen II ja III tutkimuksissa.
Leikkauksen jälkeinen uusiutumisen tai etäpesäkkeiden seuranta voi sisältää rutiininomaisen ultraäänen, CT-skannauksen, FDG-PET / CT: n, koko kehon radioaktiivisen jodin skannaukset ja rutiinilaboratoriotutkimukset tirogolubiinin, tyreoglobuliinivasta-aineiden tai kalsitoniinin muutoksista kilpirauhassyövän muunnoksesta riippuen. .
Ennuste
Kilpirauhassyövän ennuste liittyy syöpätyyppiin ja vaiheeseen diagnoosin aikaan. Kilpirauhassyövän yleisimmässä muodossa, papillaarissa, yleinen ennuste on erinomainen. Itse asiassa viime vuosina lisääntynyt papillaarisen kilpirauhaskarsinooman ilmaantuvuus liittyy todennäköisesti lisääntyneeseen ja aikaisempaan diagnoosiin. Aikaisemman diagnoosin suuntausta voidaan tarkastella kahdella tavalla. Ensimmäinen on se, että monet näistä syöpistä ovat pieniä eivätkä todennäköisesti kehity aggressiivisiksi pahanlaatuisiksi. Toinen näkökulma on, että aikaisempi diagnoosi poistaa nämä syöpät aikana, jolloin niiden ei todennäköisesti ole levinnyt kilpirauhasen ulkopuolelle, mikä parantaa potilaan pitkän aikavälin tulosta. Tällä hetkellä ei ole yksimielisyyttä siitä, onko tämä suuntaus aikaisempaan diagnoosiin hyödyllinen vai tarpeeton.
Varhaisen diagnoosin ja hoidon vastainen argumentti perustuu logiikkaan, jonka mukaan monet pienet kilpirauhassyövät (enimmäkseen papillaariset) eivät kasva tai metastaaseja. Tämän näkemyksen mukaan valtaosa kilpirauhassyövistä on diagnosoitu ylidiagnoosilla , eli se ei koskaan aiheuta potilaalle mitään oireita, sairauksia tai kuolemaa, vaikka syöpään ei koskaan tehdä mitään. Näiden yli diagnosoitujen tapausten sisällyttäminen vääristää tilastoja kertomalla kliinisesti merkittäviä tapauksia ilmeisen vaarattomilla syöpillä. Kilpirauhassyöpä on uskomattoman yleistä, ja muista syistä kuolevien ihmisten ruumiinavaustutkimukset osoittavat, että yli kolmanneksella vanhemmista aikuisista on teknisesti kilpirauhassyöpä, mikä ei aiheuta heille haittaa. Mahdollisten syöpäsairauksien havaitseminen on helppoa, yksinkertaisesti tuntemalla kurkku, mikä vaikuttaa ylidiagnoosin tasoon. Hyvänlaatuiset (ei-syöpäiset) kyhmyt esiintyvät usein yhdessä kilpirauhassyövän kanssa; joskus löydetään hyvänlaatuinen kyhmy, mutta leikkaus paljastaa satunnaisen pienen kilpirauhassyövän. Pienet kilpirauhasen kyhmyt löydetään yhä useammin satunnaishavaintoina kuvantamisessa (CT-skannaus, MRI, ultraääni), joka suoritetaan toiseen tarkoitukseen; hyvin harvoilla näistä vahingossa löydetyistä, oireettomista kilpirauhassyöpistä kärsivistä ihmisistä ei koskaan tule mitään oireita, ja tällaisten potilaiden hoito voi vahingoittaa heitä eikä auttaa heitä.
Kilpirauhassyöpä on kolminkertainen naisilla kuin miehillä, mutta Euroopan tilastojen mukaan kilpirauhassyövän suhteellinen viiden vuoden eloonjäämisaste on naisilla 85% ja miehillä 74%.
Seuraavassa taulukossa on esitetty joitain haasteita päätöksenteossa ja ennustamisessa kilpirauhassyövässä. Vaikka yleinen yhteisymmärrys on, että vaiheen I tai II papillaarisella, follikulaarisella tai medullaarisella syövällä on hyvät ennusteet, kun arvioidaan pientä kilpirauhassyöpää sen määrittämiseksi, mitkä niistä kasvavat ja metastasoituvat ja mitkä eivät, se ei ole mahdollista. Tämän seurauksena, kun kilpirauhassyövän diagnoosi on todettu (yleisimmin hienon neulan aspiraation avulla), suoritetaan todennäköisesti koko kilpirauhasen poisto.
Tämä pyrkimys aikaisempaan diagnoosiin on ilmennyt myös Euroopan mantereella käyttämällä seerumin kalsitoniinimittauksia struumapotilailla potilaiden tunnistamiseksi, joilla on varhaisia poikkeavuuksia kilpirauhasen parafollikulaarisissa tai kalsitoniinia tuottavissa soluissa. Kuten useat tutkimukset ovat osoittaneet, kohonneen seerumin kalsitoniinin löytäminen liittyy medulläärisen kilpirauhaskarsinooman löytämiseen jopa 20 prosentissa tapauksista.
Euroopassa, jossa kilpirauhasen leikkauksen kynnysarvo on matalampi kuin Yhdysvalloissa, kilpirauhasen poiston tekemistä koskevaan päätökseen on sisällytetty monimutkainen strategia, joka sisältää seerumin kalsitoniinimittaukset ja kalsitoniinin stimuloivat testit; kilpirauhasen asiantuntijat Yhdysvalloissa, tarkastellen samoja tietoja, eivät ole suurimmaksi osaksi sisällyttäneet kalsitoniinitestausta rutiininomaiseksi osaksi arviointejaan, mikä eliminoi suuren määrän kilpirauhasen poistoja ja niistä johtuvaa sairastuvuutta. Euroopan kilpirauhasyhteisö on keskittynyt pienten medullaaristen kilpirauhaskarsinoomien metastaasien ehkäisyyn; Pohjois-Amerikan kilpirauhasyhteisö on keskittynyt enemmän kilpirauhasenpoistoon liittyvien komplikaatioiden ehkäisyyn (katso alla olevat amerikkalaisen kilpirauhasen liiton ohjeet). Kuten alla olevasta taulukosta ilmenee, yksilöillä, joilla on vaiheen III ja IV tauti, on merkittävä riski kuolla kilpirauhassyöpään. Vaikka monilla esiintyy laajasti metastaattista tautia, sama määrä kehittyy vuosien ja vuosikymmenien aikana I tai II vaiheen taudista. Lääkärit, jotka hoitavat missä tahansa vaiheessa kilpirauhassyöpää, tunnistavat, että pieni osa potilaista, joilla on matalan riskin kilpirauhassyöpä, etenee metastaattiseen sairauteen.
Kilpirauhassyövän hoitoon on tehty parannuksia viime vuosina. Joidenkin molekyyli- tai DNA-poikkeavuuksien tunnistaminen on johtanut terapioiden kehittämiseen, jotka kohdistuvat näihin molekyylivirheisiin. Ensimmäinen näistä aineista neuvottelee hyväksymisprosessista on vandetanibi , tyrosiinikinaasin estäjä, joka kohdistaa RET-proto-onkogeenin , kaksi verisuonten endoteelin kasvutekijäreseptorin alatyyppiä ja epidermaalisen kasvutekijän reseptorin . Useampi näistä yhdisteistä on tutkimuksen kohteena ja todennäköisesti tekee siitä hyväksyntäprosessin. Erilaistuneen kilpirauhaskarsinooman osalta strategioita kehitetään valitsemien kohdennettujen hoitotyyppien käyttämiseksi radioaktiivisen jodinoton lisäämiseksi papillaarisissa kilpirauhaskarsinoomissa, jotka ovat menettäneet kykynsä keskittyä jodidiin. Tämä strategia mahdollistaisi radioaktiivisen joditerapian käytön "vastustuskykyisten" kilpirauhassyöpien hoidossa. Muita kohdennettuja hoitomuotoja arvioidaan, mikä tekee mahdolliseksi vaiheen III ja IV kilpirauhassyövän pidentämisen seuraavien 5–10 vuoden aikana.
Ennuste on parempi nuoremmilla ihmisillä kuin vanhemmilla.
Ennuste riippuu pääasiassa syövän tyypistä ja syövän vaiheesta .
| Kilpirauhassyövän tyyppi |
Viiden vuoden eloonjääminen | 10 vuoden eloonjääminen | ||||
|---|---|---|---|---|---|---|
| Vaihe I | Vaihe II | Vaihe III | Vaihe IV | Yleensä ottaen | Yleensä ottaen | |
| Papillaari | 100% | 100% | 93% | 51% | 96% tai 97% | 93% |
| Follikulaarinen | 100% | 100% | 71% | 50% | 91% | 85% |
| Medullaari | 100% | 98% | 81% | 28% | 80%, 83% tai 86% | 75% |
| Anaplastinen | (aina vaihe IV) | 7% | 7% tai 14% | (ei dataa) | ||
Epidemiologia
Kilpirauhassyöpä johti vuonna 2010 maailmanlaajuisesti 36 000 kuolemaan, kun se vuonna 1990 oli 24 000. Liikalihavuus voi liittyä kilpirauhassyövän esiintyvyyden lisääntymiseen, mutta tämä suhde on edelleen paljon keskustelun aiheena.
Kilpirauhassyövän osuus on alle 1% syöpäsairauksista ja kuolemista Yhdistyneessä kuningaskunnassa. Noin 2700 ihmisellä diagnosoitiin kilpirauhassyöpä Isossa-Britanniassa vuonna 2011, ja noin 370 ihmistä kuoli tautiin vuonna 2012.
Merkittäviä tapauksia
- Daniel Snyder , Washington Football Teamin amerikkalainen omistaja
- Danny Uusi, co-isäntä Daytime varten WFLA ja edellinen isäntä Mass muutoksenhakulautakunta WWLP .
- Erica Lugo , valmentaja Suurimman häviäjän televisio-ohjelmassa.
- Jerry Dipoto , entinen Major League Baseball-syöttäjä
- William Rehnquist , Yhdysvaltain korkeimman oikeuden puheenjohtaja (1986-2005) kuoli 03 syyskuu 2005 alkaen anaplastinen kilpirauhassyöpä
- Esther Grace Earl , Avid Nerdfighter (3. elokuuta 1994 - 25. elokuuta 2010) Kuollut papillaarisesta kilpirauhassyövästä, joka levisi keuhkoihin
Viitteet
Ulkoiset linkit
- Kilpirauhassyöpä klo Curlie
- Hallintaohjeet potilaille, joilla on kilpirauhasen solmut ja erilaistunut kilpirauhassyöpä - American Thyroid Association Guidelines Taskforce (2015)
| Luokittelu | |
|---|---|
| Ulkoiset resurssit |