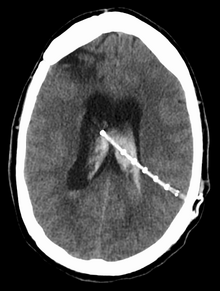
Aivojen shuntti - Cerebral shunt
| Aivojen shuntti | |
|---|---|
 Kaavio tyypillisestä aivojen shuntista
| |
| MeSH | D002557 |
Aivojen shuntteja käytetään yleisesti hydrokefaluksen hoitoon , aivojen turvotukseen, joka johtuu aivo -selkäydinnesteen (CSF) liiallisesta kertymisestä . Jos sitä ei valvota, aivo -selkäydinneste voi kerääntyä, mikä johtaa kallonsisäisen paineen (ICP) nousuun, mikä voi johtaa kallonsisäiseen hematoomaan , aivoturvotukseen , murskattuun aivokudokseen tai tyrään . Aivosuntia voidaan käyttää lievittämään tai ehkäisemään näitä ongelmia potilailla, jotka kärsivät vesipäästä tai muista vastaavista sairauksista.
Shuntteja voi olla monenlaisia, mutta useimmat niistä koostuvat venttiilikotelosta, joka on kytketty katetriin, jonka pää sijoitetaan yleensä vatsakalvon onteloon . Suurimmat erot shuntien välillä ovat yleensä niiden rakentamiseen käytetyissä materiaaleissa, käytetyn venttiilin tyypeissä (jos sellaisia on) ja onko venttiili ohjelmoitava vai ei.
Kuvaus
Venttiilityypit
| Venttiilin tyyppi | Kuvaus |
|---|---|
| Delta | Suunniteltu estämään ylivuoto. Pysyy kiinni, kunnes ICP saavuttaa ennalta määrätyn tason. Jättää ohjatun kammion suuremmaksi kuin ei-shunttu kammio . |
| Keskipaine lieriömäinen | Voi johtaa kammioiden epätasaiseen tyhjenemiseen. |
| Nulsen ja Spitz | Sisältää kaksi palloventtiiliyksikköä, jotka on liitetty jousella. Ei ole säädettävää paineasetusta. Ensimmäinen massatuotantoinen venttiili, jota käytettiin hydrokefaluksen hoitoon vuonna 1956. |
| Spitz-Holter | Käyttää silikonissa olevia rakoja mekaanisten vikojen välttämiseksi. |
| Sifoni | Estää tyhjenemisen estämällä sifonivaikutuksen . Laite sulkeutuu, kun venttiilin paine muuttuu negatiiviseksi ympäristön paineeseen verrattuna. Estää ylivuoto, joka voi ilmetä, kun potilas istuu, seisoo tai muuttaa nopeasti asentoa. |
| Sigma | Sigma-venttiili toimii virtauksen säätömekanismilla, toisin kuin muiden venttiilien paineenohjausjärjestelmä. Laite voi säätää CSF -virtauksen muutoksia ilman ohjelmointia tai kirurgista muuttamista. Ensimmäinen iterointi otettiin käyttöön vuonna 1987. Venttiili toimi kolmessa vaiheessa estääkseen ylivuoto- ja vedenpoiston. |
Shuntin sijainti
Neurokirurgi määrittää shuntin sijainnin hydrokefaliaa aiheuttavan tukoksen tyypin ja sijainnin perusteella. Kaikki aivokammiot ovat ehdokkaita vaihtamiseen. Katetri sijoitetaan yleisimmin vatsaan, mutta muihin paikkoihin kuuluvat sydän ja keuhkot. Shuntit voidaan usein nimetä neurokirurgin käyttämän reitin mukaan. Katetrin distaalinen pää voi sijaita melkein missä tahansa kudoksessa, jossa on tarpeeksi epiteelisoluja tulevan CSF: n absorboimiseksi. Alla on joitain yleisiä reitityssuunnitelmia aivojen shuntteille.
Frazierin pointti
Se sijaitsee parietaalisessa luussa, lambdoid -ompeleen yläpuolella. Tarkemmin sanottuna 3-4 cm sivuttain keskiviivaan ja 6 cm inionin yläpuolelle. Se on yleinen paikka kammiokanyylille, kun ventrikuloperitoneaalinen shuntti asetetaan hydrokefaluksen hoitoon. CH Frazier kuvasi sen ensimmäisen kerran vuonna 1928.
Shuntin reititys
| Reitti | Nesteen tyhjennyksen sijainti |
|---|---|
| Ventriculo-peritoneaalinen shuntti (VP-shuntti) | Peritoneaalinen ontelo |
| Ventrikulaarinen eteis-shuntti (VA-shuntti) | Sydämen oikea atrium |
| Ventriculo-pleuraalinen shuntti (VPL-shuntti) | Pleuraalinen ontelo |
| Ventriculo-cisternal shunt (VC-shuntti) | Cisterna magna |
| Ventriculo-subgaleal shunt (SG-shuntti) | Subgaleaalinen tila |
| Lannerangan ja vatsakalvon shuntti (LP-shuntti) | Peritoneaalinen ontelo |
Subgaleaalinen shuntti on yleensä väliaikainen toimenpide, jota käytetään imeväisillä, jotka ovat liian pieniä tai ennenaikaisia sietämään muita shunttityyppejä. Kirurgi muodostaa taskun epikraniaalisen aponeuroosin (subgaleaalisen tilan) alle ja sallii CSF: n valua kammioista, mikä aiheuttaa nesteen täyttä turvotusta vauvan päänahassa. Nämä shuntit muutetaan normaalisti VP: ksi tai muiksi shunttityypeiksi, kun lapsi on tarpeeksi suuri.
Käyttöaiheet
Alla on lyhyt luettelo tunnetuista komplikaatioista, jotka voivat johtaa ohimenevää hydrokefaliaan.
| Diagnoosit | Kuvaus | Ilmaantuvuus |
|---|---|---|
| Synnynnäinen hydrocephalus | Laaja valikoima geneettisiä poikkeavuuksia, jotka voivat johtaa hydrokefaliaan syntyessään. | 0,04–0,08% |
| Kasvain | Useat eri kasvaimet voivat johtaa CSF -tukkeutumiseen, jos ne sijaitsevat tietyillä alueilla. Jotkut näistä alueista sisältävät lateraalisen tai kolmannen kammion, posteriorisen fossaan ja intraspinaaliset kasvaimet. Kasvaimet voivat olla pahanlaatuisia tai hyvänlaatuisia. | Tuntematon |
| Verenvuotoa aiheuttava hydrokefalia | Verenvuoto aivokammioihin, erityisesti lapsuudessa, voi johtaa tukkeutumiseen CSF: ssä ja aiheuttaa hydrokefaliaa. | |
| Selkäranka | Erityisesti spina bifida myelomeningocele voi aiheuttaa hydrokefaliaa, koska pikkuaivo estää CSF: n virtauksen Chiari -epämuodostuman II kehityksessä. | .125% |
| Synnynnäinen vesijohdon ahtauma | Geneettinen häiriö, joka voi aiheuttaa hermoston epämuodostumia. Vika liittyy yleisesti henkiseen hidastumiseen, siepattuihin peukaloihin ja spastiseen paraplegiaan. | 0,003% |
| Kraniosynostoosi | Kraniosynostoosi tapahtuu, kun kallon ompeleet sulkeutuvat liian aikaisin. Tulos useista ompeleista, jotka sulautuvat ennen kuin aivot lakkaavat kasvamasta, on ICP: n nousu, joka johtaa hydrokefaliaan. | 0,05% |
| Meningiitin jälkeinen hydrokefalia | Aivokalvontulehduksen aiheuttama tulehdus ja arpeutuminen voivat estää CSF: n imeytymistä. | |
| Dandy -Walkerin oireyhtymä | Tavallisesti potilailla, joilla on kystinen epämuotoisuus neljännen kammion, hypoplasia , että pikkuaivomadon , ja laajentunut takakuopan. Tauti on geneettisesti perinnöllinen sairaus. | 0,003% |
| Arachnoid -kysta | Vika, joka syntyy, kun CSF muodostaa kokoelman, joka jää loukkuun arachnoid -kalvoihin. Tuloksena oleva kysta voi sitten estää normaalin CSF -virran aivoista, mikä johtaa hydrokefaliaan ja muihin vikoihin. Yleisimpiä paikkoja arachnoid -kystalle ovat keski -fossa ja takaosa. Yleisimmät oireet ovat pahoinvointi ja huimaus. | 0,05% |
| Idiopaattinen kallonsisäinen verenpaine | Harvinainen neurologinen sairaus, jota esiintyy noin yhdellä 100 000 ihmisestä, joista suurin osa on hedelmällisessä iässä olevia naisia. IIH johtaa kohonneeseen kallonsisäiseen paineeseen ja voi johtaa pysyvään näön menetykseen. | |
| Normaali painevesipää , joka tunnetaan myös nimellä Hakim-Adamsin oireyhtymä | Liikaa aivo -selkäydinnestettä (CSF) esiintyy kammioissa ja normaalilla tai hieman kohonneella aivo -selkäydinnesteellä |
Komplikaatiot
Shuntin sijoittamiseen liittyy useita komplikaatioita. Monet näistä komplikaatioista ilmenevät lapsuudessa ja loppuvat, kun potilas on saavuttanut aikuisuuden. Monet potilailla havaitut komplikaatiot edellyttävät shuntin välitöntä tarkistamista (jo olemassa olevan shuntin korvaaminen tai uudelleenohjelmointi). Yleiset oireet muistuttavat usein hydrokefaluksen uutta puhkeamista, kuten päänsärkyä, pahoinvointia, oksentelua, kaksoisnäköä ja tajunnanmuutosta. Tämä voi vahingoittaa yksilön lyhytaikaista muistia. Lisäksi lapsipotilailla shuntin epäonnistumisprosentti kahden vuoden kuluttua istutuksesta on arvioitu olevan jopa 50%.
Infektio
Infektio on yleinen komplikaatio, joka yleensä vaikuttaa lapsipotilaisiin, koska he eivät ole vielä rakentaneet immuniteettia useille eri sairauksille. Normaalisti infektioiden ilmaantuvuus vähenee potilaan ikääntyessä ja keho saa immuniteetin erilaisille tartuntatauteille. Shunt -infektio on yleinen ongelma, ja sitä voi esiintyä jopa 27%: lla potilaista, joilla on shuntti. Infektio voi johtaa pitkäaikaisiin kognitiivisiin vikoihin, neurologisiin ongelmiin ja joissakin tapauksissa kuolemaan. Yleisimpiä mikrobiaineita shuntti -infektiolle ovat Staphylococcus epidermidis , Staphylococcus aureus ja Candida albicans . Muita shuntti -infektioon johtavia tekijöitä ovat shuntin lisäys nuorena (<6 kk) ja hoidettavan hydrokefaluksen tyyppi. Tartunnan ja shunttityypin välillä ei ole vahvaa korrelaatiota. Shuntti -infektion oireet ovat hyvin samankaltaisia kuin vesipäässä havaitut oireet, mutta niihin voi kuulua myös kuume ja kohonnut valkosolujen määrä.
Shunt -infektioiden hoito
CSF -shuntti -infektion hoito käsittää yleensä shuntin poistamisen ja väliaikaisen kammiosäiliön sijoittamisen, kunnes infektio on poistunut. Ventrikuloperitoneaalisten (VP) shuntti -infektioiden hoidossa on neljä päämenetelmää: (1) antibiootit; (2) tartunnan saaneen shuntin poistaminen ja korvaaminen välittömästi; (3) shuntin ulkoistaminen ja mahdollinen vaihto; (4) tartunnan saaneen shuntin poistaminen ulkoisen kammion tyhjennyksen (EVD) sijoittelulla ja mahdollinen shuntin uudelleen asettaminen. Viimeinen menetelmä on paras, jos onnistumisprosentti on yli 95%.
Shunt -infektion lääketieteellinen hoito
CSF-shuntti-infektion alkuvaiheen empiirisen hoidon tulisi sisältää laaja kattavuus, joka sisältää gramnegatiivisia aerobisia bakteereja, mukaan lukien pseudomonas ja grampositiivisia organismeja, mukaan lukien Staph aureus ja koagulaasinegatiivinen stafylokokki, kuten keftatsidiimin ja vankomysiinin yhdistelmä. Jotkut lääkärit lisäävät joko parenteraalisia tai intratekaalisia aminoglykosideja parantamaan pseudomonas -peittoa, vaikka tämän teho ei ole tällä hetkellä selvä. Meropeneemi ja aztreonaami ovat lisävaihtoehtoja, jotka ovat tehokkaita gramnegatiivisia bakteeri-infektioita vastaan.
Shunt -infektion kirurginen hoito
Wong et ai. vertasi kahta ryhmää: toisessa pelkästään lääketieteellistä hoitoa ja toisessa lääketieteellistä ja kirurgista hoitoa samanaikaisesti. Tutkittiin 28 potilasta, jotka kärsivät infektiosta ventrikuloperitoneaalisen shuntin istutuksen jälkeen 8 vuoden aikana neurokirurgisessa keskuksessaan. Näistä 17 potilaasta hoidettiin shuntin poistolla tai ulkoistamisella, jota seurasi poisto IV -antibioottien lisäksi, kun taas loput 11 saivat vain IV -antibiootteja. Ryhmässä, joka sai sekä kirurgisen shuntin poiston että antibiootteja, kuolleisuus oli alhaisempi - 19% verrattuna 42%: iin (p = 0,231). Huolimatta siitä, että nämä tulokset eivät ole tilastollisesti merkitseviä, Wong et ai. ehdottaa VP -shuntti -infektioiden hallintaa sekä kirurgisella että lääketieteellisellä hoidolla.
Analyysi 17 tutkimuksesta, jotka on julkaistu viimeisen 30 vuoden aikana koskien lapsia, joilla on CSF -shuntti -infektio, paljasti, että sekä shuntin poistolla että antibiooteilla hoidettu hoito onnistui 88%: lla 244 infektiosta, kun taas pelkällä antibioottiterapialla hoidettiin CSF -shuntti -infektio vain 33%: lla 230: sta infektioita.
Vaikka tyypilliset kirurgiset menetelmät VP -shuntti -infektioiden hoitamiseksi sisältävät shuntin poistamisen ja uudelleen istuttamisen, erityyppisiä leikkauksia on käytetty menestyksekkäästi tietyillä potilailla. Steinbok et ai. hoitanut toistuvia VP -shuntti -infektioita ekseemapotilaalla, jolla oli ventrikulosubgaleaalinen shuntti kaksi kuukautta, kunnes ihottuma parani kokonaan. Tämäntyyppinen shuntti antoi heille mahdollisuuden välttää sairaan ihon aluetta, joka toimi infektion lähteenä. Jones et ai. ovat hoitaneet 4 potilasta, joilla oli ei-kommunikoiva vesipää, joka sai VP-shuntti-infektion, shuntinpoiston ja kolmannen ventrikulostomian avulla. Nämä potilaat paranivat infektiosta eivätkä ole vaatineet shuntin uudelleenasettamista, mikä osoittaa tämän menettelyn tehokkuuden tämäntyyppisillä potilailla.
Estäminen
Toinen johtava syy shuntin epäonnistumiseen on shuntin tukkeutuminen joko proksimaalisessa tai distaalisessa päässä. Proksimaalisessa päässä shuntiventtiili voi tukkeutua, koska CSF -proteiiniin kertyy liikaa proteiinia. Ylimääräinen proteiini kerääntyy tyhjennyspisteeseen ja tukkii hitaasti venttiilin. Shuntti voi myös tukkeutua distaalisessa päässä, jos shuntti vedetään ulos vatsaontelosta (VP -shunttien tapauksessa) tai vastaavasta proteiinin kertymisestä. Muita tukoksen syitä ovat ylivuoto ja rako kammion oireyhtymä.
Viemärin yli
Ylivuoto tapahtuu, kun shunttia ei ole suunniteltu asianmukaisesti potilaalle. Ylivuoto voi aiheuttaa useita erilaisia komplikaatioita, joista osa on korostettu alla.
Yleensä yksi kahdesta ylivuoto -tyypistä voi esiintyä. Ensinnäkin, kun CSF tyhjenee liian nopeasti, voi esiintyä ekstra-aksiaalisen nesteen keräämisessä tunnettu tila. Tässä tilassa aivot romahtavat itsestään, mikä johtaa CSF: n tai veren kerääntymiseen aivojen ympärille. Tämä voi aiheuttaa vakavia aivovaurioita puristamalla aivoja. Lisäksi subduraalinen hematooma voi kehittyä. Extra-aksiaalinen nesteen kerääminen voidaan hoitaa kolmella eri tavalla tilan vakavuuden mukaan. Yleensä shuntti vaihdetaan tai ohjelmoidaan uudelleen, jotta vapautuu vähemmän CSF: ää ja aivojen ympärille kerätty neste tyhjennetään. Toinen tila, joka tunnetaan rako kammio -oireyhtymänä, ilmenee, kun CSF hitaasti ylikuormittaa useiden vuosien aikana. Lisää tietoa rako kammion oireyhtymästä löytyy alla.
Chiari I epämuodostuma
Viimeaikaiset tutkimukset ovat osoittaneet, että CSF: n ylivuoto shuntin vuoksi voi johtaa Chiari I: n epämuodostumiin . Se oli luultu, että Chiarin olen epämuodostumat oli seurausta synnynnäinen vika mutta uudet tutkimukset ovat osoittaneet, että overdrainage on kysto vatsaontelon shuntit hoitoon käytettävät arachnoid kystat voivat johtaa kehitystä takakuopan ahtaudesta ja nielurisojen välilevytyrä , joista jälkimmäinen on Chiarin epämuodostuman klassinen määritelmä. Yleisiä oireita ovat suuret päänsäryt, kuulon heikkeneminen, väsymys, lihasheikkous ja pikkuaivojen toiminnan heikkeneminen.
Viilto kammion oireyhtymä
Rajakammio -oireyhtymä on harvinainen häiriö, joka liittyy shuntattuihin potilaisiin, mutta aiheuttaa suuren määrän shunt -tarkistuksia. Tila ilmenee yleensä useita vuosia shuntin istutuksen jälkeen. Yleisimmät oireet ovat samanlaisia kuin tavallinen shuntin toimintahäiriö, mutta on olemassa useita keskeisiä eroja. Ensinnäkin oireet ovat usein syklisiä ja ilmaantuvat ja sitten häviävät useita kertoja elämän aikana. Toiseksi oireita voidaan lievittää makaamalla. Shuntin toimintahäiriön tapauksessa aika tai asento eivät vaikuta oireisiin.
Tilan uskotaan usein tapahtuvan aikana, jolloin ylikuormitus ja aivojen kasvu tapahtuvat samanaikaisesti. Tässä tapauksessa aivot täyttävät intraventrikulaarisen tilan, jolloin kammiot romahtavat. Lisäksi aivojen yhteensopivuus heikkenee, mikä estää kammioiden laajentumisen, mikä vähentää mahdollisuutta parantaa oireyhtymää. Romahtuneet kammiot voivat myös tukkia shunttiventtiilin, mikä johtaa tukkeutumiseen. Koska rako kammion oireyhtymän vaikutukset ovat peruuttamattomia, tilan jatkuva hoito on tarpeen.
Intraventrikulaarinen verenvuoto
Intraventrikulaarinen verenvuoto voi tapahtua milloin tahansa aikana tai sen jälkeen siirtää insertio tai tarkistamista. Laskimonsisäisiä verenvuotoja, jotka ovat luonteeltaan monitasoisia, on myös kuvattu lapsipotilailla ventrikuloperitoneaalisen shuntin jälkeen. Verenvuoto voi heikentää shuntin toimintaa, mikä voi johtaa vakaviin neurologisiin puutteisiin. Tutkimukset ovat osoittaneet, että intraventrikulaarinen verenvuoto voi esiintyä lähes 31%: ssa shuntin tarkistuksista.
Tulokset ja ennuste
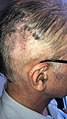
- Kirurginen haavan paraneminen vatsakalvon ja vatsakalvon shuntille (VP-shuntti)
Shuntin poisto
Vaikka on ollut monia tapauksia, joissa potilaat ovat saavuttaneet "shuntin itsenäisyyden", ei ole olemassa yhteistä sopimusta, jossa lääkärit voivat sopia, missä potilas selviytyisi ilman shunttia. Toinen shuntinpoiston ongelma on se, että on erittäin vaikea havaita, milloin potilas voi olla shuntista riippumaton ilman erityisiä olosuhteita. Yleinen shuntin poisto on harvinainen, mutta ei ennenkuulumaton toimenpide.