Sydämen fysiologia - Cardiac physiology
Sydämen fysiologia tai sydämen toiminta on tutkimus terveestä, heikentymättömästä sydämen toiminnasta : johon liittyy verenkiertoa; sydänlihaksen rakenne; sydämen sähköinen johtamisjärjestelmä; sydämen sykli ja sydämen tilavuus sekä niiden vuorovaikutus ja riippuvuus toisistaan.
Verenkiertoa

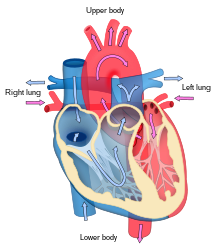
Sydän toimii pumpuna ja toimii kaksoispumppuna sydän- ja verisuonijärjestelmässä, jotta verenkierto jatkuisi koko kehossa. Tämä verenkierto sisältää systeemisen verenkierron ja keuhkoverenkierron . Molemmat piirit kuljettavat verta, mutta ne voidaan nähdä myös kuljettamiensa kaasujen suhteen. Keuhkojen verenkierto kerää happea keuhkoista ja toimittaa hiilidioksidia uloshengitystä varten. Systeeminen piiri kuljettaa happea kehoon ja palauttaa suhteellisen hapettoman veren ja hiilidioksidin keuhkoputkeen.
Veri virtaa sydämen läpi yhteen suuntaan, eteisestä kammioihin ja ulos keuhkovaltimon kautta keuhkoverenkiertoon ja aortta systeemiseen verenkiertoon. Keuhkovaltimo (myös runko) haarautuu vasempaan ja oikeaan keuhkovaltimoon kullekin keuholle. Veri ei virtaa taaksepäin ( regurgitaatio ) trikuspidaalisen, kaksois-, aortta- ja keuhkoventtiilin kautta.
Toimintaa sydämen oikean , on kerätä de-happipitoista verta, että oikeaan eteiseen, kehosta kautta yläonttolaskimon Alaonttolaskimo ja sieltä sepelpoukaman ja pumppu sen kautta kolmiliuskaläpän kautta oikean kammion , puolikuun keuhkoventtiilin kautta ja keuhkoverenkierron keuhkovaltimoon, jossa hiilidioksidi voidaan vaihtaa hapeksi keuhkoissa. Tämä tapahtuu passiivisen diffuusioprosessin kautta . Vuonna sydämen vasemman happipitoista verta palautetaan vasempaan eteiseen kautta keuhkolaskimoeristysmenetelmän. Sen jälkeen se pumpataan vasempaan kammioon kaksikieppisen venttiilin kautta ja aorttaan systeemistä verenkiertoa varten. Lopulta systeemisissä kapillaareissa tapahtuu vaihto kudosnesteen ja kehon solujen kanssa; happea ja ravinteita toimitetaan soluihin niiden aineenvaihduntaa varten ja vaihdetaan hiilidioksidiin ja jätetuotteisiin.Tässä tapauksessa happi ja ravinteet poistuvat systeemisistä kapillaareista, joita solut käyttävät aineenvaihduntaprosesseissaan, ja hiilidioksidi ja jätteet tulevat verta.
Kammiot ovat vahvempia ja paksumpia kuin eteiset, ja vasemman kammion ympäröivä lihasseinämä on paksumpi kuin oikean kammion ympäröivä seinämä, koska veri pumpataan systeemisen verenkierron läpi . Atria helpottaa verenkiertoa ensisijaisesti sallimalla keskeytymättömän laskimovirtauksen sydämeen, estäen keskeytyneen laskimovirtauksen hitauden, joka muuten ilmenisi jokaisessa kammion systolissa.
Sydämen lihas
Sydänlihaskudoksella on autorytminen , ainutlaatuinen kyky aloittaa sydämen toimintapotentiaali kiinteällä nopeudella - levittää impulssia nopeasti solusta soluun ja käynnistää koko sydämen supistuminen . Endokriini- ja hermosto moduloivat edelleen tätä autorytmisyyttä .
Sydämen lihassoluja on kahdenlaisia: kardiomyosyytit, joilla on kyky supistua helposti, ja modifioidut kardiomyosyytit johtavan järjestelmän sydämentahdistinsoluja . Sydänsolut muodostavat suurimman osan (99%) soluista eteisissä ja kammioissa. Nämä supistuvat solut reagoivat sydämentahdistimen solujen toimintapotentiaalin impulsseihin ja ovat vastuussa supistuksista, jotka pumppaavat verta kehon läpi. Tahdistimen solut muodostavat vain (1% soluista) ja muodostavat sydämen johtamisjärjestelmän. Ne ovat yleensä paljon pienempiä kuin supistuvat solut ja niissä on vähän myofibrillejä tai myofilamentteja, mikä tarkoittaa, että niiden supistuvuus on rajallinen. Niiden toiminta on monilta osin samanlainen kuin neuroneilla . Nippu Hänen ja Purkinjen säikeissä on erikoistunut sydänlihassolujen että toiminto johtuminen järjestelmässä.
Sydänlihaksen rakenne
Kardiomyosyytit ovat huomattavasti lyhyempiä ja halkaisijaltaan pienempiä kuin luuston myosyytit . Sydänlihaksen (kuten luurankolihasten) on tunnettu siitä, että juovia - raidat valon ja pimeyden bändejä johtuvat järjestäytyneen järjestely myofilaments ja myofibrilleissä että sarkomeerin pituudelta solun. T (poikittaiset) tubulukset ovat syviä invaginaatioita sarkolemmasta (solukalvo), jotka tunkeutuvat soluun, jolloin sähköiset impulssit pääsevät sisälle. Sydänlihaksessa T-putket löytyvät vain Z-linjoilta . Kun toimintapotentiaali saa solut supistumaan, kalsium vapautuu sekä solujen että T -tubulusten sarkoplasmisesta verkkokalvosta . Kalsiumin vapautuminen laukaisee aktiini- ja myosiinifibrillien liukumisen, mikä johtaa supistumiseen. Runsaat mitokondriot tarjoavat energiaa supistuksille. Tyypillisesti sydänlihassoluilla on yksi keskitetty ydin, mutta niillä voi olla myös kaksi tai useampia.
Sydänlihassolut haarautuvat vapaasti ja ne on liitetty toisiinsa liitetyillä levyillä, jotka auttavat synkronoitua lihaksen supistumista. Sarcolemma (kalvo) vierekkäisten solujen sitoutua yhteen sovitettujen levyjä. Ne koostuvat desmosomeista , erikoistuneista yhdistävistä proteoglykaaneista , tiukoista risteyksistä ja suuresta määrästä rakoyhteyksiä, jotka mahdollistavat ionien kulun solujen välillä ja auttavat synkronoimaan supistumisen. Solunsisäinen sidekudos auttaa myös sitomaan solut voimakkaasti yhteen, jotta ne kestävät supistumisvoimia.
Sydänlihas hengittää aerobisesti , pääasiassa metaboloimalla lipidejä ja hiilihydraatteja. Happi keuhkoista sitoutuu hemoglobiiniin ja varastoituu myös myoglobiiniin , joten happea on saatavilla runsaasti. Lipidit ja glykogeeni varastoidaan myös sarkoplasmaan, ja mitokondriot hajottavat ne ATP: n vapauttamiseksi . Solut käyvät nykimisen tyyppisiä supistuksia pitkiä tulenkestäviä jaksoja seuraten lyhyitä rentoutumisjaksoja, jolloin sydän täyttyy verestä seuraavaa sykliä varten.
Sähköjohtavuus
Ei tiedetä hyvin, miten sähköinen signaali liikkuu eteisessä. Vaikuttaa siltä, että se liikkuu säteittäisesti, mutta Bachmannin nippulla ja sepelvaltimolihaksella on rooli johtamisessa kahden eteisen välillä, joilla on lähes samanaikainen systole . Kammioissa signaalia kuljettaa erikoiskudos, nimeltään Purkinje -kuidut, jotka sitten välittävät sähkövarauksen sydänlihakseen .
Jos alkion sydänsolut erotetaan Petri -maljaan ja pidetään hengissä, jokainen kykenee tuottamaan oman sähköisen impulssinsa, jota seuraa supistuminen. Kun kaksi itsenäisesti lyövää alkion sydänlihassolua asetetaan yhteen, solu, jolla on korkeampi luontainen nopeus, asettaa vauhdin ja impulssi leviää nopeammasta solusta hitaampaan supistumisen käynnistämiseksi. Kun enemmän soluja yhdistetään, nopein solu jatkaa nopeuden hallintaa. Täysin kehittynyt aikuisen sydän ylläpitää kykyä tuottaa oma sähköinen impulssi, jonka nopeimmat solut laukaisevat, osana sydämen johtamisjärjestelmää. Sydämen johtamisjärjestelmän komponentit sisältävät eteisen ja kammion syncytiumin , sinoatriaalisen solmun, eteis -kammion solmun, His -nipun (eteis -kammionippu), nipun oksat ja Purkinjen solut.
Sinoatrial (SA) -solmu
Normaalin sinusrytmin muodostaa sinoatrial (SA) -solmu , sydämen sydämentahdistin . SA -solmu on erikoistunut kardiomyosyyttiryhmä oikean eteisen ylä- ja takaseinämissä hyvin lähellä ylemmän vena cavan aukkoa . SA -solmulla on suurin depolarisaationopeus .
Tämä impulssi leviää sen alkamisesta SA -solmussa koko eteiseen erikoistuneiden internodaalisten reittien kautta eteis -sydänlihaksen supistussoluihin ja eteis -kammion solmuun. Sisäiset reitit koostuvat kolmesta nauhasta (etu-, keski- ja takaosa), jotka johtavat suoraan SA -solmusta johtamisjärjestelmän seuraavaan solmuun, eteis -kammiosolmuun. Impulssi kuluu noin 50 ms (millisekuntia) kulkemaan näiden kahden solmun välillä. Tämän reitin suhteellisesta merkityksestä on keskusteltu, koska impulssi saavuttaisi eteis-kammion solmun yksinkertaisesti seuraamalla solu-solu-reittiä eteisen sydänlihaksen supistuvien solujen läpi. Lisäksi on olemassa erityinen reitti, nimeltään Bachmannin nippu tai interatrial -kaista, joka johtaa impulssin suoraan oikeasta eteisestä vasempaan eteiseen. Reitistä riippumatta, kun impulssi saavuttaa eteis -kammion väliseinän, sydämen luuston sidekudos estää impulssin leviämisen kammioiden sydänlihassoluihin paitsi atrioventrikulaarisessa solmussa. Sähköinen tapahtuma, depolarisaation aalto, laukaisee lihasten supistumisen. Depolarisaation aalto alkaa oikeasta eteisestä ja impulssi leviää molempien eteisten ylimpiin osiin ja sitten alas supistuvien solujen kautta. Supistuvat solut alkavat sitten supistua eteisen yläosasta alempaan osaan pumppaamalla tehokkaasti verta kammioihin.
Eteis -kammion (AV) solmu
Atrioventrikulaarinen (AV) solmu on toinen erikoistuneiden sydänlihaksen johtavien solujen klusteri, joka sijaitsee oikean eteisen huonommassa osassa eteis -kammion väliseinässä. Väliseinä estää impulssin leviämisen suoraan kammioihin kulkematta AV -solmun läpi. On kriittinen tauko, ennen kuin AV -solmu depolaroituu ja lähettää impulssin eteis -kammionippuun. Tämä lähetyksen viivästyminen johtuu osittain solmun solujen pienestä halkaisijasta, mikä hidastaa impulssia. Myös solmukkeiden välinen johtuminen on vähemmän tehokasta kuin johtavien solujen välillä. Nämä tekijät tarkoittavat, että impulssi kestää noin 100 ms solmun läpi. Tämä tauko on kriittinen sydämen toiminnalle, koska se sallii eteis -sydänlihassolujen supistumisen, joka pumppaa verta kammioihin ennen kuin impulssi siirtyy kammion soluihin. SA -solmun äärimmäisellä stimulaatiolla AV -solmu voi lähettää impulsseja enintään 220 minuutissa. Tämä määrittää tyypillisen maksimisykkeen terveelle nuorelle henkilölle. Vaurioituneet sydämet tai lääkkeiden stimuloimat sydämet voivat supistua nopeammin, mutta näillä nopeuksilla sydän ei voi enää pumpata verta tehokkaasti.
Nippu His, nipun oksat ja Purkinje -kuidut
AV -solmusta nouseva His -nippu etenee kammioiden välisen väliseinän läpi, ennen kuin se jakautuu kahteen nippuhaaraan , joita yleisesti kutsutaan vasemman ja oikean nipun oksiksi. Vasemmassa nippusivussa on kaksi faskista. Vasen nipun haara syöttää vasemman kammion ja oikea nippu haaraa oikean kammion. Koska vasen kammio on paljon suurempi kuin oikea, vasen nipun haara on myös huomattavasti suurempi kuin oikea. Osa oikean nipun haarasta löytyy valvojanauhasta ja ne tarjoavat oikeat papillaariset lihakset. Tämän yhteyden vuoksi jokainen papillaarinen lihas saa impulssin suunnilleen samaan aikaan, joten ne alkavat supistua samanaikaisesti juuri ennen kammioiden muita sydänlihaksen supistussoluja. Tämän uskotaan sallivan jännityksen kehittymisen chordae tendineae -laitteeseen ennen oikean kammion supistumista. Vasemmalla ei ole vastaavaa moderaattorikaistaa. Molemmat nipun oksat laskeutuvat ja saavuttavat sydämen kärjen, jossa ne liittyvät Purkinjen kuituihin. Tämä kulku kestää noin 25 ms.
Purkinjen kuidut ovat muita sydänlihaksen johtavia kuituja, jotka levittävät impulssia kammioiden sydänlihaksen supistuviin soluihin. Ne ulottuvat koko sydänlihakseen sydämen kärjestä kohti atrioventrikulaarista väliseinää ja sydämen pohjaa. Purkinjen kuiduilla on nopea luontainen johtumisnopeus, ja sähköinen impulssi saavuttaa kaikki kammion lihassolut noin 75 ms: ssa. Koska sähköinen ärsyke alkaa kärjestä, supistuminen alkaa myös kärjestä ja kulkee kohti sydämen pohjaa, samalla tavalla kuin puristettaessa hammastahnaputkea alhaalta. Tämä mahdollistaa veren pumppaamisen ulos kammioista aorttaan ja keuhkojen runkoon. Kokonaisaika, joka kului impulssin aloittamisesta SA -solmussa kammioiden depolarisaatioon, on noin 225 ms.
Kalvopotentiaalit ja ionien liike sydämen johtavissa soluissa
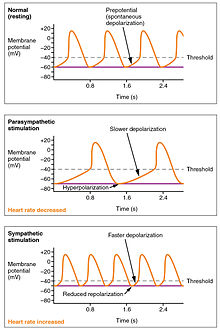
Toimintapotentiaalit ovat huomattavasti erilaisia johtavien ja supistuvien sydänlihasten välillä. Vaikka natrium -Na + ja kalium K + -ioneilla on keskeinen rooli, kalsiumionit Ca 2+ ovat myös kriittisiä molemmille solutyypeille. Toisin kuin luustolihakset ja neuronit, sydämen johtavilla soluilla ei ole vakaata lepopotentiaalia. Johtava solut sisältävät joukon natrium- ionikanavia , jotka mahdollistavat normaali ja hidas virta natriumionien, joka aiheuttaa kalvon potentiaali nousta hitaasti alkuarvosta -60 mV jopa noin -40 mV. Tuloksena oleva natriumionien liike aiheuttaa spontaanin depolarisaation (tai prepotentiaalisen depolarisaation).
Tässä vaiheessa kalsiumkanavat avautuvat ja Ca 2+ tulee soluun ja depolarisoi sen edelleen nopeammin, kunnes se saavuttaa arvon noin +5 mV. Tässä vaiheessa kalsiumionikanavat sulkeutuvat ja kaliumkanavat avautuvat, mikä sallii K +: n ulosvirtauksen ja johtaa repolarisaatioon. Kun kalvopotentiaali saavuttaa noin -60 mV, K + -kanavat sulkeutuvat ja Na + -kanavat avautuvat ja esipotentiaalivaihe alkaa uudelleen. Tämä prosessi antaa autorytmisen sydämen lihakselle.
Kalvopotentiaalit ja ionien liike sydämen supistussoluissa
Supistussoluihin liittyy selvästi erilainen sähköinen kuvio. Tässä tapauksessa tapahtuu nopea depolarisaatio, jota seuraa tasangovaihe ja sitten repolarisaatio. Tämä ilmiö selittää pitkiä tulenkestäviä jaksoja, joita tarvitaan sydänlihasolujen pumppaamaan verta tehokkaasti ennen kuin ne pystyvät ampumaan toisen kerran. Nämä sydämen myosyytit eivät normaalisti käynnistä omaa sähköpotentiaaliaan, vaikka ne kykenevät siihen, vaan odottavat impulssin saavuttamista.
Supistuvat solut osoittavat paljon vakaampaa lepovaihetta kuin johtavat solut noin -80 mV soluilla eteisillä ja -90 mV soluilla kammioissa. Tästä alkuerosta huolimatta niiden toimintapotentiaalin muut komponentit ovat käytännössä identtisiä. Molemmissa tapauksissa, kun toimintapotentiaali stimuloi niitä, jänniteportit avautuvat nopeasti ja alkavat depolarisaation positiivisen takaisinkytkennän mekanismi. Tämä nopea positiivisesti varautuneiden ionien virtaus nostaa kalvopotentiaalin noin +30 mV: iin, jolloin natriumkanavat sulkeutuvat. Nopea depolarisaatio kestää tyypillisesti 3-5 ms. Depolarisaatiota seuraa tasangovaihe, jossa kalvopotentiaali vähenee suhteellisen hitaasti. Tämä johtuu suurelta osin hitaiden Ca 2+ -kanavien avautumisesta , jolloin Ca 2+ pääsee soluun, kun taas muutama K + -kanava on auki, jolloin K + voi poistua solusta. Suhteellisen pitkä tasangon vaihe kestää noin 175 ms. Kun kalvopotentiaali saavuttaa suunnilleen nollan, Ca 2+ -kanavat sulkeutuvat ja K + -kanavat avautuvat, jolloin K + voi poistua solusta. Repolarisaatio kestää noin 75 ms. Tässä vaiheessa kalvopotentiaali putoaa, kunnes se saavuttaa jälleen lepotasot ja sykli toistuu. Koko tapahtuma kestää 250-300 ms.
Sydämen supistuvien lihasten absoluuttinen tulenkestävyysjakso kestää noin 200 ms ja suhteellinen tulenkestävyysjakso kestää noin 50 ms, yhteensä 250 ms. Tämä pidennetty aika on kriittinen, koska sydänlihaksen on supistuttava pumppaamaan verta tehokkaasti ja supistumisen on seurattava sähköisiä tapahtumia. Ilman pitkiä tulenkestäviä jaksoja sydämessä tapahtuisi ennenaikaisia supistuksia, eivätkä ne olisi yhteensopivia elämän kanssa.
Kalsiumionit
Kalsium -ioneilla on kaksi kriittistä roolia sydänlihasten fysiologiassa. Niiden virtaus hitaiden kalsiumkanavien kautta johtuu pitkittyneestä tasangosta ja absoluuttisesta tulenkestävästä jaksosta. Kalsiumionit yhdistää säätelyproteiinille troponiini on troponiinikompleksia . Molemmat roolit mahdollistavat sydänlihaksen oikean toiminnan.
Noin 20 prosenttia supistumiseen tarvittavasta kalsiumista saadaan Ca2 + : n tulosta tasangon aikana. Jäljelle jäävä Ca 2+ supistumista varten vapautuu varastosta sarkoplasmisessa verkkokalvossa.
Johtamisjärjestelmän laukaisun vertailukelpoisuus
Esipotentiaalisen tai spontaanin depolarisaation malli, jota seuraa äsken kuvattu nopea depolarisaatio ja repolarisaatio, nähdään SA -solmussa ja muutamissa muissa johtavissa soluissa sydämessä. Koska SA -solmu on sydämentahdistin, se saavuttaa kynnyksen nopeammin kuin mikään muu johtamisjärjestelmän komponentti. Se käynnistää impulssit leviämään muihin johtaviin soluihin. SA -solmu ilman hermoston tai hormonitoiminnan hallintaa käynnistäisi sydämen impulssin noin 80–100 kertaa minuutissa. Vaikka johtamisjärjestelmän jokainen komponentti kykenee tuottamaan oman impulssinsa, nopeus hidastuu asteittain SA -solmusta Purkinje -kuituihin. Ilman SA -solmua AV -solmu tuottaa sykkeen 40–60 lyöntiä minuutissa. Jos AV -solmu estetään, eteis -kammionippu laukaisee noin 30–40 impulssia minuutissa. Nipun oksien luontainen nopeus olisi 20–30 impulssia minuutissa ja Purkinjen kuidut laukaisisivat 15–20 impulssia minuutissa. Vaikka muutamat poikkeuksellisen koulutetut aerobiset urheilijat osoittavat levossa sykettä välillä 30–40 lyöntiä minuutissa (matalin lukema on 28 lyöntiä minuutissa pyöräilijä Miguel Indurainille ) - useimmille henkilöille nopeus on alle 50 lyöntiä minuutissa viittaisi tilaan, jota kutsutaan bradykardiaksi. Tietyn henkilön mukaan sydän ei pystyisi ylläpitämään riittävää veren virtausta elintärkeisiin kudoksiin, koska veriarvot laskevat paljon tämän tason alapuolelle, mikä aluksi johtaisi toimintojen menetyksen vähenemiseen eri järjestelmissä, tajuttomuuteen ja lopulta kuolemaan.
Sydämen sykli
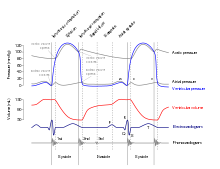
Aika, joka alkaa eteisten supistumisesta ja päättyy kammioiden rentoutumiseen, tunnetaan sydämen syklinä. Supistumisjaksoa, jonka sydän kokee samalla kun se pumppaa verta verenkiertoon, kutsutaan systoliksi. Rentoutumisaikaa, joka tapahtuu kammioiden täyttyessä verestä, kutsutaan diastoleksi. Sekä eteisiin että kammioihin tehdään systoli ja diastole, ja on olennaista, että näitä komponentteja säännellään ja koordinoidaan huolellisesti, jotta veri pumpataan tehokkaasti kehoon.
Paineet ja virtaus
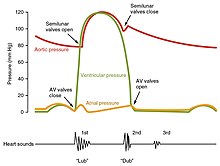
Nesteet, siirry korkean paineen alueilta alemman paineen alueille. Näin ollen, kun sydämen kammiot ovat rentoutuneet (diastoli), veri virtaa eteisiin laskimoiden korkeammasta paineesta. Kun veri virtaa eteisiin, paine nousee, joten veri siirtyy aluksi passiivisesti eteisestä kammioihin. Kun toimintapotentiaali laukaisee eteisen lihakset supistumaan (eteis -systoli), paine eteisissä nousee entisestään pumppaamalla verta kammioihin. Kammiosystolen aikana paine nousee kammioissa pumppaamalla verta keuhkojen runkoon oikeasta kammiosta ja aorttaan vasemmasta kammiosta.
Sydänjakson vaiheet
Sydänjakson alussa sekä eteiset että kammiot ovat rentoutuneita (diastole). Veri virtaa oikeaan eteiseen ylemmästä ja huonommasta laskimolasista ja sepelvaltimosta. Veri virtaa vasempaan eteiseen neljästä keuhkolaskimosta. Kaksi eteis -kammioventtiiliä, trikuspidaalinen ja mitraaliventtiili, ovat molemmat auki, joten veri virtaa esteettömästi eteisistä kammioihin. Noin 70–80 prosenttia kammioiden täyttymisestä tapahtuu tällä menetelmällä. Kaksi puolikuun venttiiliä, keuhkoventtiili ja aorttaläpän venttiilit ovat kiinni, estäen veren takaisinvirtauksen oikeaan ja vasempaan kammioon oikealla olevasta keuhkorungosta ja aortasta vasemmalla.
Eteissystole ja diastole
Eteisten supistuminen seuraa depolarisaatiota, jota edustaa EKG : n P -aalto. Kun eteislihakset supistuvat eteisen yläosasta kohti eteis -kammion väliseinää, paine nousee eteisissä ja veri pumpataan kammioihin avoimien eteis -kammioventtiilien (trikuspidaalinen ja mitraalinen tai kaksisuuntainen) venttiilien kautta. Eteis -systolin alussa kammiot ovat yleensä täynnä noin 70–80 prosenttia niiden kapasiteetista johtuen diastolen aikana tapahtuvasta sisäänvirtauksesta. Eteisten supistuminen, jota kutsutaan myös "eteispotkuksi", muodostaa loput 20-30 prosenttia täytöstä. Eteisystole kestää noin 100 ms ja päättyy ennen kammiosystoolia, kun eteislihas palaa diastoliin.
Kammion systole
Kammiosystole seuraa kammioiden depolarisaatiota ja sitä edustaa QRS -kompleksi EKG: ssä. Se voidaan jakaa kätevästi kahteen vaiheeseen, jotka kestävät yhteensä 270 ms. Eteis -systolin lopussa ja juuri ennen kammioiden supistumista kammiot sisältävät noin 130 ml verta lepotilassa olevalla aikuisella seisovassa asennossa. Tämä tilavuus tunnetaan lopullisena diastolisena tilavuutena (EDV) tai esijännityksenä.
Aluksi kammion lihasten supistuessa veren paine kammiossa nousee, mutta se ei ole vielä tarpeeksi korkea avatakseen puolikuun (keuhko- ja aortta) venttiilit ja poistuakseen sydämestä. Verenpaine nousee kuitenkin nopeasti yli eteisten, jotka ovat nyt rentoutuneet ja diastolissa. Tämä paineen nousu saa veren virtaamaan takaisin kohti eteisiä, sulkeen trikuspidaaliset ja mitraaliventtiilit. Koska verta ei tule ulos kammioista tässä varhaisessa vaiheessa, veren tilavuus kammiossa pysyy vakiona. Näin ollen tämä kammion systolen alkuvaihe tunnetaan isovolumisena supistumisena, jota kutsutaan myös isovolumetriseksi supistukseksi.
Kammion systolen toisessa vaiheessa, kammion poistovaiheessa, kammiolihaksen supistuminen on nostanut paineen kammion sisällä siihen pisteeseen, että se on suurempi kuin keuhkorungon ja aortan paineet. Veri pumpataan sydämestä työntäen auki keuhko- ja aortan puolikuulaventtiilit. Vasemman kammion tuottama paine on huomattavasti suurempi kuin oikean kammion aiheuttama paine, koska aortan nykyinen paine on niin paljon korkeampi. Siitä huolimatta molemmat kammiot pumppaavat saman määrän verta. Tätä määrää kutsutaan iskutilavuudeksi . Iskutilavuus on normaalisti 70–80 ml. Koska kammiosystole alkoi noin 130 ml: n EDV -arvolla, tämä tarkoittaa, että kammiossa on vielä 50–60 ml verta jäljellä supistumisen jälkeen. Tämä veren tilavuus tunnetaan lopullisena systolisena tilavuutena (ESV).
Kammion diastole
Kammioiden rentoutuminen eli diastole seuraa kammioiden repolarisaatiota ja sitä edustaa EKG : n T -aalto. Myös se on jaettu kahteen erilliseen vaiheeseen ja kestää noin 430 ms.
Kammion diastolen alkuvaiheessa, kun kammiolihas rentoutuu, paine kammiossa jäljellä olevaan vereen alkaa laskea. Kun paine kammioissa laskee alle paineen sekä keuhkojen rungossa että aortassa, veri virtaa takaisin kohti sydäntä, jolloin syntyy dikroottinen lovi (pieni lasku), joka näkyy verenpaineen mittauksissa. Puolikuun venttiilit sulkeutuvat estämään takaisinvirtausta sydämeen. Koska eteis -kammioventtiilit pysyvät suljettuina tässä vaiheessa, kammion veren tilavuus ei muutu, joten kammion diastolen alkuvaihetta kutsutaan isovolumiseksi kammion rentoutumisvaiheeksi, jota kutsutaan myös isovolumetriseksi kammion relaksaatiovaiheeksi.
Kammion diastolen toisessa vaiheessa, jota kutsutaan myöhäiseksi kammion diastoleksi, kun kammiolihas rentoutuu, veren paine kammioissa laskee entisestään. Lopulta se laskee alle eteisen paineen. Kun näin tapahtuu, veri virtaa eteisistä kammioihin ja avaa trikuspidaaliset ja mitraaliventtiilit. Kun paine laskee kammioiden sisällä, veri virtaa suurista suonista rentoihin eteisiin ja sieltä kammioihin. Molemmat kammiot ovat diastoolissa, eteis -kammioventtiilit ovat auki ja puolikuun venttiilit pysyvät kiinni. Sydämen sykli on valmis.
Sydämen äänet
Yksi yksinkertaisimmista menetelmistä sydämen tilan arvioimiseksi on kuunnella sitä stetoskoopilla . Terveessä sydämessä on vain kaksi kuultavaa sydänääntä , nimeltään S1 ja S2. Ensimmäinen sydänääni S1 on ääni, joka syntyy eteis -kammioventtiilien sulkemisesta kammioiden supistumisen aikana, ja sitä kuvataan yleensä nimellä "lub". Toinen sydämen ääni, S2, on puolikuun venttiilien sulkeutumisen ääni kammiodiastolen aikana, ja sitä kuvataan "dubiksi". Jokainen ääni koostuu kahdesta komponentista, mikä heijastaa pientä aikaeroa kahden venttiilin sulkeutuessa. S2 voi jakautua kahteen erilliseen ääneen joko inspiraation tai eri venttiili- tai sydänongelmien seurauksena. Myös muita sydämen ääniä voi esiintyä, ja ne aiheuttavat laukka rytmejä . Kolmas sydän ääni , S3 kertoo yleensä kasvua kammion veren määrää. Neljäs sydän ääni S4 kutsutaan eteisen laukka ja tuotetaan ääni veren ahdetaan jäykkä kammion. S3: n ja S4: n yhdistetty läsnäolo antaa nelinkertaisen laukan.
Sydänmurut ovat epänormaaleja sydämen ääniä, jotka voivat olla joko patologisia tai hyvänlaatuisia, ja niitä on useita. Murmut luokitellaan äänenvoimakkuuden mukaan 1) hiljaisimmasta 6) kovimpaan ja arvioidaan niiden suhteessa sydänääniin ja asemaan sydänkierrossa. Fonokardiogrammit voivat tallentaa nämä äänet. Murina voi johtua minkä tahansa tärkeimmän sydänventtiilin kaventumisesta (ahtauma), regurgitaatiosta tai vajaatoiminnasta, mutta ne voivat myös johtua useista muista häiriöistä, mukaan lukien eteisen ja kammion väliseinän viat . Yksi esimerkki nurinasta on Stillin sivuääni , joka antaa lapsille musiikillisen äänen, ei oireita ja katoaa murrosiässä.
Erilaista ääntä, perikardiaalista kitkaa voidaan kuulla perikardiitin tapauksissa, joissa tulehtuneet kalvot voivat hankautua yhteen.
Syke
Vastasyntyneen leposyke voi olla 120 lyöntiä minuutissa (bpm), ja tämä laskee vähitellen kypsyyteen asti ja kasvaa sitten vähitellen uudelleen iän myötä. Aikuisten leposyke on 60–100 lyöntiä minuutissa. Liikunta ja kunto, ikä ja perusaineenvaihdunta voivat kaikki vaikuttaa sykkeeseen. Urheilijan syke voi olla alle 60 lyöntiä minuutissa. Harjoituksen aikana nopeus voi olla 150 lyöntiä minuutissa, enimmäisnopeudet 200 ja 220 lyöntiä minuutissa.
Sydän- ja verisuonikeskukset
SA -solmu generoi sykkeen normaalin sinusrytmin . Siihen vaikuttavat myös keskeiset tekijät sympaattisten ja parasympaattisten hermojen kautta , jotka muodostavat pitkänomaisen ytimen kaksi pariksi liitettyä sydän- ja verisuonikeskusta . Aktiivisuus lisääntyy sydämen kiihdytinhermojen sympaattisen stimulaation avulla ja estyy vagushermon parasympaattisen stimulaation kautta . Lepoaikana vagalstimulaatio on yleensä vallitseva, koska ilman säätelyä SA -solmu käynnistää noin 100 lyönnin sinusrytmin .
Sekä sympaattiset että parasympaattiset ärsykkeet virtaavat parillisen sydämen plexuksen läpi lähellä sydämen pohjaa. Ilman hermostimulaatiota SA -solmu muodostaisi noin 100 lyönnin sinusrytmin. Koska lepoajat ovat huomattavasti tätä pienempiä, käy ilmi, että parasympaattinen stimulaatio hidastaa normaalisti sydämen sykettä. Sydämen kiihdytyskeskus lähettää myös lisäkuituja, jotka muodostavat sydämen hermot sympaattisten ganglionien (kohdunkaulan ganglionit sekä ylemmät rintakehän ganglion T1 - T4) kautta sekä SA- että AV -solmuihin sekä lisäkuituja eteisiin ja kammioihin. Kammioita hermottavat sympaattiset kuidut runsaammin kuin parasympaattisia kuituja. Sympaattinen stimulaatio aiheuttaa välittäjäaine norepinefriinin (tunnetaan myös nimellä noradrenaliini ) vapautumisen sydänhermojen neuromuskulaarisessa liitoksessa . Tämä lyhentää repolarisaatioaikaa, mikä nopeuttaa depolarisaation ja supistumisen nopeutta, mikä lisää sydämen sykettä. Se avaa kemiallisia tai ligandivälitteisiä natrium- ja kalsiumionikanavia, mikä mahdollistaa positiivisesti varautuneiden ionien tulon. Norepinefriini sitoutuu beeta -1 -reseptoriin. Korkean verenpaineen lääkkeitä käytetään estämään nämä reseptorit ja siten hidastamaan sykettä.
Sydän- ja verisuonikeskukset vastaanottavat syötteen useista sisäelinten reseptoreista, joiden impulssit kulkevat sisäelinten aistikuitujen läpi vagusissa ja sympaattisissa hermoissa sydämen plexuksen kautta. Näistä reseptorit ovat eri proprioreceptors , baroreseptorien , ja kemoreseptoreiden , sekä ärsykkeiden limbisen järjestelmän , joka normaalisti mahdollistavat tarkan säännöstelyn sydämen toiminta, kautta sydämen refleksit. Lisääntynyt fyysinen aktiivisuus johtaa erilaisten lihaksissa, nivelkapselissa ja jänteissä sijaitsevien proprioreseptoreiden ampumistiheyden lisääntymiseen. Sydän- ja verisuonikeskukset tarkkailevat näitä lisääntyneitä laukaisunopeuksia, tukahduttavat parasympaattisen stimulaation tai lisäävät sympaattista stimulaatiota tarpeen mukaan veren virtauksen lisäämiseksi.
Samoin baroreceptorit ovat venytysreseptoreita, jotka sijaitsevat aortan poskiontelossa, kaulavaltimoissa, laskimoverenkierrossa ja muissa paikoissa, mukaan lukien keuhkoverisuonet ja sydämen oikea puoli. Baroreceptorien ampumisnopeudet edustavat verenpainetta, fyysisen aktiivisuuden tasoa ja veren suhteellista jakautumista. Sydämen keskukset valvovat baroreceptorien laukaisua ylläpitääkseen sydämen homeostaasia, mekanismia, jota kutsutaan baroreceptorireflekseksi. Paineen ja venytyksen lisääntyessä baroreceptorin laukaisunopeus kasvaa ja sydämen keskukset vähentävät sympaattista stimulaatiota ja lisäävät parasympaattista stimulaatiota. Kun paine ja venytys vähenevät, baroreceptorin laukaisunopeus vähenee ja sydämen keskukset lisäävät sympaattista stimulaatiota ja vähentävät parasympaattista stimulaatiota.
On samanlainen refleksi, nimeltään eteisrefleksi tai Bainbridge -refleksi , joka liittyy vaihteleviin veren virtausnopeuksiin eteisiin. Lisääntynyt laskimoverennys venyttää eteisten seiniä, joissa erikoistuneet baroreceptorit sijaitsevat. Kuitenkin, kun eteisen baroretseptorit lisäävät laukaisunopeuttaan ja venyttävät kohonneen verenpaineen vuoksi, sydämen keskus reagoi lisäämällä sympaattista stimulaatiota ja estämällä parasympaattista stimulaatiota HR: n lisäämiseksi. Päinvastainen on myös totta.
Sykeeseen vaikuttavat tekijät
Autonomisen hermoston lisäksi tähän voivat vaikuttaa muut tekijät. Näitä ovat epinefriini, noradrenaliini ja kilpirauhashormonit; erilaisten ionien pitoisuudet, mukaan lukien kalsium, kalium ja natrium; ruumiinlämpö; hypoksia; ja pH -tasapaino.
|
||||||||||||||||||||||||||
|
Myös sykettä lisäävät tekijät laukaisevat aivohalvauksen kasvua. Kuten luustolihasten kohdalla, sydämen koko ja tehokkuus voivat kasvaa liikunnan avulla. Siten kestävyysurheilijoilla, kuten maratonjuoksijoilla, voi olla sydän, joka on kohonnut jopa 40%. Suurimman ja pienimmän sydämen tehon välinen ero tunnetaan sydänreservinä, ja se mittaa jäännöskapasiteetin pumpata verta. Sykkeet voivat nousta jopa 185–195 harjoitukseen riippuen henkilön kunnosta.
Sydämen ulostulo
Sydämen tila (CO) on mittaus kunkin kammion pumppaaman veren määrästä (aivohalvaus, SV) minuutissa. Laske tämä kertomalla iskutilavuus (SV) sykkeellä (HR) lyönteinä minuutissa . Se voidaan esittää yhtälöllä: CO = HR x SV
SV mitataan normaalisti käyttämällä sydänkardiogrammia, jolla tallennetaan lopullinen diastolinen tilavuus (EDV) ja lopullinen systolinen tilavuus (ESV), ja lasketaan ero: SV = EDV - ESV. SV voidaan mitata myös käyttämällä erikoiskatetria, mutta tämä on invasiivinen toimenpide ja paljon vaarallisempi potilaalle. Keskimääräinen SV lepotilassa olevalle 70 kg: n (150 lb) yksilölle olisi noin 70 ml. On olemassa useita tärkeitä muuttujia, kuten sydämen koko, yksilön fyysinen ja henkinen kunto, sukupuoli, supistuvuus, supistumisen kesto, esijännitys tai EDV ja jälkikuorma tai vastus. Normaali SV -alue olisi 55-100 ml. Keskimääräinen lepotilassa oleva syke olisi noin 75 lyöntiä minuutissa, mutta joissakin yksilöissä se voi vaihdella välillä 60–100. Käyttämällä näitä lukuja (jotka viittaavat jokaiseen kammioon, eivät molempiin) keskimääräinen CO on 5,25 l/min ja vaihteluväli 4,0–8,0 l/min.
SV: itä käytetään myös laskemaan ejektiofraktio, joka on veren osa, joka pumpataan tai poistetaan sydämestä jokaisen supistumisen yhteydessä. Ejektiofraktion laskemiseksi SV jaetaan EDV: llä. Nimestä huolimatta ejektiofraktio ilmaistaan yleensä prosentteina. Ejektiofraktiot ovat noin 55–70 prosenttia, keskimäärin 58 prosenttia.
Iskun äänenvoimakkuus
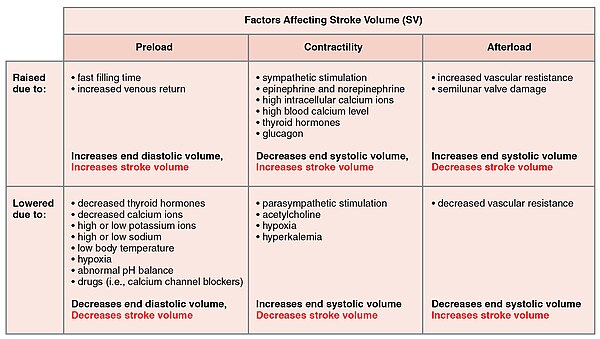
Monet sykettä säätelevät tekijät vaikuttavat myös sydämen toimintaan muuttamalla aivohalvausta . Vaikka mukana on useita muuttujia, aivohalvauksen tilavuus riippuu lopullisen diastolisen tilavuuden ja lopullisen systolisen tilavuuden välisestä erosta. Kolme ensisijaista tekijää ovat esijännitys , jälkikuorma ja supistuvuus .
Esilataus
Esilataus on toinen tapa ilmaista EDV. Siksi mitä suurempi EDV, sitä suurempi esijännitys. Tärkein tekijä on kammioiden täyttöaika. Mitä nopeammat supistukset ovat, sitä lyhyempi täyttöaika ja sekä EDV että esijännitys ovat pienempiä.
Kammioiden venytyksen ja supistumisen välinen suhde on todettu Frank-Starlingin mekanismissa, jossa sanotaan, että supistumisvoima on suoraan verrannollinen lihaskudoksen alkuperäiseen pituuteen. Niin että mitä suurempi kammion venytys, sitä suurempi supistus. Kaikki sympaattiset stimulaatiot laskimojärjestelmään lisäävät laskimoiden paluuta sydämeen ja kammion täyttöön.
Jälkikuorma
Kammioiden on kehitettävä tietty jännitys pumpatakseen verta verisuonijärjestelmän vastusta vastaan. Tätä jännitystä kutsutaan jälkikuormitukseksi . Kun vastus kasvaa erityisesti stenoottisten venttiilivaurioiden vuoksi, jälkikuormituksen on välttämättä lisättävä. Verisuonten normaali vastus voi myös laskea. Erilaiset sydämen vasteet palauttavat paineen ja verenkierron homeostaasin.
Sopivuus
Sydänlihaksen kyky supistua (sen supistuvuus ) ohjaa aivohalvauksen määrää, joka määrittää lopullisen systolisen tilavuuden. Mitä suurempi supistuminen, sitä suurempi iskunvolyymi ja sitä pienempi lopullinen systolinen tilavuus. Positiiviset tai negatiiviset inotrooppiset tekijät sympaattisen ja parasympaattisen stimulaation kautta voivat lisätä tai vähentää supistusten voimaa. Sympaattinen stimulaatio laukaisee noradrenaliinin vapautumisen sydänhermoista ja stimuloi myös lisämunuaisen kuorta erittämään sekä adrenaliinia että norepinefriiniä. Nämä eritteet lisäävät sykettä, myöhempää aineenvaihduntaa ja supistuvuutta. Parasympaattinen stimulaatio stimuloi asetyylikoliinin (ACh) vapautumista vagus -hermosta, mikä vähentää supistuvuutta, ja aivohalvauksen tilavuutta, mikä lisää lopullista systolista tilavuutta.
On kehitetty useita synteettisiä lääkkeitä, jotka voivat toimia joko stimulanttina tai estäjänä. Piristävät inotrooppiset aineet, kuten digoksiini , aiheuttavat suurempia pitoisuuksia kalsiumioneja, jotka lisäävät supistuvuutta. Ylimääräinen kalsium ( hyperkalsemia ) on myös positiivinen inotrooppi. Negatiivisia inotrooppisia lääkkeitä ovat beetasalpaajat ja kalsiumkanavasalpaajat . Hypoksia , asidoosi , hyperkalemia ovat myös negatiivisia inotrooppisia aineita.
|
|||||||||||||||
|