Sensorineuraalinen kuulonalenema - Sensorineural hearing loss
| Sensorineuraalinen kuulonalenema | |
|---|---|
 | |
| Sisäkorvan poikkileikkaus. | |
| Erikoisuus | Korvien ja kurkunpään kurkkutaudit |
Sensorineuraalinen kuulonalenema ( SNHL ) on eräänlainen kuulonalenema , jonka perimmäinen syy on sisäkorvassa tai aistielimessä ( simpukka ja siihen liittyvät rakenteet) tai vestibulokokleaarisessa hermossa ( kallonhermo VIII). SNHL: n osuus ilmoitetuista kuulonalenemisista on noin 90%. SNHL on yleensä pysyvä ja voi olla lievä, kohtalainen, vaikea, syvällinen tai täydellinen. Useita muita kuvaimia voidaan käyttää audiogrammin muodosta riippuen , kuten korkea taajuus, matala taajuus, U-muotoinen, lovinen, huippu tai tasainen.
Aistinvaraisen kuulonalenema esiintyy usein seurauksena vaurioituneen tai puutteellisen simpukan karvasolujen . Karvasolut voivat olla poikkeavia syntymän yhteydessä tai vaurioitua yksilön elinaikana. Vahingoille, mukaan lukien infektiot , ja ototoksisille lääkkeille on sekä ulkoisia syitä että sisäisiä syitä, mukaan lukien geneettiset mutaatiot . SNHL: n yleinen syy tai pahentava tekijä on pitkäaikainen altistuminen ympäristömelulle tai melun aiheuttama kuulonalenema . Altistuminen yhdelle erittäin voimakkaalle melulle, kuten aseen laukaus tai pommi, voi aiheuttaa melusta johtuvaa kuulon heikkenemistä. Kuulokkeiden käyttö suurella äänenvoimakkuudella ajan myötä tai säännöllinen oleminen kovassa ympäristössä, kuten kovassa työpaikassa, urheilutapahtumissa, konserteissa ja meluisten koneiden käyttö, voivat myös olla riski melun aiheuttamasta kuulon heikkenemisestä.
Neuraalinen eli "retrokokleaarinen" kuulonalenema tapahtuu sisäkorvan hermon (CVIII) vaurioitumisen vuoksi . Tämä vaurio voi vaikuttaa hermopulssin käynnistymiseen simpukan hermossa tai hermopulssin siirtymisessä hermoa pitkin aivorungoon .
Useimmissa SNHL-tapauksissa kuulorajat heikkenevät asteittain vuosien tai vuosikymmenien ajan. Joissakin tapauksissa menetys voi lopulta vaikuttaa taajuusalueen suuriin osiin . Siihen voi liittyä muita oireita, kuten korvien soiminen ( tinnitus ) ja huimaus tai pyörrytys ( huimaus ). Yleisin sensorineuraalisen kuulonaleneman tyyppi on ikään liittyvä ( presbykusis ), jota seuraa melun aiheuttama kuulonalenema (NIHL).
SNHL: n usein esiintyviä oireita ovat terävyyden menetys etualan äänien erottamisessa meluisasta taustasta, puhelimen ymmärtämisvaikeudet, tietyntyyppiset äänet, jotka vaikuttavat liian voimakkailta tai röyhkeiltä, vaikeudet ymmärtää joitain puheen osia ( frikaatiot ja sibilantit ), äänen suuntauksen menetys ( erityisesti korkean taajuuden äänillä), käsitys siitä, että ihmiset mutisevat puhuessaan, ja vaikeudet puheen ymmärtämisessä. Samanlaisia oireita liittyy myös muun tyyppisiin kuulonalenemiin; audiometria tai muut diagnostiset testit ovat tarpeen sensorineuraalisen kuulonaleneman erottamiseksi.
Sensureuraalisen kuulonaleneman tunnistaminen tapahtuu yleensä suorittamalla puhtaan sävyn audiometria (audiogrammi), jossa mitataan luun johtokynnykset. Tympanometria ja puheen audiometria voivat olla hyödyllisiä. Testauksen suorittaa audiologi .
SNHL: lle ei ole todistettua tai suositeltua hoitoa tai parannuskeinoa; kuulonaleneman hallinta tapahtuu yleensä kuulostrategioiden ja kuulolaitteiden avulla. Syvissä tai täydellisissä kuuroudissa simpukan implantti on erikoistunut kuulolaite, joka voi palauttaa toiminnallisen kuulotason. SNHL on ainakin osittain estettävissä välttämällä ympäristömelua, ototoksisia kemikaaleja ja lääkkeitä sekä päävammoja ja hoitamalla tai inokuloimalla tiettyjä laukaisevia sairauksia ja tiloja, kuten aivokalvontulehdus .
Merkit ja oireet
Koska sisäkorva ei ole suoraan instrumenttien ulottuvilla, tunnistaminen tapahtuu potilaan raportin mukaan oireista ja audiometrisestä testauksesta. Niistä, jotka antavat lääkärilleen sensorineuraalisen kuulon heikkenemisen, 90% kertoo heikentyneen kuulonsa, 57% ilmoitti, että korvan tunne on tukossa ja 49% kertoo korvan soivan ( tinnitus ). Noin puolet ilmoittaa vestibulaarisista (huimaus) ongelmista.
Seulontaan hyödyllisten oireiden yksityiskohtaiseen esittelyyn American Otolaryngology Academy kehitti itsearviointikyselylomakkeen nimeltä Hearing Handicap Inventory for Adults (HHIA). Se on 25 kysymyksen tutkimus subjektiivisista oireista.
Syyt
Sensorineuraalinen kuulonalenema voi olla geneettinen tai hankittu (eli seurauksena taudista, melusta, traumasta jne.). Ihmisillä voi olla kuulonalenema syntymästä ( synnynnäinen ) tai kuulonalenema voi tulla myöhemmin. Monet tapaukset liittyvät vanhuuteen (ikään liittyvät).
Geneettinen
Kuulon menetys voidaan periä. Kuurouden syy on ollut osallisena yli 40 geenissä. Kuulonalenemiin liittyy 300 oireyhtymää, ja jokaisella oireyhtymällä voi olla syy-geenejä.
Recessiiviset , hallitsevat , X-sidoksissa olevat tai mitokondrioiden geenimutaatiot voivat vaikuttaa sisäkorvan rakenteeseen tai aineenvaihduntaan. Jotkut voivat olla yhden pisteen mutaatioita , kun taas toiset johtuvat kromosomaalisista poikkeavuuksista . Jotkut geneettiset syyt aiheuttavat myöhään alkavan kuulonaleneman. Mitokondrioiden mutaatiot voivat aiheuttaa SNHL iem1555A> G: n, mikä tekee yksilöstä herkän aminoglykosidiantibioottien ototoksisille vaikutuksille .
- Kehittyneiden maiden yleisin syy synnynnäiseen geneettiseen kuulovaurioon on DFNB1 , joka tunnetaan myös nimellä Connexin 26 -kuurous tai GJB2- kuurous.
- Yleisimpiä kuulovamman oireyhtymiä ovat (hallitseva) Sticklerin oireyhtymä ja Waardenburgin oireyhtymä sekä (resessiivinen) Pendredin oireyhtymä ja Usherin oireyhtymä .
- Kuuroutta aiheuttavat mitokondriomutaatiot ovat harvinaisia: MT-TL1- mutaatiot aiheuttavat MIDD: tä ( äitiysperinnöllinen kuurous ja diabetes) ja muita tiloja, joihin voi kuulua kuurous osana kuvaa.
- TMPRSS3- geeni tunnistettiin sen yhteydessä sekä synnynnäiseen että lapsuudessa syntyneeseen autosomaaliseen resessiiviseen kuurouteen. Tämä geeni ilmentyy sikiön simpukat ja monia muita kudoksia, ja sen uskotaan olevan osallisena kehittämiseen ja ylläpitoon sisäkorvan tai sisällön perilymfa ja endolymfa . Se tunnistettiin myös tuumoriin liittyväksi geeniksi, joka on yliekspressoitu munasarjakasvaimissa .
- Charcot – Marie – Tooth-tauti on perinnöllinen viivästynyt neurologinen häiriö, joka voi vaikuttaa sekä korviin että muihin elimiin. Kuulonalenema tässä tilassa on usein ANSD (kuulohermopatiaspektrihäiriö) hermostollinen syy kuulon heikkenemiseen.
- Muckle – Wellsin oireyhtymä , harvinainen perinnöllinen autoinflammatorinen häiriö, voi johtaa kuulon heikkenemiseen.
- Autoimmuunisairaus : Vaikka todennäköisesti harvinainen, autoimmuuniprosessit voivat kohdistaa simpukan spesifisesti ilman oireita, jotka vaikuttavat muihin elimiin. Granulomatoosi, jolla on polyangiitti , autoimmuunisairaus, voi aiheuttaa kuulon heikkenemistä.
Synnynnäinen
- Infektiot:
- Synnynnäinen vihurirokko-oireyhtymä (CRS) johtuu vihurirokoviruksen transplacentaalisesta tartunnasta raskauden aikana. CRS on valvottu Universaalin rokotteen ( MMR tai mprv-rokote ).
- Sytomegaloviruksen (CMV) infektio on yleisin syy progressiiviseen sensorineuraaliseen kuulonalenemaan lapsilla. Se on yleinen virusinfektio, joka tarttuu kosketuksiin tartunnan saaneiden kehonesteiden, kuten syljen tai virtsan, kanssa ja tarttuu helposti lastentarhoihin ja siten pikkulapsilta odottaville äideille. CMV-infektio raskauden aikana voi vaikuttaa kehittyvään sikiöön ja johtaa oppimisvaikeuksiin sekä kuulon heikkenemiseen.
- Toksoplasmoosi , loislääke , joka vaikuttaa 23 prosenttiin väestöstä Yhdysvalloissa, voi aiheuttaa sikiöön sensorineuraalisen kuurouden kohdussa.
- Hypoplastiset kuulohermot tai simpukan poikkeavuudet. Sisäkorvan epänormaalia kehitystä voi esiintyä joissakin geneettisissä oireyhtymissä, kuten LAMM-oireyhtymässä (labyrinttinen aplasia, mikrotia ja mikrodontia) , Pendredin oireyhtymässä , haara-oto-munuaisoireyhtymässä , CHARGE-oireyhtymässä
- GATA2-puutos , ryhmittely useista häiriöistä, jotka johtuvat yhteisestä virheestä, toisin sanoen familiaalisista tai satunnaisista inaktivoivista mutaatioista yhdessä kahdesta vanhempien GATA2- geenistä . Nämä autosomaaliset hallitsevat mutaatiot aiheuttavat geenituotteen, GATA2: n, solutasojen vähenemisen eli haploinsulatiivisuuden . GATA2- proteiini on transkriptiotekijä, joka on kriittinen veren muodostavien , lympaattisten ja muiden kudosta muodostavien kantasolujen alkionkehitykselle , ylläpidolle ja toiminnallisuudelle . Näiden mutaatioiden seurauksena GATA2: n solutasot ovat puutteellisia ja yksilöt kehittyvät ajan myötä hematologisissa, immunologisissa, imusolmukkeissa ja / tai muissa häiriöissä. GATA2 puutos aiheuttamiin poikkeamiin imusuonistossa ehdotetaan olevan vastuussa vika tuottaa perilymfaattinen tilaa ympärillä sisäkorvaan n puoliympyrän muotoinen kanavat , mikä puolestaan taustalla kehittämiseen sensorineuraaliset kuulonalenema.
Presbykusis
Ikään liittyvä kuulovaurion tai herkkyyden menetys voi alkaa jo 18-vuotiaana, mikä vaikuttaa ensisijaisesti korkeisiin taajuuksiin, ja miehet enemmän kuin naiset. Tällaiset tappiot voivat ilmetä vasta paljon myöhemmin elämässä. Presbykusis on ylivoimaisesti hallitseva syy sensorineuraaliseen kuulon heikkenemiseen teollistuneissa yhteiskunnissa. Sudanissa tehdyssä tutkimuksessa, jossa väestö ei ollut kovaa melua, havaittiin huomattavasti vähemmän kuulon heikkenemistä verrattuna teollisuusmaiden ikään sopiviin tapauksiin. Samanlaiset havainnot raportoitiin pääsiäissaaren väestöstä tehdyssä tutkimuksessa, jonka mukaan kuulo oli huonompi teollisuusmaissa viettäneiden keskuudessa verrattuna niihin, jotka eivät koskaan poistuneet saarelta. Tutkijat ovat väittäneet, että muut tekijät kuin melun altistumisen erot, kuten geneettinen koostumus, ovat saattaneet vaikuttaa myös havaintoihin. Kuulon menetys, joka pahenee iän myötä, mutta johtuu muista tekijöistä kuin normaalista ikääntymisestä, kuten melun aiheuttama kuulonalenema, ei ole presbykusia, vaikka kuulonaleneman useiden syiden yksittäisten vaikutusten erottaminen voi olla vaikeaa. Joka kolmannella henkilöllä on merkittävä kuulonalenema 65-vuotiaana; 75-vuotiaana, joka toinen. Ikään liittyvä kuulonalenema ei ole estettävissä eikä palautettavissa.
Melu
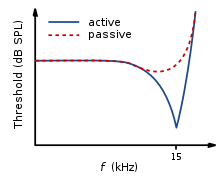
Suurin osa nykyaikaisessa yhteiskunnassa elävistä ihmisistä kärsii jonkinasteisesta progressiivisesta sensorineuraalisesta (ts. Pysyvästä) melun aiheuttamasta kuulonalenemisesta (NIHL), joka johtuu ylikuormituksesta ja sisäkorvan kuulo- tai hermokojeiden vahingoittumisesta. NIHL on tyypillisesti keskeyttävä tai lovi, jonka keskus on 4000 Hz. Sekä intensiteetti (SPL) että altistuksen kesto ja toistuva altistuminen vaaralliselle melutasolle aiheuttavat sisäkorvauksia, jotka johtavat kuulon heikkenemiseen. Mitä voimakkaampi melu on, sitä lyhyempi on turvallinen valotuksen määrä. NIHL voi olla joko pysyvä tai väliaikainen, nimeltään kynnysmuutos. Turvallinen melutaso voi olla jopa 70 dB (noin kaksinkertainen normaalista keskustelusta), jos valotus on pitkä (24 tuntia) tai jatkuva. 125 dB (kova rock-konsertti on ~ 120 dB) on kiputaso; tämän tason yläpuolella olevat äänet aiheuttavat välittömiä ja pysyviä korvavaurioita.
Melu ja ikääntyminen ovat ensisijaisia syitä presbykusiaan tai ikään liittyvään kuulonalenemaan, joka on yleisin kuulonalenema teollisessa yhteiskunnassa. Ympäristön ja työperäisen melun altistumisen vaarat tunnustetaan laajalti. Lukuisat kansalliset ja kansainväliset organisaatiot ovat laatineet standardit melulle altistumisen turvalliselle tasolle teollisuudessa, ympäristössä, armeijassa, liikenteessä, maataloudessa, kaivosteollisuudessa ja muilla alueilla. Äänen voimakkuus tai äänenpainetaso (SPL) mitataan desibeleinä (dB). Viitteeksi:
| db-taso | Esimerkki |
|---|---|
| 45 dB | Ympäristön melutaso kodin ympäristössä |
| 60 dB | Hiljainen toimisto |
| 60–65 dB | Normaali keskustelu |
| 70 dB | Kaupungin katumelu 25 ': n tai keskimääräinen TV-ääni |
| 80 dB | Meluisa toimisto |
| 95–104 dB | Yökerhon tanssilattia |
| 120 dB | Lähellä ukkonen tai kova rokkikonsertti |
| 150–160 dB | Ammuttu käsiaseesta |
6 dB: n kasvu tarkoittaa äänenpaineen tai ääniaallon energian kaksinkertaistumista ja siten sen taipumusta aiheuttaa korvavaurioita. Koska ihmisen korvat kuulevat logaritmisesti, ei lineaarisesti, kaksinkertaisen voimakkaamman äänen tuottaminen vaatii 10 dB: n korotuksen. Melusta johtuvat korvan vauriot ovat verrannollisia äänen voimakkuuteen, ei havaittavaan kovuuteen, joten on harhaanjohtavaa luottaa subjektiiviseen äänen havaitsemiseen osoituksena kuuloriskistä, eli se voi aliarvioida vaaran.
Vaikka standardit eroavat kohtuullisesti turvallisuudeksi katsotun intensiteetin ja altistuksen keston suhteen, voidaan antaa joitain ohjeita.
Turvallista altistumisen määrää pienennetään kertoimella 2 jokaisesta vaihtokurssista (3 dB NIOSH-standardille tai 5 dB OSHA- standardille) SPL-arvon nousulle. Esimerkiksi turvallinen päivittäinen valotustaso 85 dB: llä (90 dB OSHA: lla) on 8 tuntia, kun taas turvallinen altistuminen 94 dB (A): lla (yökerhotaso) on vain 1 tunti. Melutrauma voi myös aiheuttaa palautuvan kuulonaleneman, jota kutsutaan väliaikaiseksi kynnysmuutokseksi. Tämä tapahtuu tyypillisesti henkilöillä, jotka ovat alttiina tulituksille tai sähinkäisille ja kuulevat korvien soivan tapahtuman jälkeen ( tinnitus ).
- Ympäristömelu : Lentokenttien, päivittäisten korttien ja rautatieasemien, moottoriteiden ja teollisuusalueiden lähellä asuvat väestöt altistuvat melutasolle, joka on tyypillisesti 65-75 dBA. Jos elämäntyyliin sisältyy merkittäviä ulko- tai avoimen ikkunan olosuhteita, nämä altistukset voivat ajan mittaan heikentää kuuloa. Yhdysvaltain asumisen ja kaupunkikehityksen laitos asettaa standardit meluvaikutuksille asuin- ja liikerakennusvyöhykkeillä. HUD: n melustandardit löytyvät osan 24 CFR osan 51 luvusta B. Yli 65 dB: n ympäristömelu määrittää melulle altistuneen alueen.
- Henkilökohtainen äänielektroniikka : Henkilökohtaiset audiolaitteet, kuten iPodit (iPodit saavuttavat usein 115 desibeliä tai enemmän), voivat tuottaa riittävän voimakkaan äänen aiheuttaakseen merkittävän NIHL: n.
- Akustinen trauma: Altistuminen yhdelle erittäin voimakkaalle melulle (kuten räjähdyksille) voi myös aiheuttaa tilapäistä tai pysyvää kuulon heikkenemistä. Tyypillinen akustisen trauman lähde on liian voimakas musiikkikonsertti.
- Työpaikan melu: OSHA-standardit 1910.95 Yleinen teollisuusmelualtistus ja 1926.52 Rakennusteollisuus Ammattimelualtistus määrittävät 90 dB (A) -tason 8 tunnin altistumiselle tasoksi, joka on välttämätön työntekijöiden suojaamiseksi kuulon heikkenemiseltä.
Sairaus tai häiriö
-
Tulehduksellinen
- Supuratiivinen labyrinthitis tai otitis interna ( sisäkorvan tulehdus)
- Diabetes mellitus Äskettäin tehdyssä tutkimuksessa todettiin, että kuulohäviö on kaksi kertaa yleisempää diabeetikoilla kuin niillä, joilla ei ole tautia. USA: n 86 miljoonasta aikuisesta, joilla on prediabetes, kuulohäviö on 30 prosenttia korkeampi kuin niillä, joilla on normaali verensokeri. Ei ole selvitetty, miten diabetes liittyy kuulon heikkenemiseen. On mahdollista, että diabetekseen liittyvät korkeat verensokeritasot aiheuttavat vahinkoa sisäkorvan pienille verisuonille samalla tavalla kuin diabetes voi vahingoittaa silmiä ja munuaisia. Vastaavat tutkimukset ovat osoittaneet mahdollisen yhteyden kuulon heikkenemisen ja neuropatian (hermovaurioiden) välillä.
-
Kasvain
- Cerebellopontine kulma kasvain (risteyksessä aivosilta ja pikkuaivot ) - cerebellopontine kulma on ulostulopaikan sekä naamahermo (CN7) ja kuulo-tasapainohermo (CN8). Potilailla, joilla on nämä kasvaimet, on usein merkkejä ja oireita, jotka vastaavat molempien hermojen puristumista.
- Akustinen neurooma (vestibulaarinen schwannoma) - Schwann-solujen hyvänlaatuinen kasvain, joka vaikuttaa vestibulokokleaariseen hermoon
- Meningioma - hyvänlaatuinen kasvain pia ja arachnoid mater
- Cerebellopontine kulma kasvain (risteyksessä aivosilta ja pikkuaivot ) - cerebellopontine kulma on ulostulopaikan sekä naamahermo (CN7) ja kuulo-tasapainohermo (CN8). Potilailla, joilla on nämä kasvaimet, on usein merkkejä ja oireita, jotka vastaavat molempien hermojen puristumista.
- Ménièren tauti - aiheuttaa sensorineuraalisen kuulovamman matalalla taajuusalueella (125 Hz - 1000 Hz). Ménièren taudille on ominaista äkilliset huimaushyökkäykset, jotka kestävät minuuteista tunteihin ja joita edeltävät tinnitus , ääninen täyteys ja vaihteleva kuulonalenema. Se on suhteellisen harvinaista ja yleisesti liian diagnosoitua.
- Bakteeri- aivokalvontulehdus, esim. Pneumokokki, meningokokki, haemophilus influenzae, voi vahingoittaa simpukkaa - Kuulohäviö on yksi yleisimmistä bakteeri-aivokalvontulehduksen jälkivaikutuksista. On arvioitu, että 30% bakteeri-aivokalvontulehduksen tapauksista johtaa lievään tai syvään kuulon heikkenemiseen. Lapset ovat eniten vaarassa: seitsemänkymmentä prosenttia kaikista bakteereista aivokalvontulehduksista esiintyy alle viiden vuoden ikäisillä lapsilla.
- Viraalinen
- AIDS- ja ARC- potilaat kokevat usein kuulojärjestelmän poikkeavuuksia.
- Sikotauti (epideminen parotiitti) voi johtaa syvään sensorineuraaliseen kuulonmenetykseen (90 dB tai enemmän), yksipuolisesti (yksi korva) tai kahdenvälisesti (molemmat korvat).
- Tuhkarokko voi aiheuttaa kuulohermovaurioita, mutta yleisemmin aiheuttaa sekamuotoisen (sensorineuraalisen ja johtavan) kuulonaleneman ja voi olla kahdenvälinen.
- Ramsay Huntin oireyhtymä tyyppi II (herpes zoster oticus)
- Bakteeri
- Kuppi siirtyy raskaana olevista naisista yleisesti sikiöihinsä, ja noin kolmasosa tartunnan saaneista lapsista lopulta kuuroo.
Ototoksiset ja neurotoksiset lääkkeet ja kemikaalit
Jotkut käsikauppalääkkeet sekä reseptilääkkeet ja tietyt teollisuuskemikaalit ovat ototoksisia. Näille altistuminen voi johtaa tilapäiseen tai pysyvään kuulon heikkenemiseen.
Jotkut lääkkeet aiheuttavat peruuttamattomia vaurioita korvalle, ja niiden käyttö on rajoitettua tästä syystä. Tärkein ryhmä on aminoglykosidit (pääjäsen gentamisiini ). Harvinainen mitokondriomutaatio, m.1555A> G, voi lisätä yksilön alttiutta aminoglykosidien ototoksiselle vaikutukselle. Pitkäaikaisen hydrokodonin (Vicodin) väärinkäytön tiedetään aiheuttavan nopeasti etenevää sensorineuraalista kuulon heikkenemistä, yleensä ilman vestibulaarisia oireita. Metotreksaatin , kemoterapia-aineen, tiedetään myös aiheuttavan kuulon heikkenemistä. Useimmissa tapauksissa kuulon heikkeneminen ei parane, kun lääke lopetetaan. Paradoksaalisesti metotreksaattia käytetään myös autoimmuunin aiheuttaman tulehduksellisen kuulonaleneman hoidossa.
Erilaiset muut lääkkeet voivat heikentää palautuvasti kuuloa. Tähän sisältyvät loop- diureetit , sildenafiili (Viagra), korkea tai pitkäaikainen tulehduskipulääkkeiden ( aspiriini , ibuprofeeni , naprokseeni ja erilaiset reseptilääkkeet: selekoksibi , jne.), Kiniini ja makrolidiantibiootit ( erytromysiini jne.). Sytotoksiset aineet, kuten karboplatina, joita käytetään pahanlaatuisten kasvainten hoitoon, voivat aiheuttaa annoksesta riippuvan SNHL: n, samoin kuin lääkkeet, kuten desferrioksamiini, joita käytetään hematologisiin häiriöihin, kuten talassemiaan; potilaita, joille on määrätty näitä lääkkeitä, on seurattava kuuloa.
Pitkäaikainen tai toistuva ympäristö- tai työperäinen altistuminen ototoksisille kemikaaleille voi myös johtaa sensorineuraaliseen kuulonalenemaan. Jotkut näistä kemikaaleista ovat:
- butyylinitriitti - kemikaali, jota kutsutaan virkistyskäytössä nimellä ' poppers '
- hiilidisulfidi - liuotin, jota käytetään rakennusmateriaalina monissa orgaanisissa reaktioissa
- styreeni , teollisuuden kemiallinen polystyreenin edeltäjä , muovi
- hiilimonoksidi , myrkyllinen kaasu, joka syntyy epätäydellisestä palamisesta
- raskasmetallit: tina , lyijy , mangaani , elohopea
- heksaani , teollisuusliuotin ja yksi merkittävistä bensiinin ainesosista
- etyylibentseeni , teollisuusliuotin, jota käytetään styreenin valmistuksessa
- tolueeni ja ksyleeni , erittäin myrkylliset petrokemialliset liuottimet. Tolueeni on korkean oktaaniluvun bensiinin komponentti; ksyleeniä käytetään polyesterikuitujen ja hartsien valmistuksessa.
- trikloorietyleeni , teollinen rasvanpoistoaine
- Organofosfaatti-torjunta-aineet
Päävamma
Korva voi vahingoittua itseään tai keskustan kuuloreittejä, jotka käsittelevät korvien välittämää tietoa. Ihmiset, jotka kärsivät päävammasta, ovat alttiita kuulon heikkenemiselle tai tinnitukselle, joko väliaikaisille tai pysyville. Kontaktiurheilulajeilla, kuten jalkapallolla (US NFL), jääkiekolla ja kriketillä on huomattava pään vamma (aivotärähdys). Eräässä tutkimuksessa eläkkeellä olleista NFL-pelaajista, jotka kaikki ilmoittivat pelaamisensa aikana yhdestä tai useammasta aivotärähdyksestä, 25%: lla oli kuulovamma ja 50%: lla tinnitus.
Perinataaliset olosuhteet
Nämä ovat paljon yleisempiä keskosilla, erityisesti alle 1500 g: n lapsilla. Ennenaikainen synnytys voi liittyä ongelmiin, jotka johtavat sensorineuraaliseen kuulon heikkenemiseen, kuten anoksia tai hypoksia (huono happitaso), keltaisuus, kallonsisäiset verenvuodot, aivokalvontulehdus. Sikiön alkoholioireyhtymän on ilmoitettu aiheuttavan kuulon heikkenemistä jopa 64%: lla alkoholisoituneiden äitien syntyneistä lapsista ototoksisesta vaikutuksesta kehittyvään sikiöön sekä aliravitsemukseen raskauden aikana liiallisesta alkoholinkäytöstä .
Jodipuutos / kilpirauhasen vajaatoiminta
Jodipuutos ja endeeminen kilpirauhasen vajaatoiminta liittyvät kuulon heikkenemiseen. Jos raskaana olevalla äidillä ei ole riittävästi jodia raskauden aikana, se vaikuttaa sikiön sisäkorvan kehitykseen ja johtaa sensorineuraaliseen kuurouteen. Tätä tapahtuu tietyillä alueilla maailmassa, kuten Himalajalla, jossa jodilla on puutetta maaperässä ja siten ruokavaliossa. Näillä alueilla esiintyy paljon endeemistä struumaa. Tämä kuurouden syy estetään lisäämällä jodia suolaan.
Aivohalvaus
Aivohalvaus kuulotoimintaan vaikuttavalla alueella, kuten takaosan verenkiertoinfarkti, on liittynyt kuurouteen.
Patofysiologia
Kuulonmenetys aiheutuu epänormaali rakenne tai toiminta karvasolujen ja Cortin elin on simpukan . Neuraaliset kuulovammat johtuvat kahdeksannen kallonhermon ( vestibulokokleaarisen hermon ) tai aivorungon kuuloalueen vaurioista . Jos se vaikuttaa korkeampaan kuulokanavan tasoon, tätä kutsutaan keskikuuroisuudeksi . Keskikuurous voi esiintyä sensorineuraalisena kuuroutena, mutta sen tulisi olla erotettavissa historiasta ja audiologisista testeistä.
Sisäkuollut alueet aistien kuulon heikkenemisessä
Kuulovamma voi liittyä simpukan hiussolujen vaurioihin. Joskus sisäisten hiussolujen (IHC) toiminta voi kadota täydellisesti simpukan tietyllä alueella; Tätä kutsutaan "kuolleeksi alueeksi". Alue voidaan määritellä kuolleen alueen välittömässä läheisyydessä olevien IHC: iden ja / tai neuronien tyypillisten taajuuksien (CF) välillä.
Cochlear hiussolut
Ulompi karvasolut (OHCs) edistää rakenteen Cortin elimen , joka sijaitsee välillä basilaarisen kalvon ja tectorial sisällä simpukka (Katso kuva 3). Corti-elimen läpi kulkeva corti-tunneli jakaa OHC: t ja sisäiset hiussolut (IHC: t). OHC: t on kytketty verkkokalvon laminaareihin ja Deitersin soluihin. Jokaisessa ihmisen korvassa on noin kaksituhatta OHC: tä, ja ne on järjestetty jopa viiteen riviin. Jokaisen OHC: n yläpinnalla on pieniä "karvojen" tai silmänpunoksia, jotka tunnetaan stereosiliana , ja ne on myös järjestetty korkeuserotettuihin riveihin. Jokaisessa OHC: ssä on noin 140 stereosiliaa.
OHC: n ja IHC: n perustehtävä on toimia aistien reseptoreina . IHC: n päätehtävä on lähettää äänitietoa afferenttien hermosolujen kautta . He tekevät tämän siirtämällä mekaanisia liikkeitä tai signaaleja hermostoon. Stimuloituna IHC: n stereosilia liikkuu aiheuttaen sähkövirran kulkemisen hiussolujen läpi. Tämä sähkövirta luo toimintapotentiaalia kytkettyihin afferentteihin hermosoluihin.
OHC: t ovat erilaisia siinä mielessä, että ne todella vaikuttavat simpukan aktiiviseen mekanismiin. He tekevät tämän vastaanottamalla mekaanisia signaaleja tai tärinää basilarikalvoa pitkin ja siirtämällä ne sähkökemiallisiksi signaaleiksi. OHC-soluista löytyvät stereosilia ovat kosketuksessa tectoriaalisen kalvon kanssa. Siksi, kun basilarikalvo liikkuu tärinän vuoksi, stereosilia taipuu. Suunta, johon ne taipuvat, sanelee OHC: iin kytkettyjen kuulohermojen laukaisunopeuden.
Stereosilian taipuminen kohti OHC: n päärunkoa aiheuttaa hiussolun viritystä. Täten kasvaa hiussoluun kytkettyjen kuulohermosolujen laukaisunopeus. Toisaalta stereosilian taipuminen pois OHC: n päärungosta aiheuttaa hiussolun eston. Siten tapahtuu hiussoluun kytkettyjen kuulohermosolujen laukaisunopeuden lasku. OHC: t ovat ainutlaatuisia siinä mielessä, että ne kykenevät supistumaan ja laajentumaan (sähkömoottori). Siksi vastauksena efferentin hermosyötön tarjoamiin sähköisiin stimulaatioihin ne voivat muuttaa pituuttaan, muotoa ja jäykkyyttä. Nämä muutokset vaikuttavat basilarikalvon reaktioon ääniin. Siksi on selvää, että OHC: llä on tärkeä rooli simpukan aktiivisissa prosesseissa. Aktiivisen mekanismin päätehtävä on hienosäätää basilarikalvo ja antaa sille suuri herkkyys hiljaisille äänille. Aktiivinen mekanismi riippuu siitä, että simpukka on hyvässä fysiologisessa tilassa. Simpukka on kuitenkin erittäin herkkä vaurioille.
Hiusten soluvaurio
SNHL johtuu yleisimmin OHC: n ja IHC: n vahingoista. On olemassa kaksi tapaa, joilla ne voivat vahingoittua. Ensinnäkin koko hiussolu voi kuolla. Toiseksi stereosilia voi vääristyä tai tuhoutua. Simpukka voi vahingoittua monin tavoin, esimerkiksi virusinfektioiden, altistusten ototoksisille kemikaaleille ja voimakkaalle melulle altistumisella. OHC: n vaurioituminen johtaa joko vähemmän tehokkaaseen aktiiviseen mekanismiin tai se ei välttämättä toimi ollenkaan. OHC: t myötävaikuttavat korkeaan herkkyyteen hiljaisille äänille tietyllä taajuusalueella (noin 2–4 kHz). Siksi OHC: n vaurio johtaa basilarikalvon herkkyyden heikkenemiseen heikoille äänille. Näiden äänien vahvistaminen on siis tarpeen, jotta basilarikalvo reagoisi tehokkaasti. IHC: t ovat vähemmän alttiita vaurioille kuin OHC: t. Jos ne kuitenkin vahingoittuvat, se johtaa yleiseen herkkyyden menetykseen.
Neuraaliset virityskäyrät
Taajuusselektiivisyys
Etenevän aallon pitkin basilaarisen kalvo piikit eri paikoissa pitkin sen mukaan, onko ääni on alhainen tai korkea taajuus. Basilarikalvon massan ja jäykkyyden vuoksi matalataajuiset aallot huipentuvat kärkeen, kun taas korkean taajuuden äänet huipentuvat simpukan tyvipäässä. Siksi kukin sijainti basilarikalvon kohdalla on hienosäädetty tietylle taajuudelle. Näitä erityisesti viritettyjä taajuuksia kutsutaan ominaistaajuuksiksi (CF).
Jos korvaan tuleva ääni syrjäytyy ominaistaajuudelta, basilarikalvon vasteen voimakkuus vähenee asteittain. Basilarikalvon hienosäätö syntyy kahden erillisen mekanismin avulla. Ensimmäinen mekanismi on lineaarinen passiivinen mekanismi, joka riippuu basilarikalvon ja sitä ympäröivien rakenteiden mekaanisesta rakenteesta. Toinen mekanismi on ei-lineaarinen aktiivinen mekanismi, joka on ensisijaisesti riippuvainen OHC: iden toiminnasta ja myös itse simpukan yleisestä fysiologisesta tilasta. Basilarikalvon pohja ja kärki eroavat toisistaan jäykkyydeltään ja leveydeltään, mikä saa basilarikalvon reagoimaan vaihteleviin taajuuksiin eri tavalla sen pituudelta. Basilarikalvon pohja on kapea ja jäykkä, minkä seurauksena se reagoi parhaiten korkean taajuuden ääniin. Basilarikalvon kärki on leveämpi ja paljon vähemmän jäykkä verrattuna pohjaan, mikä saa sen reagoimaan parhaiten mataliin taajuuksiin.
Tätä selektiivisyyttä tietyille taajuuksille voidaan havainnollistaa hermosäätökäyrillä. Nämä osoittavat taajuudet kuidun reagoi, näyttämällä kynnysarvoja (dB SPL) ja kuulohermon kuitujen funktiona eri taajuuksilla. Tämä osoittaa, että kuulohermokuidut reagoivat parhaiten, ja siten niillä on paremmat kynnysarvot kuidun ominaisella taajuudella ja sitä välittömästi ympäröivillä taajuuksilla. Basilarikalvon sanotaan olevan "voimakkaasti viritetty" terävän "V" -muotoisen käyrän vuoksi, ja sen "kärki" on keskitetty kuulokuitujen ominaistaajuudelle. Tämä muoto osoittaa, kuinka harvoihin taajuuksiin kuitu reagoi. Jos se olisi laajempi V-muoto, se vastaisi useampaan taajuuteen (katso kuva 4).
IHC vs OHC kuulovamma
Normaalille hermosäätökäyrälle on ominaista laajasti viritetty matalataajuinen 'pyrstö', hienosti viritetyllä keskitaajuisella 'kärjellä'. Kuitenkin, jos OHC: ille on osittainen tai täydellinen vaurio, mutta vahingoittumattomilla IHC: llä, tuloksena oleva virityskäyrä osoittaisi herkkyyden eliminoinnin hiljaisilla äänillä. Eli missä hermosäätökäyrä olisi normaalisti herkin ('kärjessä') (katso kuva 5).
Jos sekä OHC: t että IHC: t ovat vaurioituneet, tuloksena oleva hermosäätökäyrä osoittaisi herkkyyden eliminoinnin 'kärjessä'. IHC-vaurioiden vuoksi koko virityskäyrä kuitenkin nousee, mikä heikentää herkkyyttä kaikilla taajuuksilla (katso kuva 6). Tarvitaan vain, että OHC: n ensimmäinen rivi vaurioituu, jotta hienosäädetyn 'kärjen' eliminointi tapahtuu. Tämä tukee ajatusta siitä, että OHC-vaurioiden ilmaantuminen ja siten herkkyyden menetys hiljaisille äänille tapahtuu enemmän kuin IHC-menetys.
Kun IHC: t tai osa basilarikalvosta vahingoittuvat tai tuhoutuvat niin, että ne eivät enää toimi antureina, tuloksena on 'kuollut alue'. Kuolleet alueet voidaan määritellä IHC: n ominaistaajuuksien perusteella suhteessa tiettyyn paikkaan basilarikalvoa pitkin, jossa kuollut alue esiintyy. Olettaen, että basilarikalvon tietyille alueille ominaisissa taajuuksissa ei ole tapahtunut muutosta OHC: n vaurioiden vuoksi. Tämä tapahtuu usein IHC-vaurioiden yhteydessä. Kuolleet alueet voidaan määritellä myös toimimattoman IHC: n anatomisella paikalla (kuten ”apikaalinen kuollut alue”) tai kuolleen alueen vieressä olevilla IHC: n ominaisilla taajuuksilla.
Kuolleen alueen audiometria
Pure tone audiometry (PTA)
Kuolleet alueet vaikuttavat audiometrisiin tuloksiin, mutta eivät ehkä odotetulla tavalla. Esimerkiksi voidaan odottaa, että kynnyksiä ei saada kuolleen alueen taajuuksilla, vaan ne saadaan kuolleen alueen viereisillä taajuuksilla. Siksi olettaen, että kuolleen alueen ympärillä on normaali kuulo, se tuottaa audiogrammin , jolla on dramaattisesti jyrkkä kaltevuus taajuuden, jolla kynnys saavutetaan, ja taajuuden välillä, jossa kynnystä ei voida saavuttaa kuolleen alueen vuoksi.
Näyttää kuitenkin siltä, että näin ei ole. Kuolleita alueita ei löydy selvästi PTA- audiogrammien kautta . Tämä voi johtua siitä, että vaikka kuolleen alueen innervoivat neuronit eivät voi reagoida värähtelylle ominaisella taajuudellaan. Jos basilarikalvon värähtely on riittävän suuri, stimuloivat neuronit, jotka on viritetty erilaisille ominaisille taajuuksille, kuten kuolleen alueen viereisille, virityksen leviämisen vuoksi. Siksi saadaan potilaan vaste testitaajuudella. Tätä kutsutaan ”paikan ulkopuolella olevaksi kuunteluksi”, ja sitä kutsutaan myös ”taajuuksien ulkopuoliseksi kuunteluksi”. Tämä johtaa väärän kynnyksen löytämiseen. Siten näyttää siltä, että henkilöllä on parempi kuulo kuin hän todellisuudessa tekee, mikä johtaa kuolleen alueen puuttumiseen. Siksi pelkkää PTA: ta käytettäessä on mahdotonta tunnistaa kuolleen alueen laajuutta (katso kuvat 7 ja 8).
Näin ollen kuinka paljon audiometriseen kynnykseen vaikuttaa sävy, jonka taajuus on kuolleella alueella? Tämä riippuu kuolleen alueen sijainnista. Kynnysarvot matalataajuisilla kuolleilla alueilla ovat epätarkempia kuin korkeamman taajuuden kuolleiden alueiden kynnysarvot. Tämä johtuu tosiasiasta, että basilarikalvon värähtelystä johtuva viritys leviää ylöspäin basilarikalvon apikaalisista alueista, enemmän kuin viritys leviää alaspäin simpukan korkeammilla taajuuksilla. Tämä herätteen leviämismalli on samanlainen kuin "peittämisen ylöspäin leviäminen" -ilmiö. Jos sävy on riittävän voimakas tuottamaan riittävästi viritystä simpukan normaalisti toimivalla alueella, niin että se on kyseisen alueen kynnyksen yläpuolella. Ääni havaitaan taajuuden ulkopuolisen kuuntelun vuoksi, mikä johtaa harhaanjohtavaan kynnykseen.
PTA: n epätarkkojen kynnysarvojen tuottamisen ratkaisemiseksi kuolleiden alueiden alueella voidaan käyttää stimuloitavan kuolleen alueen ulkopuolisen alueen peittämistä. Tämä tarkoittaa, että vastealueen kynnys on riittävän korotettu, jotta se ei pysty havaitsemaan virityksen leviämistä äänestä. Tämä tekniikka on johtanut ehdotukseen, että matalataajuinen kuollut alue voi liittyä 40-50 dB: n menetykseen. Kuitenkin, koska PTA: n yhtenä tavoitteena on määrittää, onko kuollutta aluetta vai ei, voi olla vaikea arvioida, mitkä taajuudet peitetään ilman muita testejä.
Tutkimuksen perusteella on ehdotettu, että matalataajuinen kuollut alue voi tuottaa suhteellisen tasaisen häviön tai hyvin vähitellen kaltevan häviön kohti korkeampia taajuuksia. Koska kuollut alue on vähemmän havaittavissa virityksen ylöspäin leviämisen vuoksi. Suurilla taajuuksilla kuolleen alueen suurilla taajuuksilla voi olla selvempi jyrkkä kaltevuushäviö. Vaikka on todennäköistä, että kaltevuus edustaa vähemmän selvää virityksen leviämistä alaspäin kuin tarkkoja kynnysarvoja niille taajuuksille, joilla ei-toimivia hiussoluja on. Keskitaajuisilla kuolleilla alueilla, joilla on pieni kantama, näyttää olevan vähemmän vaikutusta potilaan kykyyn kuulla jokapäiväisessä elämässä, ja ne voivat tuottaa loven PTA-kynnyksissä. Vaikka on selvää, että PTA ei ole paras testi kuolleen alueen tunnistamiseksi.
Psykoakustiset virityskäyrät (PTC) ja kynnyksen tasaavan melun (TEN) testit
Vaikka tällaisten testien luotettavuudesta jatkuu jonkin verran keskustelua, on ehdotettu, että psykoakustiset virityskäyrät (PTC) ja kynnyksen tasaavan melun (TEN) tulokset voivat olla hyödyllisiä kuolleiden alueiden havaitsemisessa PTA: n sijasta. PTC: t ovat samanlaisia kuin hermoston virityskäyrät. Ne kuvaavat peittäjän (dB SPL) äänen tasoa kynnyksellä keskitaajuudesta (Hz) poikkeaman funktiona. Ne mitataan esittämällä kiinteä matalan intensiteetin puhdas sävy ja samalla myös kapeakaistainen naamari, vaihtelevalla keskitaajuudella. Naamarin taso vaihtelee niin, että testaajan tarvitsee peittää vain testisignaali kullekin keskitaajuudelle. PTC: n kärki on silloin, kun testisignaalin vain peittämiseen tarvittava peitetaso on matalin. Normaalikuuloisille ihmisille tämä on silloin, kun peittimen keskitaajuus on lähinnä testisignaalin taajuutta (katso kuva 9).
Kuolleiden alueiden tapauksessa, kun testisignaali on kuolleen alueen rajoissa, PTC: n kärki siirtyy kuolleen alueen reunalle, alueelle, joka on edelleen toiminnassa ja havaitsee virityksen leviämisen signaali. Matalataajuisen kuolleen alueen kohdalla kärki siirtyy ylöspäin osoittaen matalataajuisen kuolleen alueen käyrän kärjestä. Suurtaajuisen kuolleen alueen kärki siirretään alaspäin signaalitaajuudelta kuolleen alueen alapuolelle toimivaan alueeseen. Perinteinen menetelmä PTC: n saamiseksi ei kuitenkaan ole käytännöllinen kliinisessä käytössä, ja on väitetty, että TEN-verkot eivät ole riittävän tarkkoja. Nopea menetelmä PTC: n löytämiseksi on kehitetty, ja se voi tarjota ratkaisun. Tämän menetelmän vahvistamiseksi tarvitaan kuitenkin enemmän tutkimusta, ennen kuin se voidaan hyväksyä kliinisesti.
Kuolleen alueen havainnolliset seuraukset
Audiogrammin kokoonpanot eivät ole hyviä indikaattoreita siitä, kuinka kuollut alue vaikuttaa ihmiseen toiminnallisesti, lähinnä yksilöllisten erojen vuoksi. Esimerkiksi viisto audiogrammi on usein läsnä kuolleella alueella herätteen leviämisen vuoksi. Yksilö voi kuitenkin hyvin vaikuttaa eri tavalla kuin joku, jolla on vastaava kalteva audiogrammi, jonka aiheuttaa hiussolujen osittainen vaurio kuolleen alueen sijasta. He havaitsevat äänet eri tavalla, mutta audiogrammi viittaa siihen, että heillä on sama menetysaste. Huss ja Moore tutkivat, kuinka kuulovammaiset potilaat havaitsevat puhtaat sävyt, ja havaitsivat, että he kokevat sävyt meluisina ja vääristyneinä enemmän (keskimäärin) kuin henkilö, jolla ei ole kuulovammaa. He havaitsivat kuitenkin myös, että käsitys sävyistä melun kaltaisina ei ollut suoraan yhteydessä kuolleiden alueiden taajuuksiin, eikä se siten ollut osoitus kuolleesta alueesta. Tämä viittaa siis siihen, että audiogrammit ja niiden heikko kuolleiden alueiden esitys ovat epätarkkoja ennusteita potilaan käsitykselle puhtaasta sävyn laadusta.
Klukin ja Mooren tutkimukset ovat osoittaneet, että kuolleet alueet voivat myös vaikuttaa potilaan käsitykseen taajuuksista kuolleiden alueiden ulkopuolella. Kyky erottaa toisistaan hyvin vähän taajuuksiltaan kuolleiden alueiden ulkopuolella olevissa sävyissä kauempana oleviin sävyihin verrattuna on parantunut. Selitys tälle voi olla, että aivokuoren uudelleen kartoitus on tapahtunut. Siksi hermosolut, joita kuollut alue normaalisti stimuloi, on nimetty uudelleen vastaamaan sen lähellä toimiviin alueisiin. Tämä johtaa näiden alueiden yliedustukseen, mikä johtaa lisääntyneeseen havaintoherkkyyteen pienille sävyjen taajuuseroille.
Vestibulokokleaarinen hermopatologia
- sisäisen kuulokanavan synnynnäinen epämuodostuma,
- neoplastiset ja pseudo-neoplastiset vauriot, erityisesti korostamalla kahdeksannen kallonhermon schwannoomaa (akustinen neurooma),
- ei-neoplastinen sisäisen kuuntelukanavan / aivoverenkierron patinakulman patologia, mukaan lukien verisuonisilmukat,
Diagnoosi
Tapaushistoria
Ennen tutkimusta tapaushistoria antaa ohjeita kuulon menetyksen tilanteesta.
- suuri huolenaihe
- raskauden ja synnytyksen tiedot
- lääketieteellinen historia
- kehityshistoria
- perhehistoria
Otoskopia
Ulkoisen kanavan ja korvakäytävän (korvalumpu) suora tutkimus otoskoopilla , korvakäytävään asetetulla lääkinnällisellä laitteella, joka käyttää valoa ulkokorvan ja korvakäytävän ja keskikorvan puoliläpikuultavan kalvon läpi.
Erotestaus
Differentiaalitestaus on hyödyllisin, kun on yksipuolinen kuulonalenema, ja se erottaa johtavan ja sensorineuraalisen menetyksen. Ne suoritetaan matalataajuisella virityshaarukalla, yleensä 512 Hz, ja ilman ja luun johtaman äänensiirron kontrastimittauksilla.
- Weber testi , jossa ääniraudasta kosketetaan keskiviivan otsa, paikantuu normaalin korvan ihmisten toispuoleista sensorineuraalisesta kuulonalenema.
- Rinne-testi , joka testaa ilmanjohtavuutta vs. luunjohtavuus, on positiivinen, koska sekä luun että ilmanjohtavuus vähenevät tasaisesti.
- harvinaisemmat Rinne-testin Bing- ja Schwabach-variantit.
- absoluuttinen luunjohtavuus (ABC) -testi.
Taulukko 1 . Taulukko, jossa verrataan sensorineuraalista johtavaan kuulonalenemaan
| Kriteeri | Sensorineuraalinen kuulonalenema | Johtava kuulon heikkeneminen |
| Anatominen paikka | Sisäkorva , kallonhermo VIII tai keskuskäsittelykeskukset | Keskikorva (ossicular-ketju), korvakalvo tai ulkoinen korva |
| Weber-testi | Ääni lokalisoituu normaaliin korvaan yksipuolisessa SNHL: ssä | Ääni lokalisoituu vahingoittuneeseen korvaan (johtava menetyskorva) yksipuolisissa tapauksissa |
| Rinnen testi | Positiivinen Rinne; ilman johtuminen> luun johtuminen (sekä ilman että luun johtuminen vähenevät tasaisesti, mutta niiden välinen ero on muuttumaton). | Negatiivinen Rinne; luun johtuminen> ilman johtuminen (luu / ilmarako) |
Muita, monimutkaisempia kuulotoiminnan testejä tarvitaan erilaisten kuulonalenemien erottamiseksi. Luujohtokynnykset voivat erottaa sensorineuraalisen kuulonaleneman johtavasta kuulohäviöstä. Muita testejä, kuten otoakustiset päästöt, akustiset stapediaaliset refleksit, puheen audiometria ja herätetyn vasteen audiometria, tarvitaan aistien, hermojen ja kuulojen prosessointikuulohäiriöiden erottamiseksi.
Tympanometria
Tympanogram on seurausta testi tympanometer. Se testaa keskikorvan toimintaa ja tärykalvon liikkuvuutta. Se voi auttaa tunnistamaan johtavan kuulonaleneman, joka johtuu keskikorvan tai tärykalvon sairaudesta muunlaisesta kuulonalenemasta, mukaan lukien SNHL.
Audiometria
Audiogram on seurausta kuulontutkimus. Yleisin kuulotestin tyyppi on puhtaan äänen audiometria (PTA). Se kuvaa kuuloherkkyyden kynnysarvot vakiotaajuuksien valinnassa välillä 250–8000 Hz. On myös korkean taajuuden puhdasääni-audiometria, joka testaa taajuuksia 8000 - 20 000 Hz. PTA: ta voidaan käyttää erottamaan johtava kuulohäviö, sensorineuraalinen kuulonalenema ja sekakuulo. Kuulon heikkenemistä voidaan kuvata asteensa mukaan, ts. Lievä, kohtalainen, vaikea tai syvällinen, tai muodonsa mukaan, ts. Korkeataajuinen tai kalteva, matalataajuinen tai nouseva, lovinen, U-muotoinen tai 'evästeen purenta', huippu tai tasainen.
On myös muita audiometriatyyppejä, jotka on suunniteltu testaamaan kuulotarkkuus herkkyyden sijasta (puheenaudiometria) tai audiaalisen hermoradan läpäisyn testaamiseksi (herätetyn vasteen audiometria).
Magneettikuvaus
MRI-skannauksia voidaan käyttää kuulonaleneman rakenteellisten syiden tunnistamiseen. Niitä käytetään synnynnäiseen kuulonalenemaan, kun sisäkorvan tai kuulohermon muodon muutokset voivat auttaa diagnosoimaan kuulonaleneman syyn. Ne ovat hyödyllisiä myös tapauksissa, joissa epäillään kasvainta, tai bakteeri-infektion tai autoimmuunisairauden aiheuttaman kuulon heikkenemisen määrittämiseksi. Skannauksella ei ole merkitystä ikään liittyvässä kuuroudessa.
Ehkäisy
Presbykusis on SNHL: n johtava syy ja on progressiivinen ja estämätön, eikä tällä hetkellä meillä ole somaattista tai geeniterapiaa perinnökseen liittyvän SNHL: n torjumiseksi. Mutta muut hankitun SNHL: n syyt ovat suurelta osin estettävissä, etenkin nosocusis -tyyppiset syyt. Tähän sisältyisi ympäristömelun ja traumaattisen melun, kuten rock-konserttien ja yökerhojen, joissa on kovaa musiikkia, välttäminen. Melunvaimennusmenetelmien, kuten korvatulppien, käyttö on vaihtoehto, samoin kuin oppiminen melutasoista, joille yksi altistuu. Tällä hetkellä on olemassa useita tarkkoja melutason mittaussovelluksia . Valotusajan lyhentäminen voi myös auttaa hallitsemaan kovasta valotuksesta aiheutuvia riskejä.
Hoito
Hoitomenettelyt jaetaan kolmeen ryhmään: farmakologinen, kirurginen ja hoito. Koska SNHL on fysiologinen hajoaminen ja sitä pidetään pysyvänä, tällä hetkellä ei ole hyväksyttyjä tai suositeltuja hoitoja.
Ihmisen kuurousgeenien tunnistamisessa ja niiden solumekanismien sekä fysiologisen toiminnan selvittämisessä hiirissä on tapahtunut merkittäviä edistysaskeleita. Farmakologiset hoitovaihtoehdot ovat kuitenkin hyvin rajalliset ja kliinisesti todistamattomat. Sellaiset farmaseuttiset hoidot, joita käytetään, ovat pikemminkin palliatiivisia kuin parantavia, ja ne on osoitettu taustalla olevalle syylle, jos sellainen voidaan tunnistaa, etenevien vaurioiden estämiseksi.
Syvä tai täydellinen kuulonalenema voi olla mahdollista hallita sisäkorvaistutteilla , jotka stimuloivat suoraan sisäkorvan hermopäätteitä. Sisäkorvaistute on paristokäyttöisen elektronisen lääkinnällisen laitteen kirurginen implantointi sisäkorvaan. Toisin kuin kuulolaitteet , jotka tuottavat ääniä voimakkaammin, sisäkorvaistutteet tekevät sisäkorvan vaurioituneiden osien (simpukka) työtä äänisignaalien tuottamiseksi aivoihin. Ne koostuvat sekä sisäisistä implantoiduista elektrodeista että magneeteista ja ulkoisista komponenteista. Äänenlaatu on erilainen kuin luonnollinen kuulo, mutta se voi antaa vastaanottajalle mahdollisuuden tunnistaa paremmin puheen ja ympäristöäänet. Riskin ja kustannusten takia tällainen leikkaus on varattu vakavan ja vammaisen kuulovamman tapauksille
Sensureuraalisen kuulonaleneman hallintaan sisältyy strategioiden käyttäminen olemassa olevan kuulon tukemiseksi, kuten huultenlukeminen, tehostettu viestintä jne. Ja vahvistaminen käyttämällä kuulolaitteita . Kuulolaitteet on viritetty nimenomaan yksilölliseen kuulonmenetykseen maksimaalisen hyödyn saamiseksi.
Tutkimus
Lääkkeet
- Antioksidanttiset vitamiinit - Michiganin yliopiston tutkijat raportoivat, että yhdistelmä suuria A-, C- ja E-vitamiiniannoksia ja magnesiumia, joka otettiin tunti ennen melulle altistumista ja jatkettiin kerran päivässä viiden päivän ajan, oli erittäin tehokas estää pysyvän melun aiheuttama kuulonalenema eläimillä.
- Tanakan - tuotenimi Ginkgo biloban kansainväliselle reseptilääkeuutteelle. Se on luokiteltu verisuonia laajentavaksi. Tutkimustarkoituksiin kuuluu sensorineuraalisen kuurouden ja tinnituksen hoito, jonka oletetaan olevan verisuoniperäisiä.
- Koentsyymi Q10 - vitamiinin kaltainen aine, jolla on antioksidanttisia ominaisuuksia. Se tehdään kehossa, mutta tasot laskevat iän myötä.
- ebselen , synteettinen lääkemolekyyli, joka jäljittelee glutationiperoksidaasia (GPx), sisäkorvan kriittistä entsyymiä, joka suojaa sitä kovien äänien tai melun aiheuttamilta vaurioilta
Kantasolu- ja geeniterapia
Kantasolujen uusiutuminen kantasolu- ja geeniterapian avulla on vuosien tai vuosikymmenien päässä siitä, että se olisi kliinisesti mahdollista. Aiheesta on kuitenkin parhaillaan käynnissä tutkimuksia, ja ensimmäinen FDA: n hyväksymä tutkimus alkoi helmikuussa 2012.
Äkillinen sensorineuraalinen kuulonalenema
Äkillinen sensorineuraalinen kuulonalenema (SSHL tai SSNHL), joka tunnetaan yleisesti äkillisenä kuuroutena, tapahtuu selittämättömänä, nopeana kuulonalenemana - yleensä yhdessä korvassa - joko kerralla tai usean päivän aikana. Yhdeksän kymmenestä SSHL-potilaasta menettää kuulonsa vain yhdessä korvassa. Sitä tulisi pitää lääketieteellisenä hätätilana. Diagnoosin ja hoidon viivästyminen voi tehdä hoidosta vähemmän tehokasta tai tehotonta.
Asiantuntijat arvioivat, että SSHL iskee vuosittain yhden ihmisen 100: aa kohti, tyypillisesti 40-50-vuotiaat aikuiset. Uusien SSHL-tapausten todellinen määrä vuosittain voi olla paljon suurempi, koska tilaa ei usein diagnosoida.
Esitys
Monet ihmiset huomaavat, että heillä on SSHL, kun he heräävät aamulla. Toiset huomaavat sen ensin, kun he yrittävät käyttää kuuroa korvaa, esimerkiksi kun he käyttävät puhelinta. Toiset taas huomaavat kovan, hälyttävän "popin" juuri ennen kuin kuulonsa katoaa. Ihmiset, joilla on äkillinen kuurous, usein huimaavat, heillä on korvien soiminen (tinnitus) tai molemmat.
Diagnoosi
SSHL diagnosoidaan puhtaan sävyn audiometrian avulla. Jos testi osoittaa vähintään 30 dB: n menetyksen kolmella vierekkäisellä taajuudella, kuulonalenema diagnosoidaan SSHL: ksi. Esimerkiksi 30 dB: n kuulohäviö tekisi keskustelupuheesta enemmän kuin kuiskaus.
Syyt
Vain 10-15 prosentilla SSHL: ksi diagnosoiduista tapauksista on tunnistettavissa oleva syy. Useimmat tapaukset luokitellaan idiopaattisiksi , joita kutsutaan myös äkillisiksi idiopaattisiksi kuulonmenetyksiksi (SIHL) ja idiopaattisiksi äkillisiksi sensorineuraalisiksi kuulonaleneiksi (ISSHL tai ISSNHL). Suurin osa todisteista viittaa jonkin tyyppiseen sisäkorvan tulehdukseen yleisinä syynä SSNHL: ään.
- Virus - turvotus voi johtua viruksesta. Herpes-tyyppisen viruksen uskotaan olevan yleisin syy sensorineuraalisen kuulon heikkenemiseen. Herpesvirus on lepotilassa ruumiissamme ja aktivoituu uudelleen tuntemattomasta syystä.
- Verisuonten iskemia ja sisäkorvan tai aivohermon VIII (CN8)
- Perilymfa fisteli , yleensä johtuu repeämään pyöreä tai soikea ikkunat ja vuoto perilymfa . Potilaalla on yleensä myös huimaus tai epätasapaino . Trauman historia on yleensä läsnä ja muutoksia kuulossa tai huimaus tapahtuu muuttamalla kallonsisäistä painetta, kuten rasitusta; nosto, puhallus jne.
- Autoimmuuni - voi johtua autoimmuunisairaudesta, kuten systeemisestä lupus erythematosuksesta , granulomatoosista ja polyangiitista
Hoito
Kuulonalenema palautuu kokonaan noin 35-39%: lla SSNHL-potilaista, yleensä yhden tai kahden viikon kuluessa puhkeamisesta. 85 prosenttia otolaryngologin (joskus kutsutaan ENT-kirurgi) hoidosta saa osan kuulostaan.
- vitamiinit ja antioksidantit
- vasodilataattorit
- betahistiinin (Betaserc), anti- huimaus huumeiden
- hyperbarinen happi
- veren viskositeettia alentavat reologiset aineet (kuten hydroksietyylitärkkelys , dekstraani ja pentoksifylliini )
- tulehduskipulääkkeet , ensisijaisesti oraaliset kortikosteroidit , kuten prednisoni , metyyliprednisoni
- Intratympaninen anto - Geeliformulaatioita tutkitaan, jotta lääkkeen toimitus johdonmukaisemmin sisäkorvaan. Paikallinen lääkeaineen luovutus voidaan suorittaa intratympanisella antamisella, minimaalisesti invasiivisella menettelyllä, jossa korvalumpu nukutetaan ja lääke annetaan välikorvaan. Välikorvasta lääke voi levitä pyöreän ikkunan kalvon läpi sisäkorvaan. Steroidien intratympaninen antaminen voi olla tehokasta äkillisen sensorineuraalisen kuulonaleneman suhteen joillekin potilaille, mutta korkealaatuista kliinistä tietoa ei ole saatu. Anti-apoptoottisen peptidin (JNK-estäjä) intratympanista antamista arvioidaan parhaillaan myöhäisessä vaiheessa tapahtuvaa kliinistä kehitystä.
Epidemiologia
Yleinen kuulonalenema vaikuttaa lähes 10 prosenttiin maailman väestöstä. Pelkästään Yhdysvalloissa odotetaan, että 13,5 miljoonaa amerikkalaista kärsii sensorineuraalisesta kuulon heikkenemisestä. Noin 50% sensorineuraalisesta kuulon heikkenemisestä on synnynnäisiä . Loput 50% johtuvat äidin tai sikiön infektioista, synnytyksen jälkeisistä infektioista, vihurirokon tai sytomegaloviruksen aiheuttamista virusinfektioista , ototoksisista lääkkeistä, altistumisesta voimakkaille äänille, vakaville päävammoille ja ennenaikaisille synnytyksille
Geneettisesti liittyvistä sensorineuraalisista kuulonalenemista 75% on autosomaalisesti resessiivisiä , 15-20% autosomaalisesti hallitsevia ja 1-3% sukupuoleen liittyviä. Vaikka spesifistä geeniä ja proteiinia ei vielä tunneta, mutaatioiden konnexiini 26 -geenissä lähellä kromosomin 13 DFNB1-lokusta uskotaan aiheuttavan suurimman osan autosomaalisen resessiivisen geneettisen sensorineuraalisen kuulonaleneman
Ainakin 8,5 / 1000 alle 18-vuotiasta lasta on sensorineuraalinen kuulonalenema. Yleinen kuulonalenema liittyy suhteessa ikään. Ainakin 314: llä tuhannesta yli 65-vuotiaasta ihmisestä on kuulonalenema. Viimeisen vuosikymmenen aikana on tutkittu useita sensorineuraalisen kuulonaleneman riskitekijöitä. Osteoporoosi, stapedektomiakirurgia , pneumokokkirokotukset, matkapuhelinten käyttäjät ja syntymän aikana tapahtunut hyperbilirubinemia ovat joitain tunnettuja riskitekijöitä.
Katso myös
- Johtava kuulonalenema, kuulohäviö , joka johtuu pääasiassa keskikorvan olosuhteista
- Kortikaalinen kuurous , toisenlainen hermon kuurous
- Kuulon menetys
- Sisäkorva , korvan sisin osa, joka sisältää kuulon sensorineuraalisen laitteen
- Otoskleroosi , toisinaan liittyvä tai edeltäjän johtava keskikorvan kuulohäviötila
- Tinnitus , korvien soiminen, SNHL: n yleinen säestys
Huomautuksia
Viitteet
38.Ghazavi H, Kargoshaei AA, Jamshidi-Koohsari M, "D-vitamiinitasojen tutkimus potilailla, joilla on äkillinen aistien ja hermojen kuulohäviö ja sen vaikutus hoitoon", American Journal of otolaryngology and head and neck medicine and suegery, marraskuu 2019 https : //doi.org/10.1016/j.amjoto.2019.102327
Ulkoiset linkit
| Luokittelu | |
|---|---|
| Ulkoiset resurssit |