Yhteisössä hankittu keuhkokuume - Community-acquired pneumonia
| Yhteisössä hankittu keuhkokuume | |
|---|---|
| Muut nimet | KORKKI |
| Erikoisuus |
Tarttuva tauti |
Yhteisössä hankittu keuhkokuume (CAP) viittaa keuhkokuumeeseen (johonkin useista keuhkosairauksista), jonka henkilö on saanut terveydenhuoltojärjestelmän ulkopuolella. Sitä vastoin sairaalassa hankittu keuhkokuume (HAP) nähdään potilailla, jotka ovat äskettäin käyneet sairaalassa tai jotka asuvat pitkäaikaisissa hoitolaitoksissa. CAP on yleinen, vaikuttaa kaiken ikäisiin ihmisiin, ja sen oireet johtuvat siitä, että keuhkot ( alveolit ) imevät happea imeviä alueita nesteen täyttyessä. Tämä estää keuhkojen toimintaa aiheuttaen hengenahdistusta , kuumetta , rintakipuja ja yskää .
CAP, yleisin keuhkokuume, on johtava sairauksien ja kuoleman syy maailmanlaajuisesti. Sen syitä ovat bakteerit , virukset , sienet ja loiset . CAP diagnosoidaan arvioimalla oireita, suorittamalla fyysinen tutkimus, röntgen- tai ysköstutkimuksella . CAP-potilaat tarvitsevat joskus sairaalahoitoa, ja sitä hoidetaan ensisijaisesti antibiooteilla , antipyreeteillä ja yskälääkkeillä . Jotkut YMP: n muodot voidaan estää rokottamalla ja pidättäytymällä tupakkatuotteista.
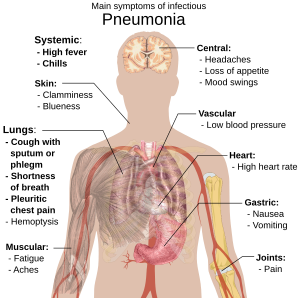
Merkit ja oireet
Yleisiä oireita
- Yskä, joka tuottaa vihertävää tai keltaista yskettä
- Korkea kuume, johon liittyy hikoilu, vilunväristykset ja vilunväristykset
- Teräviä, pistäviä rintakipuja
- Nopea, matala, usein tuskallinen hengitys
Harvinaisemmat oireet
- Veren yskiminen ( hemoptysis )
- Päänsärky, mukaan lukien migreeni
- Ruokahalun menetys
- Liiallinen väsymys
- Sinertävä iho ( syanoosi )
- Pahoinvointi
- Oksentelu
- Ripuli
- Nivelkipu ( nivelkipu )
- Lihaskiput ( lihaskipu )
- Nopea syke
- Huimaus tai pyörrytys
Vanhuksilla
- Uusi tai paheneva sekavuus
- Hypotermia
- Huono koordinaatio, mikä voi johtaa kaatumiseen
Imeväisillä
- Epätavallinen uneliaisuus
- Ihon keltaisuus ( keltaisuus )
- Vaikeus ruokinnassa
Komplikaatiot
YMP: n suurimpia komplikaatioita ovat:
- Sepsis - hengenvaarallinen reaktio infektioon. Sepsiksen yleinen syy on bakteeri-keuhkokuume , usein seurausta streptococcus pneumoniae -infektiosta . Sepsispotilaat tarvitsevat tehohoitoa verenpaineen seurannassa ja tuessa hypotensiota. Sepsis voi aiheuttaa maksa-, munuais- ja sydänvaurioita.
- Hengityselinten vajaatoiminta - CAP-potilailla on usein hengenahdistus , joka voi vaatia tukea. Ei-invasiivisia koneita (kuten kaksitasoinen positiivinen hengitysteiden paine ), henkitorven putkea tai hengityslaitetta voidaan käyttää.
- Keuhkopussin effuusio ja empyema - Keuhkojen mikro-organismit voivat laukaista nesteen kerääntymisen keuhkopussin onteloon tai empyemaan . Pleura-neste, jos sitä on, on kerättävä neulalla ja tutkittava. Tuloksista riippuen nesteen täydellinen tyhjentäminen rintaputkella voi olla tarpeen infektion lisääntymisen estämiseksi. Antibiootit, jotka eivät tunkeudu pleuraonteloon hyvin, ovat vähemmän tehokkaita.
- Abscess - Neste- ja bakteeritasku voi näkyä röntgenkuvassa ontelona keuhkoissa. Aspiraatiokeuhkokuumeelle tyypilliset paiseet sisältävät yleensä anaerobisten bakteerien seosta . Vaikka antibiootit voivat yleensä parantaa paiseita, joskus ne vaativat kirurgin tai radiologin viemäröinnin .
Syyt
Monet erilaiset mikro-organismit voivat aiheuttaa CAP: n. Yleisin syy on kuitenkin Streptococcus pneumoniae . Tietyt ihmisryhmät ovat alttiimpia CAP: ta aiheuttaville taudinaiheuttajille - imeväiset , aikuiset, joilla on krooninen sairaus (kuten krooninen obstruktiivinen keuhkosairaus ), ja vanhukset. Alkoholistit ja muut, joiden immuunijärjestelmä on heikentynyt, kehittävät todennäköisemmin CAP: n Haemophilus influenzaesta tai Pneumocystis jirovecii -bakteerista . Lopullinen syy tunnistetaan vain puolessa tapauksista.
Vastasyntyneet ja imeväiset
Sikiöllä on mahdollista kehittää keuhkoinfektio ennen syntymää imemällä tartunnan saanut lapsivesi tai veren kautta tarttuvan infektion kautta, joka ylitti istukan . Imeväiset voivat myös hengittää saastunutta nestettä emättimestä syntymän yhteydessä. Yleisin CAP: ta aiheuttava taudinaiheuttaja vastasyntyneillä on Streptococcus agalactiae , joka tunnetaan myös nimellä B-ryhmän streptokokki (GBS). GBS aiheuttaa yli puolet YMP: stä ensimmäisen syntymän jälkeisellä viikolla. Muita vastasyntyneiden CAP-bakteerien syitä ovat Listeria monocytogenes ja erilaiset mykobakteerit . CAP: tä aiheuttavat virukset voivat myös siirtyä äidiltä lapselle; herpes simplex -virus , yleisin, on hengenvaarallinen, ja adenoviridae , sikotauti ja enterovirus voivat myös aiheuttaa keuhkokuumeen. Toinen vastasyntyneen CAP: n syy on Chlamydia trachomatis , joka syntymänsä jälkeenkin aiheuttaa keuhkokuumeen vasta kaksi tai neljä viikkoa myöhemmin. Sillä ei yleensä ole kuumetta ja tyypillistä staccato-yskää.
Vanhempien imeväisten CAP heijastaa lisääntynyttä altistumista mikro-organismeille, ja siihen liittyy yleisiä bakteereita, kuten Streptococcus pneumoniae , Escherichia coli , Klebsiella pneumoniae , Moraxella catarrhalis ja Staphylococcus aureus . Äitiysperäinen kuppa on myös syy CAP: lle imeväisillä. Virusperäisiä syitä ovat ihmisen hengitystiesyntysaalivirus (RSV), ihmisen metapneumovirus , adenovirus, ihmisen parainfluenssavirukset , influenssa ja rinovirus , ja RSV on yleinen sairauksien ja sairaalahoidon lähde vauvoilla. Sienien tai loisten aiheuttamaa CAP: ää ei yleensä havaita muuten terveillä vauvoilla.
Lapset
Vaikka yli kuukauden ikäisillä lapsilla on taipumus olla vaarassa saada samat mikro-organismit kuin aikuisilla, alle viiden vuoden ikäisillä lapsilla on paljon harvemmin Mycoplasma pneumoniaen , Chlamydophila pneumoniaen tai Legionella pneumophilan aiheuttama keuhkokuume kuin vanhemmilla lapsilla. Sen sijaan vanhemmat lapset ja nuoret saavat todennäköisemmin Mycoplasma pneumoniaen ja Chlamydophila pneumoniaen kuin aikuiset.
Aikuiset
Koko kirjo mikro-organismeja on vastuussa CAP: sta aikuisilla, ja potilaat, joilla on tiettyjä riskitekijöitä, ovat alttiimpia tiettyjen mikro-organismiryhmien aiheuttamille infektioille. Ihmiset, joilla on riski näiden organismien aiheuttamaan infektioon, auttavat asianmukaista hoitoa. Monet harvinaisemmat organismit voivat aiheuttaa CAP: n aikuisilla; nämä voidaan määrittää tunnistamalla erityiset riskitekijät tai kun yleisempien syiden hoito epäonnistuu.
Riskitekijät
Joillakin potilailla on taustalla oleva ongelma, joka lisää heidän tartuntariskiään. Joitakin riskitekijöitä ovat:
- Este - Kun osa alveoleihin johtavasta hengitysteistä ( keuhkoputki ) on tukossa, keuhko ei pysty eliminoimaan nestettä; tämä voi johtaa keuhkokuumeeseen. Yksi esteiden syy, etenkin pienten lasten kohdalla, on vieraiden esineiden, kuten marmorin tai lelun, hengittäminen. Kohde makaa pienessä hengitysteissä, ja keuhkokuume kehittyy tukkeutuneelle keuhkojen alueelle. Toinen tukoksen syy on keuhkosyöpä , joka voi estää ilmavirran.
- Keuhkosairaus - Potilaille, joilla on taustalla oleva keuhkosairaus, kehittyy todennäköisemmin keuhkokuume. Taudit, kuten emfyseema ja tottumukset, johtavat useammin ja vakavammin keuhkokuumeeseen. Lapsilla toistuva keuhkokuume voi viitata kystiseen fibroosiin tai keuhkojen sitomiseen .
- Immuuniongelmat - Immuunipuutteisilla potilailla, kuten HIV / AIDS-potilailla , on todennäköisempää keuhkokuume. Muut immuuniongelmat, jotka lisäävät keuhkokuumeen riskiä, vaihtelevat vakavista lapsen immuunipuutoksista, kuten Wiskott-Aldrichin oireyhtymästä , vähemmän vakavaan yleiseen muuttuvaan immuunipuutokseen .
Patofysiologia
CAP: n oireet ovat seurausta mikro-organismien aiheuttamasta keuhkoinfektiosta ja immuunijärjestelmän vasteesta infektioon. Infektiomekanismit ovat erilaiset viruksilla ja muilla mikro-organismeilla.
Virukset
Jopa 20 prosenttia CAP-tapauksista johtuu viruksista. Yleisimpiä viruksen syitä ovat influenssa, parainfluenssa, ihmisen hengityselinten syntsyyttivirus, ihmisen metapneumovirus ja adenovirus. Harvinaisempia viruksia, jotka voivat aiheuttaa vakavia sairauksia, ovat vesirokko , SARS , lintuinfluenssa ja hantavirus .
Tyypillisesti virus tulee keuhkoihin vesipisaroiden hengittämisen kautta ja tunkeutuu hengitysteitä ja alveoleja vuoraaviin soluihin. Tämä johtaa solukuolemaan; solut tappavat virus tai ne tuhoutuvat itsestään . Lisää keuhkovaurioita tapahtuu, kun immuunijärjestelmä reagoi infektioon. Valkosolut , erityisesti lymfosyytit , aktivoivat kemikaaleja, jotka tunnetaan sytokiineinä, jotka aiheuttavat nesteen vuotamisen alveoleihin. Soluhäviön ja nesteitä sisältävien alveolien yhdistelmä keskeyttää hapen kulkeutumisen verenkiertoon. Keuhkoihin kohdistuvien vaikutustensa lisäksi monet virukset vaikuttavat muihin elimiin. Virusinfektiot heikentävät immuunijärjestelmää, jolloin keho on alttiimpi bakteeri-infektioille, mukaan lukien bakteeri-keuhkokuume.
Bakteerit ja sienet
Vaikka useimmat bakteeritulehdukset johtuvat Streptococcus pneumoniaesta , epätyypillisten bakteerien , kuten Mycoplasma pneumoniae, Chlamydophila pneumoniae ja Legionella pneumophila, aiheuttamat infektiot voivat myös aiheuttaa CAP: n. Enterohappo gramnegatiiviset bakteerit , kuten Escherichia coli ja Klebsiella pneumoniae , ovat bakteeriryhmä, jotka elävät tyypillisesti paksusuolessa ; ruoan ja veden saastuminen näillä bakteereilla voi johtaa keuhkokuumeen puhkeamiseen. Pseudomonas aeruginosa , harvinainen syy CAP: lle, on vaikea bakteeri hoitaa.
Bakteerit ja sienet pääsevät yleensä keuhkoihin hengittämällä vesipisaroita, vaikka ne voivat päästä keuhkoihin verenkierron kautta, jos infektiota esiintyy. Alveoleissa bakteerit ja sienet kulkevat solujen ja vierekkäisten alveolien välisiin tiloihin yhdistävien huokosten kautta. Immuunijärjestelmä reagoi vapauttamalla neutrofiilirakeita , valkosoluja, jotka ovat vastuussa hyökkäyksistä mikro-organismeille, keuhkoihin. Neutrofiilit nielevät ja tappavat mikro-organismit vapauttaen sytokiinit, jotka aktivoivat koko immuunijärjestelmän. Tämä vaste aiheuttaa kuumetta, vilunväristyksiä ja väsymystä, yleisiä CAP-oireita. Ympäröivistä verisuonista vuotaneet neutrofiilit, bakteerit ja nesteet täyttävät alveolit heikentäen hapensiirtoa. Bakteerit voivat kulkeutua keuhkoista verenkiertoon aiheuttaen septisen sokin (erittäin alhainen verenpaine, joka vahingoittaa aivoja, munuaisia ja sydäntä).
Loiset
Erilaiset loiset voivat vaikuttaa keuhkoihin ja pääsevät yleensä kehoon ihon läpi tai nieltynä. Sitten he matkustavat veren kautta keuhkoihin, missä solujen tuhoutumisen ja immuunivasteen yhdistelmä häiritsee hapensiirtoa.
Diagnoosi
Potilaat, joilla on CAP-oireita, edellyttävät arviointia. Keuhkokuumeen diagnoosi tehdään kliinisesti eikä tietyn testin perusteella. Arviointi alkaa terveydenhuollon tarjoajan suorittamalla fyysisellä tutkimuksella, joka voi paljastaa kuumetta, lisääntynyttä hengitystaajuutta ( takypnea ), matalaa verenpainetta ( hypotensio ), nopeaa sykettä ( takykardia ) ja muutoksia veren happimäärässä. Tunnustelemalla rinnassa se laajenee ja napauttamalla rintakehän tunnistaa tylsä, ei-resonoiva alueita voidaan tunnistaa jäykkyys ja nestettä, merkkejä CAP. Keuhkojen kuunteleminen stetoskoopilla ( auscultation ) voi myös paljastaa CAP: iin liittyviä merkkejä. Normaalien hengitysäänien puuttuminen tai räiskien esiintyminen voi osoittaa nesteen konsolidoitumista. Rintakehän lisääntynyt tärinä puhuessa, joka tunnetaan taktiilisena fremituksena, ja kuiskatun puheen lisääntynyt auskultoinnin aikana voivat myös osoittaa nesteen läsnäoloa.
Useat testit voivat tunnistaa YMP: n syyn. Veriviljelmät voivat eristää bakteereja tai sieniä verenkierrossa. Sylki Gram värjäystä ja kulttuuri voi myös paljastaa aiheuttava organismi. Vaikeissa tapauksissa bronkoskopia voi kerätä nestettä viljelyä varten. Erikoiskokeet, kuten virtsa-analyysi, voidaan suorittaa, jos epäillään harvinaista mikro-organismia.
Rintakehän röntgenkuvat ja röntgentietokonetomografia (CT) voivat paljastaa läpinäkymättömyyden (valkoisena pidetyt) alueet , mikä osoittaa konsolidoitumista. CAP ei aina näy röntgensäteissä, joskus siksi, että tauti on alkuvaiheessa tai siihen liittyy osa keuhkoista, joka ei ole selvästi näkyvissä röntgenkuvassa. Joissakin tapauksissa rintakehän CT voi paljastaa keuhkokuumeen, jota ei näy röntgensäteillä. Kuitenkin sydämen vajaatoiminta tai muita keuhkovaurion voivat jäljitellä CAP röntgen-.
Kun arvioinnin aikana löydetään keuhkokuumeen merkkejä, rintakehän röntgenkuvat ja veren ja yskön tutkiminen tarttuvien mikro-organismien varalta voidaan tukea CAP: n diagnoosin tukemiseksi. Käytetyt diagnostiset välineet riippuvat sairauden vakavuudesta, paikallisista käytännöistä ja huolesta infektion komplikaatioista . Kaikkien CAP-potilaiden veren happea on seurattava pulssioksimetrialla . Joissakin tapauksissa valtimoveren kaasuanalyysi voi olla tarpeen veren happimäärän määrittämiseksi. Täydellinen verenkuva (CBC) voi paljastaa ylimääräinen valkosoluja , mikä osoittaa infektio.
Ehkäisy
YMP voidaan estää hoitamalla perussairauksia, jotka lisäävät sen riskiä, tupakoinnin lopettamisella ja rokotuksilla . Rokottaminen Haemophilus influenzae ja Streptococcus pneumoniae ensimmäisen elinvuoden on ollut suojaava lapsuuden CAP. Aikuisten saatavilla olevaa streptococcus pneumoniae -rokotetta suositellaan terveille yli 65-vuotiaille henkilöille ja kaikille aikuisille, joilla on keuhkoahtaumatauti, sydämen vajaatoiminta , diabetes mellitus , kirroosi , alkoholismi , aivo-selkäydinnestevuodot tai joilla on tehty pernan poisto . Uudelleenrokotus voi olla tarpeen viiden tai kymmenen vuoden kuluttua.
Streptococcus pneumoniae -rokotuksia saaneet potilaat , terveydenhuollon ammattilaiset, hoitokodin asukkaat ja raskaana olevat naiset tulisi rokottaa vuosittain influenssaa vastaan . Esiintymisen aikana lääkkeiden, kuten amantadiinin , rimantadiinin , tsanamiviirin ja oseltamiviirin, on osoitettu estävän influenssaa.
Hoito
CAP: tä hoidetaan antibiootilla, joka tappaa tarttuvan mikro-organismin; hoidon tavoitteena on myös komplikaatioiden hallinta. Jos syy-mikro-organismia ei tunnisteta, mikä on usein tapana, laboratorio tunnistaa tehokkaimman antibiootin; tämä voi kestää useita päiviä.
Terveydenhuollon ammattilaiset ottavat huomioon ihmisen riskitekijät eri organismeille valittaessa alkuperäistä antibioottia. Lisähuomiota kiinnitetään hoitoympäristöön; Suurin osa potilaista paranee suun kautta otettavilla lääkkeillä, kun taas toiset on saatava sairaalaan laskimonsisäistä hoitoa tai tehohoitoa varten . Nykyiset hoitosuositukset suosittelevat beetalaktaamia, kuten amoksisilliinia ja makrolidia, kuten atsitromysiini tai klaritromysiini, tai kinolonia , kuten levofloksasiinia . Doksisykliini on Yhdistyneessä kuningaskunnassa valittu antibiootti epätyypillisille bakteereille johtuen lisääntyneestä clostridium difficile -koliitista sairaalapotilailla, jotka liittyvät klaritromysiinin lisääntyneeseen käyttöön .
Keftriaksonia ja atsitromysiiniä käytetään usein yhteisössä hankitun keuhkokuumeen hoitoon, johon yleensä liittyy muutaman päivän yskä, kuume ja hengenahdistus. Rintakehän röntgenkuva paljastaa tyypillisesti lobarin tunkeutumisen (diffuusin sijaan).
Vastasyntyneet
Suurin osa vastasyntyneistä, joilla on CAP, ovat sairaalassa ja saavat ampisilliinia ja gentamisiinia vähintään kymmenen päivän ajan tavallisten aiheuttajien streptococcus agalactiae , listeria monocytogenes ja escherichia coli hoitamiseksi . Herpes simplex -viruksen hoitamiseksi IV- asykloviiria annetaan 21 päivän ajan.
Lapset
CAP: n hoito lapsilla riippuu lapsen iästä ja sairauden vakavuudesta. Alle viiden vuoden ikäisiä lapsia ei yleensä hoideta epätyypillisillä bakteereilla. Jos sairaalahoitoa ei tarvita, määrätään usein seitsemän päivän amoksisilliinikuuri , vaihtoehtoisena vaihtoehtona ko-trimaksatsoli , kun penisilliinille on allergia. Lisätutkimuksia tarvitaan uudempien antibioottien tehon vahvistamiseksi. Lääkeresistentin Streptococcus pneumoniaen lisääntyessä antibiootit, kuten kefpodoksiimi, voivat tulla suositummiksi. Sairaalassa olevat lapset saavat laskimoon ampisilliinia , keftriaksonia tai kefotaksiimia , ja äskettäin tehdyssä tutkimuksessa todettiin, että kolmen päivän antibioottikuuri näyttää riittävältä useimmille lievästä kohtalaiseen lasten CAP: iin.
Aikuiset
Vuonna 2001 American Thoracic Society vahvisti Britannian ja Kanadan Thoracic Societyn työn pohjalta ohjeet aikuisten YMP: n hoitamiseksi jakamalla potilaat neljään luokkaan yleisten organismien perusteella:
- Terveet avohoitopotilaat, joilla ei ole riskitekijöitä: Tämä ryhmä (suurin) koostuu muuten terveistä potilaista, joilla ei ole DRSP: n, enteeristen gramnegatiivisten bakteerien , pseudomonojen tai muiden, harvemmin esiintyvien CAP: n syitä. Ensisijaisia mikro-organismeja ovat virukset, epätyypilliset bakteerit, penisilliinille herkät streptococcus pneumoniae ja haemophilus influenzae . Suositeltavia lääkkeitä ovat makrolidiantibiootit, kuten atsitromysiini tai klaritromysiini , seitsemän - kymmenen päivän ajan. Lyhyempi näiden antibioottien kulku on tutkittu, mutta suositusten antamiseen ei ole riittävästi näyttöä.
- Avohoitopotilaat, joilla on perussairaus tai riskitekijöitä: Vaikka tämä ryhmä ei vaadi sairaalahoitoa, heillä on taustalla olevia terveysongelmia, kuten emfyseema tai sydämen vajaatoiminta, tai he ovat vaarassa saada DRSP: n tai enteeriset gramnegatiiviset bakteerit. Niitä voidaan hoitaa kinolonilla, joka on aktiivinen streptococcus pneumoniaea vastaan (kuten levofloksasiini ) tai β-laktaamiantibiootilla (kuten kefpodoksiimi , kefuroksiimi , amoksisilliini tai amoksisilliini / klavulaanihappo ) ja makrolidiantibiootilla, kuten atsitromysiini tai klaritromysiini , kymmenen päivää.
- Sairaalassa olevat potilaat, joilla ei ole riskiä pseudomonaan : Tämä ryhmä vaatii laskimonsisäisiä antibiootteja, joissa on kinoloni, joka on aktiivinen streptococcus pneumoniaea vastaan (kuten levofloksasiini ), β-laktaamiantibiootti (kuten kefotaksiimi, keftriaksoni, ampisilliini / sulbaktaami tai suuriannoksinen ampisilliini plus makrolidiantibiootti) (kuten atsitromysiini tai klaritromysiini ) seitsemän - kymmenen päivän ajan.
- Tehohoitopotilaat, joilla on pseudomonas aeruginosa -riski : Nämä potilaat tarvitsevat antibiootteja, jotka kohdistuvat tähän vaikeasti hävitettävään bakteeriin. Yksi hoito-ohjelma on laskimonsisäinen antipseudomonaalinen beetalaktaami, kuten kefepiimi , imipeneemi , meropeneemi tai piperasilliini / tatsobaktaami , sekä IV antipseudomonaalinen fluorokinoloni, kuten levofloksasiini . Toinen on IV-antipseudomonaalinen beetalaktaami, kuten kefepiimi, imipeneemi, meropeneemi tai piperasilliini / tatsobaktaami, sekä aminoglykosidi, kuten gentamysiini tai tobramysiini , sekä makrolidi (kuten atsitromysiini) tai ei-pseudomonaalinen fluorokinoloni, kuten siproflo .
Lievästä tai keskivaikeaan CAP-hoitoon lyhyemmät antibioottihoidot (3–7 päivää) näyttävät olevan riittäviä.
Joillakin CAP-potilailla on lisääntynyt kuolemanvaara mikrobilääkehoidosta huolimatta. Tärkein syy tähän on isännän liioiteltu tulehdusreaktio. Toisaalta infektion hallinnan ja toisten kudosten vaurioiden minimoinnin välillä on jännitteitä. Jotkut viimeaikaiset tutkimukset keskittyvät immunomoduloivaan hoitoon, joka voi moduloida immuunivastetta keuhkojen ja muiden sairastuneiden elinten, kuten sydämen, vahingoittumisen vähentämiseksi. Vaikka todisteet näistä aineista eivät ole johtaneet niiden rutiinikäyttöön, niiden mahdolliset hyödyt ovat lupaavia.
Sairaalahoito
Jotkut CAP-potilaat tarvitsevat tehohoitoa, ja kliiniset ennustussäännöt , kuten keuhkokuumeen vakavuusindeksi ja CURB-65, ohjaavat sairaalahoitoa vai ei. Sairaalan tarvetta lisääviä tekijöitä ovat:
- Ikä yli 65
- Kroonisten sairauksien taustalla
- Hengitystaajuus yli 30 minuutissa
- Systolinen verenpaine alle 90 mmHg
- Syke yli 125 minuutissa
- Lämpötila alle 35 tai yli 40 ° C
- Sekavuus
- Todisteet infektiosta keuhkojen ulkopuolella
Sairaalahoitoa osoittavat laboratoriotulokset sisältävät:
- Valtimohapen jännitys alle 60 mm Hg
- Hiilidioksidi yli 50 mmHg tai pH alle 7,35 hengittäen huoneilmaa
- Hematokriitti alle 30 prosenttia
- Kreatiniinipitoisuus yli 1,2 mg / dl tai veren ureatyppi yli 20 mg / dl
- Valkosolujen määrä alle 4 × 10 ^ 9 / L tai yli 30 × 10 ^ 9 / L
- Neutrofiilien määrä alle 1 x 10 ^ 9 / l
Röntgenkuvaukset, jotka osoittavat sairaalahoitoa, ovat:
- Useamman kuin yhden koru keuhkojen
- Ontelon läsnäolo
- Keuhkopussin effuusio
Ennuste
CAP: n avohoitokuolleisuus on alle prosentti, ja kuume reagoi tyypillisesti kahden ensimmäisen hoitopäivän aikana ja muut oireet vähenevät ensimmäisen viikon aikana. Röntgensäteet voivat kuitenkin pysyä epänormaalina vähintään kuukauden ajan. Sairaalassa olevien potilaiden keskimääräinen kuolleisuusaste on 12 prosenttia, ja veri-infektiopotilaiden tai tehohoitoa tarvitsevien osuus nousee 40 prosenttiin. Kuolleisuutta lisäävät tekijät ovat identtisiä sairaalahoitoa osoittavien tekijöiden kanssa.
Kun CAP ei reagoi hoitoon, tämä voi viitata aiemmin tuntemattomaan terveysongelmaan, hoitokomplikaatioon, epäasianmukaisiin antibiooteihin aiheuttajaorganismille, aiemmin epäilemättömään mikro-organismiin (kuten tuberkuloosi ) tai CAP: ää jäljittelevään tilaan (kuten granuloma polyangiitilla). Lisätestejä ovat röntgentietokonetomografia , bronkoskopia tai keuhkopiopsia .
Epidemiologia
YMP on yleinen maailmanlaajuisesti, ja se on merkittävä kuolinsyy kaikissa ikäryhmissä. Lapsilla suurin osa kuolemista (yli kaksi miljoonaa vuodessa) tapahtuu vastasyntyneillä. Mukaan Maailman terveysjärjestön arvion mukaan yksi kolmesta vastasyntyneen kuolemia johtuvat keuhkokuume. Kuolleisuus vähenee iän myötä myöhään aikuisuuteen asti, ja vanhukset ovat vaarassa saada CAP ja siihen liittyvä kuolleisuus.
YMP: n tapauksia esiintyy talvella enemmän kuin muina vuodenaikoina. YMP on yleisempää miehillä kuin naisilla ja yleisempi mustilla kuin valkoihoisilla. Potilailla, joilla on perussairauksia (kuten Alzheimerin tauti , kystinen fibroosi , keuhkoahtaumatauti, tupakan tupakointi , alkoholismi tai immuunijärjestelmän ongelmat ), on suurempi riski sairastua keuhkokuumeeseen.
Katso myös
Viitteet
- Mandell LA, Wunderink RG, Anzueto A, et ai. (Maaliskuu 2007). "Amerikan tartuntatautiseura / American Thoracic Society -yksikön yksimieliset ohjeet yhteisössä hankitun keuhkokuumeen hoidosta aikuisilla" . Kliiniset tartuntataudit . 44 (Tarvike 2): S27–72. doi : 10.1086 / 511159 . PMID 17278083 .